Содержание статьи
Актуальность
Как известно, дети с рубцовыми последствиями ожогов нуждаются в длительном наблюдении и регулярной диспансеризации, зачастую до окончания роста скелета [1].
Реабилитация пациентов после ожогов дистальных отделов конечностей — это наиболее трудоемкий процесс из-за большого количества мелких суставов и высокой функциональной нагрузки в данной анатомической области [2–4].
T.N. Pham et al. [5] отмечают, что около 45% пациентов с ожогами дистальных отделов конечностей выписывались из стационара с контрактурами различной степени выраженности, в 14% случаях это были тяжелые контрактуры.
В отличие от взрослых, у детей рубцовые деформации прогрессируют в процессе роста скелета и могут рецидивировать даже при своевременно проведенной реконструктивной операции [6–8]. В периоды скачков роста риск быстрого прогрессирования деформации особенно высок: интенсивный рост в условиях рубцового поражения может приводить к развитию вывихов в суставах и даже искривлению костей [9–11].
Вследствие интенсивного роста скелета в условиях рубцовой тяги у пациентов детского возраста возникает необходимость в дополнительных корригирующих операциях по мере роста [12–14]. Своевременное направление детей на хирургическое лечение и полный объем профилактических мероприятий в послеоперационном периоде и на последующих этапах реабилитации может обеспечить только адекватное взаимодействие амбулаторного и стационарного звеньев [1].
Значение консервативной профилактической терапии сложно переоценить. Как известно, консервативная терапия включает в себя комплекс мероприятий, направленных на профилактику развития контрактур после ожогов, оптимизацию функциональных и эстетических результатов [15]. Она включает в себя применение компрессионной одежды, лечебную физкультуру, лечебные укладки, назначение противовоспалительных, десенсибилизирующих и ферментативных препаратов, способствующих размягчению рубцовой ткани [16, 17]. Необходимым условием адекватного лечения является регулярное диспансерное наблюдение [18].
Цель исследования: на основании клинико-анамнестических данных проанализировать частоту и сроки развития деформаций стоп у детей различных возрастных групп и фактический объем реабилитационных мероприятий.
Материал и методы
За период с 2015 по 2019 г. в клинике последствий травм ФГБУ «НМИЦ детской травматологии и ортопедии имени Г.И. Турнера» было обследовано и пролечено 65 детей с рубцовыми деформациями стоп.
Для осуществления поставленной цели анализировались анамнестические данные, клиническая картина, данные рентгенологического исследования.
Пациенты с деформациями стоп были распределены по возрастным группам в соответствии с отечественными разработками (Н.П. Гундобин, Л.С. Выготский) и рекомендациями ВОЗ.
На сегодняшний день выделяют следующие возрастные периоды, отражающие этапы роста и развития:
новорожденность (неонатальный период) — первые 4 нед. жизни;
грудной возраст (младенческий) — от 1 мес. до 1 года;
ранний возраст — от 1 года до 3 лет;
дошкольный возраст (первое детство) — от 3 до
7 лет;
младший школьный возраст (второе детство) — от 7 до 12 лет;
подростковый возраст: девочки — 12–15 лет, мальчики — 13–16 лет;
юность: девушки — 16–20 лет, юноши — 17 лет — 21 год.
Наиболее интенсивно ребенок растет на 1-м году жизни — прирост за год составляет около 25 см, а длина тела к концу 1-го года жизни достигает в среднем 75 см. В дальнейшем периоды интенсивного роста скелета распределены следующим образом:
период первого вытяжения (ускорения роста) приходится на возраст 4–6 лет у мальчиков и 6–7 лет у девочек;
период второго вытяжения (ускорения роста) приходится на возраст 13–16 лет у мальчиков и 10–12 лет у девочек.
Обработка полученных данных осуществлялась с помощью прикладных программ Excel, SPSS 17.0 и Statistica for Windows 6.0. Нормальность распределения выборки оценивали при помощи критерия Шапиро — Уилка. Все данные представлены в виде медианы с 25% и 75% квартилями.
Результаты исследования
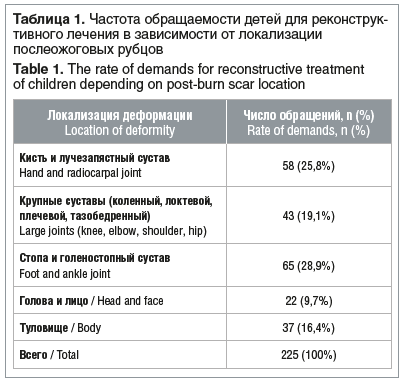
По данным ФГБУ «НМИЦ детской травматологии и ортопедии имени Г.И. Турнера» Минздрава России за 2015–2019 гг., дистальные отделы конечностей занимают лидирующее положение в структуре рубцовых деформаций, требующих хирургического лечения (табл. 1), при этом на деформации стопы и голеностопного сустава приходится наибольшее число обращений пациентов, нуждающихся в хирургическом лечении, — 28,9%.
В таблице 2 представлена частота выявления различных вторичных деформаций стоп.

Как следует из таблицы 2, большинство детей с рубцовыми последствиями ожогов к моменту госпитализации для реконструктивного лечения имели вторичные деформации со стороны костно-суставного аппарата, которые развились на фоне рубцового процесса.
Распределение пациентов с деформациями дистальных отделов нижних конечностей по возрастным группам представлено в таблице 3. Наибольшая частота развития рубцовых деформаций, нуждающихся в хирургической коррекции, выявлена у детей дошкольного и младшего школьного возраста, что совпадает с периодами ускоренного роста (первое и второе вытяжение).
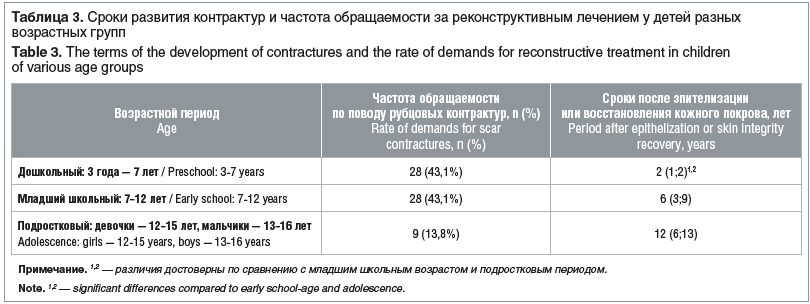
Как следует из таблицы 3, у детей дошкольного возраста рубцовые деформации развиваются достоверно чаще в наиболее ранние сроки (до 2 лет после эпителизации).
В таблице 4 на основании данных анамнеза и медицинской документации представлен объем консервативного профилактического лечения, полученного пациентами после выписки из ожоговых центров и отделений, поступившими в ФГБУ «НМИЦ детской травматологии и ортопедии имени Г.И. Турнера» Минздрава России. Некоторые пациенты проходили несколько консервативных мероприятий из указанных в таблице 4.
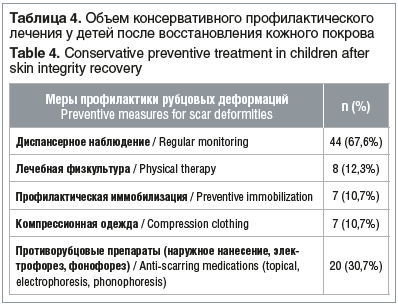
Анализ анамнестических данных выявил недостаточный объем профилактических реабилитационных мероприятий после восстановления кожного покрова. Объем консервативного лечения включал кремы и гели с противорубцовым эффектом и в некоторых случаях — назначение компрессионной одежды. Лечебная физкультура с разработкой движений в суставах была рекомендована и выполнялась под контролем родителей лишь в 12,3% случаев. Профилактическая иммобилизация и компрессионная терапия применялись лишь у 10,7% пациентов.
Обсуждение
Необходимо отметить, что большое количество мелких суставов, относительно небольшой объем мягких тканей на тыльной поверхности стопы и поверхностное расположение функционально важных анатомических структур создают предпосылки для глубокого воздействия повреж-дающих агентов и раннего развития вторичных деформаций [19].
Согласно нашим данным контрактуры суставов пальцев стоп являются наиболее частым последствием ожоговой травмы и развиваются у детей дошкольного возраста (от 3 до 7 лет) в наиболее короткие сроки.
Все пациенты с послеожоговыми рубцами стоп на момент поступления имели вторичные деформации, развившиеся на фоне рубцового процесса, что свидетельствует о несвоевременном направлении детей на реконструктивное лечение. Вторичные деформации были представлены разгибательными и сгибательными контрактурами, которые в подавляющем большинстве случаев сочетались с вывихами в суставах.
Стопа является сегментом, несущим повышенную осевую механическую нагрузку. Постоянная нагрузка на деформированную стопу приводит к быстрому развитию вторичных патологических изменений с деформацией суставных поверхностей [10, 11]. Поэтому отсутствие реабилитационных мероприятий у детей с послеожоговыми рубцами стоп приводит к тяжелым последствиям.
В связи с перечисленными особенностями анатомического сегмента очевидна необходимость совершенствования диспансеризации и системы реабилитационных мероприятий для ожоговых реконвалесцентов детского возраста [2, 15, 16]. Ведущими факторами развития послеожоговых деформаций во всех случаях стали отсутствие динамического врачебного наблюдения и неосведомленность родителей.
Неукоснительное соблюдение принципов реабилитации детей с рубцовыми последствиями глубоких ожогов позволяет снизить количество вторичных деформаций не менее чем на 30%, сократить объем и количество реконструктивных операций [18].
Заключение
Очевидно, что реабилитация детей, перенесших ожоговую травму, должна продолжаться до окончания роста ребенка. Реабилитация включает диспансерное наблюдение, консервативное лечение и реконструктивное хирургическое лечение.
Целью оперативного лечения является максимально возможное восстановление формы и функции поврежденного анатомического сегмента или области.
Диспансерное наблюдение служит залогом гармоничного роста и развития ребенка и основывается на следующих принципах:
диспансерное наблюдение по месту жительства осуществляется ортопедом, который контролирует консервативное лечение, назначенное специализированным отделением, обеспечивает своевременное направление ребенка в профильное отделение для реконструктивной операции;
в течение первого года после ожога 3А степени дети должны наблюдаться не реже 1 раза в 3 мес., после ожога 3B–4-й степени (особенно функционально активных сегментов) — не реже 1 раза в месяц, далее, если нет выраженных изменений, ребенок наблюдается 1 раз в полгода.
Сведения об авторах:
Филиппова Ольга Васильевна — д.м.н., ведущий научный сотрудник отделения последствий травм и ревматоидного артрита ФГБУ «НМИЦ детской травматологии и ортопедии имени Г.И. Турнера» Минздрава России; 196603, Россия, г. Санкт-Петербург, г. Пушкин, ул. Парковая, д. 64–68; ORCID iD 0000-0002-1002-0959.
Афоничев Константин Александрович — д.м.н., руководитель отделения последствий травм и ревматоидного артрита ФГБУ «НМИЦ детской травматологии и ортопедии имени Г.И. Турнера» Минздрава России; 196603, Россия, г. Санкт-Петербург, г. Пушкин, ул. Парковая, д. 64–68; ORCID iD 0000-0002-6460-2567.
Контактная информация: Филиппова Ольга Васильевна, e-mail: olgafil-@mail.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 16.06.2020, поступила после рецензирования 14.07.2020, принята в печать 04.08.2020.
About the authors:
Olga V. Filippova — Doct. of Sci. (Med.), leading researcher of the Department of Injury Consequences & Rheumatoid Arthritis, G.I. Turner National Medical Research Center for Сhildren’s Orthopedics and Trauma Surgery; 64–68, Parkovaya str., Pushkin, St. Petersburg, 196603, Russian Federation; ORCID iD 0000-0002-1002-0959.
Konstantin A. Afonichev — Doct. of Sci. (Med.), Head of the Department of Injury Consequences & Rheumatoid Arthritis, G.I. Turner National Medical Research Center for Сhildren’s Orthopedics and Trauma Surgery; 64–68, Parkovaya str., Pushkin, St. Petersburg, 196603, Russian Federation; ORCID iD 0000-0002-6460-2567.
Contact information: Olga V. Filippova, e-mail: olgafil-@mail.ru. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 16.06.2020, revised 14.07.2020, accepted 04.08.2020.
.
Информация с rmj.ru






