Введение
Корь — острое высококонтагиозное вирусное заболевание, передающееся воздушно-капельным путем и характеризующееся наличием лихорадки, симптомов интоксикации, поражением конъюнктивы глаз, дыхательных путей, наличием пятнисто-папулезной экзантемы с переходом в пигментацию1. За последнее десятилетие отмечается значительный рост заболеваемости корью населения различных стран мира [1, 2]. По данным ВОЗ, в 2020 г. из 53 стран Европейского региона 88% случаев кори были зарегистрированы в 6 странах: Узбекистане (n=4053, 33%), Казахстане (n=3269, 27%), Российской Федерации (n=1100, 9%), Румынии (n=976, 8%), Кыргызстане (n=708, 6%) и Турции (n=611, 5%)2 [1]. Эпидемиологическая ситуация по кори в стране, а также возникновение вспышек кори в ближнем зарубежье свидетельствуют о необходимости не только поддерживать настороженность в отношении данной инфекции, но и сохранять высокие темпы работы по плановой иммунизации населения против кори, активному выявлению и иммунизации лиц, не привитых против этой инфекции, в том числе среди иностранных граждан, а также усилению информационной работы с населением, пропаганды вакцинопрофилактики [3].
Представляем клиническое наблюдение течения кори в сочетании с эпидемическим паротитом, осложненным менингитом в тяжелой форме (согласие пациентки на публикацию получено).
Содержание статьи
Клиническое наблюдение
Пациентка А., 32 года, была доставлена в ГБУ РД «РЦИБ и СПИД им. С.М. Магомедова», Махачкала, 05.02.2024 бригадой скорой медицинской помощи.
При поступлении предъявляла жалобы на общую слабость, вялость, повышение температуры до 38,7 °С, кашель, насморк, болезненность и отек в околоушной области с обеих сторон, тошноту, высыпания на лице, шее, болезненность в глазах, светобоязнь, ощущение «песка в глазах».
Из анамнеза настоящего заболевания известно, что заболела 01.02.2024, когда повысилась температура до 38,7 °С, затем появились отек и болезненность в околоушной области с обеих сторон. 02.02.2024 обратилась к участковому терапевту, которая назначила лечение: ципрофлоксацин, цетиризин, ацикловир, нимесулид, парацетамол, а также пробиотик и многокомпонентный гомеопатический препарат. Состояние без положительной динамики, отек и болезненность в околоушной области сохранялись, температура не спадала, в связи с чем была вызвана бригада скорой медицинской помощи.
Пациентка была осмотрена врачом скорой помощи. Объективно при осмотре: кожа и видимые слизистые оболочки бледно-розового цвета, на лице, за ушами имелись элементы пятнистой сыпи, в легких дыхание везикулярное, без хрипов, частота дыхательных движений (ЧДД) 19 в 1 мин, частота сердечных сокращений (ЧСС) 88 в 1 мин. Отек и болезненность при пальпации в околоушной области с обеих сторон. Живот мягкий, безболезненный, увеличения печени, селезенки не выявлено. Менингеальных знаков и очаговой симптоматики нет. Выполнена инъекция жаропонижающего препарата с положительным эффектом. Пациентка была доставлена в инфекционную больницу ГБУ РД «РЦИБ и СПИД им. С.М. Магомедова» на госпитализацию с диагнозом: эпидемический паротит. Аллергический дерматит?
Анамнез жизни: хронические заболевания — отрицает. Перенесенные болезни: ОРВИ, бронхит, ветряная оспа в детстве. Наследственность не отягощена. Материально-бытовые условия удовлетворительные. Прививки, со слов пациентки, получила согласно национальному календарю прививок в детстве.
Эпидемиологический анамнез: замужем, имеет ребенка 2 лет, который 10 дней назад перенес эпидемический паротит. Не работает. Контакты с больными корью отрицает. Домашних животных нет.
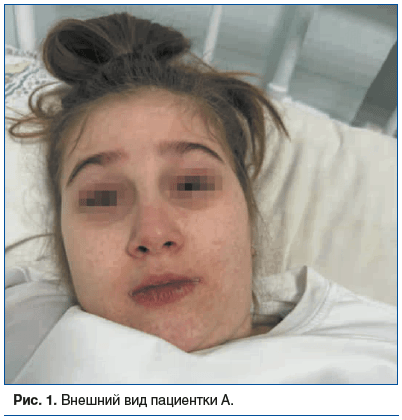
Объективные данные при осмотре в стационаре: при поступлении состояние тяжелое. Кожа и видимые слизистые оболочки бледно-розового цвета, на лице, за ушами элементы пятнистой сыпи (рис. 1). Отмечается инъекция склер глаз, слезотечение. На слизистой щек отмечаются пятна Филатова — Коплика — Бельского, энантема на твердом небе, отек и болезненность при пальпации в околоушной области с обеих сторон. В легких дыхание везикулярное, с жестким оттенком, хрипов нет. ЧДД 20 в 1 мин. Тоны сердца ясные, ритмичные, АД 120/70 мм рт. ст., ЧСС 90 в 1 мин. Менингеальных знаков и очаговой симптоматики не выявлено. Госпитализирована в мельцеровский бокс.
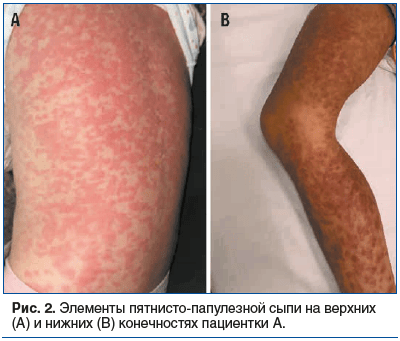
На 4-й день стационарного лечения: состояние пациентки остается стабильно тяжелым. Кожные покровы бледноваты, элементы пятнисто-папулезной сыпи появились на туловище, в дальнейшем на конечностях, местами носят сливной характер (рис. 2).
Выраженная инъекция сосудов склер, отмечается пленчатый конъюнктивит. Выраженная гиперемия ротоглотки, энантема на твердом небе сохраняется, пятна Филатова — Коплика — Бельского исчезли. Миндалины увеличены, 2-я степень. Отмечается сухой поверхностный кашель (кашлевые пароксизмы). Дыхание через нос затруднено. Выделения из носа серозные. В легких дыхание жесткое. Хрипы не выслушиваются. ЧДД 21 в 1 мин. Тоны сердца ясные, ритм правильный, ЧСС 96 в 1 мин, АД 115/70 мм рт. ст. Живот мягкий, безболезненный, обычной формы. Печень, селезенка не увеличены. Симптом поколачивания по поясничной области отрицательный с обеих сторон. Мочеиспускание не нарушено. В сознании, контактна, ориентирована, адекватна.
В период пребывания в стационаре у пациентки отмечается некоторая положительная динамика в виде снижения температуры тела до субфебрильных цифр, уменьшения боли и отека в околоушной области с обеих сторон.
На 5-й день пребывания в стационаре (9-й день болезни) появились жалобы на головные боли, головокружение, отмечался повторный подъем температуры до 39 °С. При осмотре отмечалась вялость, раздражительность, гиперестезия. Кожные покровы бледноваты, элементы пятнисто-папулезной сыпи на туловище и конечностях с тенденцией к пигментации. Инъекция сосудов склер менее выражена, конъюнктивит сохраняется. Сухой кашель, насморк сохраняются. Выявлены менингеальные знаки: ригидность мышц затылка 2 пальца, положительный симптом Кернига, брюшные рефлексы вялые. В связи с появлением новых клинических симптомов 09.02.2024 пациентке проведена спинно-мозговая пункция.
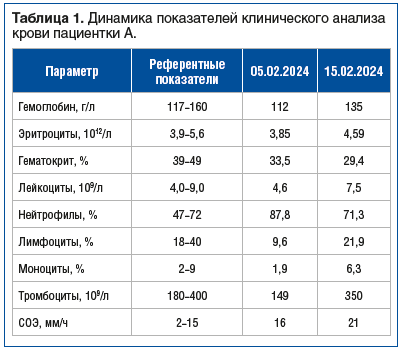
В клиническом анализе крови при поступлении выявлены относительный нейтрофилез 87,8%, лимфопения 9,6%, увеличенная скорость оседания эритроцитов (СОЭ) 21 мм/ч (табл. 1).
Для уточнения генеза заболевания были использованы специфические методы диагностики: исследование крови на корь методом ИФА: IgМ — положительный, IgG — отрицательный. Мазок из ротоглотки методом ПЦР — обнаружена ДНК возбудителя кори. Исследование спинно-мозговой жидкости (СМЖ) на флору и чувствительность к антибиотикам бактериологическим методом: рост бактерий не обнаружен, результат отрицательный.
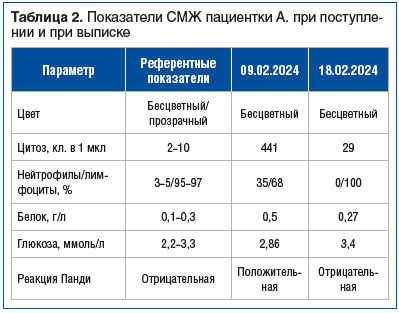
При исследовании СМЖ выявлено умеренное увеличение цитоза нейтрофильного характера, что указывает на развитие менингита, на 18-й день болезни отмечается нормализация показателей ликвора (табл. 2).
Дополнительные инструментальные методы диагностики, рентгенография органов грудной клетки не выявили очагово-инфильтративные изменения органов грудной клетки.
Проведено ультразвуковое исследование органов брюшной полости: обнаружены признаки диффузных изменений паренхимы печени и поджелудочной железы.
В течение всего периода пребывания в стационаре женщина находилась под наблюдением невролога, реаниматолога, терапевта.
С учетом клинико-лабораторных данных был выставлен основной клинический диагноз: сочетанная инфекция: корь типичная, средней степени тяжести. Эпидемический паротит, тяжелое течение, осложненный менингитом.
Лечение пациентки проводили в соответствии с федеральными клиническими рекомендациями, утвержденными Минздравом России1 [4]: режим полупостельный, диета № 15, обильное питье; с целью дезинтоксикации — инфузионная, антибактериальная и симптоматическая терапия: в/в декстран 400,0; в/в инозин + никотинамид + рибофлавин + янтарная кислота 10,0 1 р/сут; в/в цефтриаксон 1,0 г 2 р/сут; в/в дексаметазон 8 мг/сут; в/м меглюмина акридонацетат 2,0 1 р/сут; в/в маннитол 300,0; ацетазоламид 1 таблетка 1 р/сут, полоскание ротоглотки 0,05% раствором хлоргексидина каждые 4 ч в течение 5 сут, ксилометазолин 0,1% раствор по 2–3 капли интраназально 2–3 р/сут, интерферон α-2b по 1–2 капли до 6 р/сут в глаза. Пациентка была выписана на 14-й день пребывания в стационаре и 19-й день от начала болезни на фоне стойкой нормализации температуры тела с достигнутым клинико-лабораторным эффектом.
Обсуждение
В 2023 г. корь регистрировалась преимущественно среди детей до 18 лет, удельный вес которых составил 66,9%, 33,1% заболевших — взрослые. Эпидемический процесс кори поддерживался за счет непривитых и с неизвестным прививочным анамнезом лиц, на долю которых приходилось 88,8% заболевших. Среди заболевших выявлено 4,4% однократно привитых против кори, 6,8% двукратно привитых, что свидетельствует об эффективности вакцинопрофилактики [2, 3]. Корь в современных условиях протекает в нетипичной форме, встречается множество разнообразных сочетанных форм с эпидемическим паротитом, коклюшем, краснухой, ветряной оспой, инфекционным мононуклеозом, которые обладают некоторыми относительно специфическими клиническими особенностями [2, 5]. Все сочетанные формы кори отмечаются лишь у непривитых пациентов с различным преморбидным фоном. Согласно наблюдениям В.Н. Тимченко и соавт. [4] осложнения кори возникают у 27% больных. В представленном клиническом наблюдении у пациентки выявлена сочетанная форма коревой и паротитной инфекций, осложненная менингитом, что согласуется с результатами наблюдений других авторов [4, 6].
Представленно наблюдение показывает, что инфекционные болезни протекают с развитием серьезных осложнений [7, 8]. Следует отметить, что изначально заболевание протекало в виде типичной паротитной инфекции, учитывая эпидемиологический анамнез и клиническую картину, а высыпания были расценены как аллергический дерматит на фоне основного заболевания. Также учитывался тот факт, что пациентка была привита в детстве по календарю прививок. Однако прошло 7 лет после вакцинации от кори и эпидемического паротита, а по данным литературы, иммунитет через 10 лет после прививок сохраняется лишь у 36% вакцинированных [3]. Возможно, причиной сочетания кори и паротитной инфекции явилось наличие контакта с больным корью на территории республики, эпидемически неблагоприятной по данным инфекциям [9]. После выписки пациентки А. в стационар поступили ее муж и дочь с клиникой кори, т. е. был семейный очаг инфекции. Своевременная вакцинация и ревакцинация как детей, так и взрослых, а также декретированных слоев населения способствуют ограничению распространения вакциноуправляемых инфекций, в том числе кори3. Необходимо отметить, что первоочередными профилактическими мероприятиями, направленными на снижение заболеваемости корью, является контроль прививочного анамнеза въезжающих в РФ и расширение охвата профилактическими прививками детского населения, включая обсуждение отказа от прививок с родителями и иными ответственными за воспитание детей лицами. В целях укрепления коллективного иммунитета к кори в 2023 г. в стране была проведена как плановая, так и подчищающая иммунизация (согласно постановлению главного государственного санитарного врача Российской Федерации от 08.02.2023 № 1 «О проведении подчищающей иммунизации против кори на территории Российской Федерации»). В рамках подчищающей иммунизации по итогам 2023 г. привито 1,42 млн человек, в том числе более 682 тыс. мигрантов [3]. Вакцинопрофилактика — одно из самых эффективных, безопасных и экономически выгодных средств защиты населения от инфекционных заболеваний. Эффективность вакцинопрофилактики в борьбе с инфекциями доказана многолетним мировым опытом, были ликвидированы или сведены к единичным случаям более 10 тяжелых инфекций. В мировом масштабе ликвидирована натуральная оспа, во многих странах мира — полиомиелит.
Представленное клиническое наблюдение свидетельствует, насколько разнообразными и нетипичными могут быть управляемые инфекции, такие как корь, при отсутствии полноценной вакцинации и снижении коллективного иммунитета к ним [8, 9].
Заключение
Описанное клиническое наблюдение кори с развитием осложнений свидетельствует об актуальности данного заболевания на современном этапе. Любой человек подвергается риску заболеть этой инфекцией, и единственный способ защиты — вакцинация. Отказ от вакцинации несет угрозу возникновения инфекционного заболевания. Только системно проводимые профилактические мероприятия, основным из которых является иммунизация населения, позволят не допустить возникновение и распространение кори, а также способствовать снижению уровня заболеваемости.
1Клинические рекомендации. Корь у детей. (утв. Минздравом России). (Электронный ресурс.) URL: https://www.consultant.ru/document/cons_doc_LAW_325355/ (дата обращения: 30.03.2024).
2Европейское региональное бюро ВОЗ. Корь в Европе: рекордное число заболевших и рекордные показатели иммунизации. (Электронный ресурс.) URL: http://www.euro.who.int/ru/media-centre/sections/pressreleases/2019/measles-in-europe-record-number-… and-immunized (дата обращения: 30.03.2024).
3О состоянии санитарно-эпидемиологического благополучия населения в Российской Федерации в 2022 году: Государственный доклад. М.: Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека; 2023.
Информация с rmj.ru