Введение
Хроническая болезнь почек (ХБП) — независимый фактор риска сердечно-сосудистых заболеваний (ССЗ), сопряженный с высокой смертностью [1, 2]. Прогрессирование ХБП с необходимостью программного гемодиализа (ПГД) или трансплантации почек существенно увеличивает индивидуальное бремя болезни и социально-экономическую нагрузку на здравоохранение [3].
Жировая болезнь печени, связанная с метаболической дисфункцией (метаболически ассоциированная жировая болезнь печени, МАЖБП) — хроническое заболевание печени, которое диагностировано более чем у четверти населения планеты, обладает четкими кардиометаболическими критериями и развивается независимо от употребления алкоголя или других заболеваний печени [4, 5]. Такой подход к пониманию МАЖБП способствует всестороннему изучению взаимосвязей между стеатозом печени, сахарным диабетом 2 типа (СД2), ССЗ и/или их осложнениями [6, 7]. Термин «МАЖБП» был введен в 2020 г. и используется вместо термина «неалкогольная жировая болезнь печени (НАЖБП)», однако согласно действующим клиническим рекомендациям правомерно использование обоих терминов1.
Между НАЖБП и ХБП существуют двусторонние патогенетические взаимосвязи, так как метаболические процессы способствуют инсулинорезистентности, атерогенной дислипидемии (ДЛ), артериальной гипертензии (АГ) через активацию ренин-ангиотензиновой системы, нарушению антиоксидантной защиты, запуская хроническое системное воспаление, приводя к развитию и прогрессированию ХБП [8].
В метаанализе A. Mantovani et al. [9] показано, что НАЖБП связана с увеличением в 1,45 раза долгосрочного риска возникновения ХБП более 3-й стадии. Известно, что МАЖБП связана с риском развития терминальной стадии ХБП (ХБП 5) в зависимости от стадии фиброза печени. Так, среди 337 783 участников Британского биобанка у пациентов с МАЖБП за 12,8 года наблюдения ХБП 5 развивалась в 2 раза чаще по сравнению с лицами без этого заболевания (отношение рисков (ОР) 2,03, 95% доверительный интервал (ДИ) 1,68–2,46, p<0,001). По сравнению с лицами без МАЖБП скорректированные ОР развития терминальной ХБП у пациентов с MAЖБП зависели от стадии фиброза печени (начальной или выраженной) и составили 1,23 (95% ДИ 0,96–1,58), 2,45 (1,98–3,03) и 7,67 (5,48–10,73) соответственно [10]. НАЖБП ассоциировалась с повышенной частотой ПГД и худшей выживаемостью по сравнению с лицами без этого заболевания (39,3% против 24,0%) [11]. У пациентов с ХБП распространенность НАЖБП составила от 50,5 до 86% в зависимости от метода, используемого для диагностики: контролируемый параметр затухания ультразвука ≥232,5 дБ/м (50,5%) [12], ультразвуковое исследование (УЗИ) (51%) [13], биопсия (82,5%) [14]. Таким образом, ясно, что нарушение функции печени у пациентов с ХБП, особенно в терминальной стадии, находящихся на ПГД, существенно определяет прогноз жизни.
В реальной практике обследование пациентов в центре диализа сопряжено с рядом трудностей, поскольку клинические рекомендации «Хроническая болезнь почек»2 не предусматривают исследование трансаминаз, уровня билирубина, проведение УЗИ печени. Дополнительные методы исследования финансово обременительны для пациентов, находящихся на ПГД. Именно поэтому приоритетными становятся неинвазивные методы диагностики НАЖБП/МАЖБП у пациентов с ХБП.
Цель исследования: изучить с помощью неинвазивных методов распространенность и выраженность МАЖБП у пациентов с кардиометаболическими состояниями (КМС), получающих ПГД.
Материал и методы
Исследование проведено на базе ООО «УМЦ» (г. Екатеринбург). В пилотное исследование было включено 20 взрослых пациентов с ХБП 5 (средний возраст пациентов 54,2±11,7 [37,0; 77,0] года, 13 (65%) мужчин), находящихся на ПГД (продолжительность ПГД 9,25±7,8 [1,0; 27,0] года).
Критерии включения в исследование: возраст >18 лет; ПГД ≥6 мес.; диализ не менее 2 раз в неделю с минимальной продолжительностью сеанса 3 ч; индекс массы тела (ИМТ) ≥25 кг/м2; окружность талии (ОТ) ≥80 см у женщин, ≥90 см у мужчин; содержание глюкозы в крови >5,6 ммоль/л; установленный диагноз СД2 или прием сахароснижающих препаратов; артериальное давление (АД) >130/85 мм рт. ст. или антигипертензивная терапия; концентрация общего холестерина сыворотки (ОХС) 3,5–5,5 ммоль/л у женщин и 3–5,5 ммоль/л у мужчин или гиполипидемическая терапия; скорость клубочковой фильтрации (СКФ) <15 мл/мин/1,73 м2 [6, 7].
Критерии невключения пациентов в исследование: наличие вирусного гепатита В и/или С; хроническое употребление алкоголя в токсичных дозах (>40 г/сут чистого этанола для мужчин и 20 г/сут — для женщин) в анамнезе; заболевания печени и почек в активной стадии; онкологические заболевания; тяжелая сопутствующая патология.
При физикальном обследовании измеряли окружность талии и бедер (ОБ), высчитывали соотношение ОТ/ОБ, ИМТ по формуле: масса тела (кг) / (рост в м)2. Лабораторное обследование включало общеклинические анализы крови, мочи, определение уровней аланинаминотрансферазы (АЛТ), аспартатаминотрансферазы (АСТ), гамма-глютамилтранспептидазы (ГГТ), щелочной фосфатазы (ЩФ), общего билирубина, ОХС, глюкозы, креатинина, мочевины, общего белка и альбумина (исследования выполнены в лаборатории компании ООО «ИНВИТРО»). СКФ рассчитывали по формуле CKD-EPI.
Применяли ряд методов неинвазивной диагностики МАЖБП.
Опросник AUDIT (Alcohol Use Disorderers Identification Test) использовали для оценки потребления алкоголя: 0–7 баллов — низкий уровень употребления алкоголя, 8–15 — угрожающее здоровью потребление, 16–19 — злоупотребление, 20–40 — алкогольная зависимость) [15].
Рассчитывали индекс коморбидности Charlson (Charlson Comorbidity Index, CCI), позволяющий прогнозировать 10-летнюю выживаемость пациентов с несколькими сопутствующими заболеваниями (10-летняя выживаемость при оценке 0 баллов составляет 99%, 1 балл — 96%, 2 балла — 90%, 3 балла — 77%, 4 балла — 53%, ≥5 баллов — 21%) [16].
Рассчитывали индекс стеатоза по формуле:
St-index = -3,5856 + 0,0141 × возраст + 0,4711 × СД2 + 4,4373 × Т/Р,
где СД2 — наличие сахарного диабета 2 типа, Т/Р — соотношение ОТ (см) / рост (см).
При получении значения St-index >0,405 риск стеатоза оценивали как высокий (специфичность 91,4%), при значении St-index <-0,847 риск стеатоза считали низким (чувствительность 93,8%) [17].
Оценивали индекс фиброза APRI (Aspartate aminotransferase to Platelet Ratio Index):
APRI = (АСТ / верхняя граница нормы АСТ) × 100/ТР,
где АСТ — концентрация АСТ в Ед/л, ТР — количество тромбоцитов (×109/л).
При значениях индекса ≤0,5 вероятность фиброза печени определяли как низкую (отрицательное прогностическое значение 83%), а при значении индекса >1,5 вероятность фиброза печени оценивали как высокую (положительное прогностическое значение 68,4%). Промежуточный результат (0,5–1,5) соответствовал «серой зоне» [18].
Определяли индекс фиброза FIB-4 по формуле:
FIB-4 = возраст × АСТ/ТР × √АЛТ,
где возраст указан в годах, АСТ — концентрация АСТ в Ед/л, ТР — количество тромбоцитов (×109/л), АЛТ — содержание АЛТ в Ед/л.
При значении индекса FIB-4 ≥2,67 констатировали наличие выраженного фиброза (с достоверностью 80%), а индекс FIB-4 ≤1,30 свидетельствовал об отсутствии значимого фиброза (с достоверностью 90%). Значения индекса FIB-4 1,3–2,67 попадали в «серую зону» [19].
Рассчитывали индекс NAFLD (non-alcoholic fatty liver disease) Fibrose Score:
1,675 + 0,037 × В + 0,094 × ИМТ + АСТ / АЛТ — 0,013 × ТР — 0,66 × А,
где В — возраст (годы), ИМТ — индекс массы тела (кг/м2), А — альбумин (г/дл), АЛТ и АСТ — содержание АЛТ и АСТ соответственно (Ед/л), ТР — количество тромбоцитов (×109/л).
При значениях индекса NAFLD <-1,455 предполагается отсутствие значительного фиброза (F0–F1), показатели от -1,455 до 0,675 соответствуют «серой зоне», величина >0,675 — предиктор фиброза (F3–F4) [20].
Статистическую обработку результатов проводили с использованием пакета статистических программ Microsoft Excel 2010 (Microsoft, США). Для проверки нормальности распределения использовали тест Шапиро — Уилка. Данные с нормальным распределением представлены в виде М±SD [min; max], где М — среднее значение, SD — стандартное отклонение, [min; max] — минимальное и максимальное значения показателя. Для сравнения выборок с нормальным распределением использовали t-тест Стьюдента. Достоверность различия показателей оценивали с помощью непараметрических критериев (U-критерий Манна — Уитни). Различия считали статистически значимыми при p<0,05.
Исследование одобрено этическим комитетом ФГБОУ ВО УГМУ (протокол № 8 от 17.11.2023). Все участники исследования подписали добровольное информированное согласие.
Содержание статьи
Результаты исследования
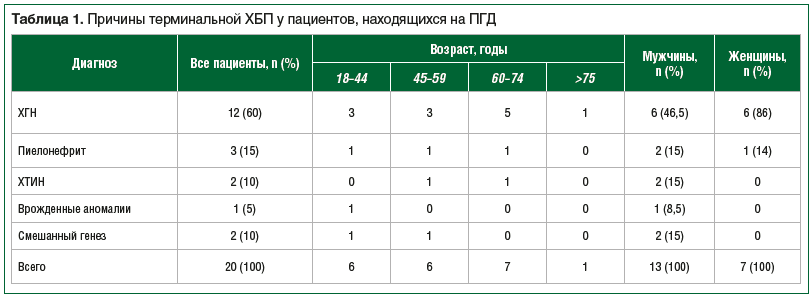
У пациентов, находящихся на ПГД, в структуре причин ХБП 5 преобладал ХГН (12 (60%)), реже встречались хронический пиелонефрит (ХП) (3 (15%)), хронический тубулоинтерстициальный нефрит (ХТИН) (2 (10%)), врожденные аномалии развития почек (1 (5%)). В 2 (10%) случаях генез поражения почек был смешанный (табл. 1).
У пациентов по данным опросника AUDIT была исключена алкогольная этиология заболевания печени: 17 (85%) пациентов не употребляли алкоголь, у 3 (15%) — определялся низкий риск вреда здоровью.
Результаты обследования пациентов приведены в таблице 2.
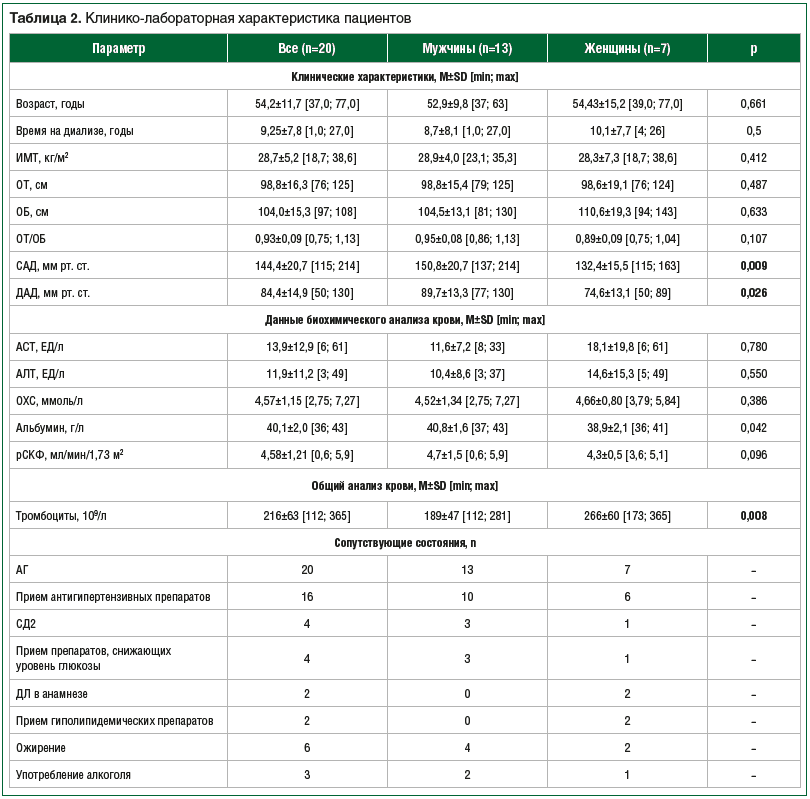
У всех пациентов были диагностированы различные КМС. Так, АГ наблюдалась в 100% случаев, при этом антигипертензивные препараты постоянно принимали 6 (86%) женщин и 10 (77%) мужчин. У 6 (30%) пациентов диагностированы избыточная масса тела и ожирение (ИМТ 28,7±5,2 [18,7; 38,6] кг/м2), у 8 (40%) — избыточная масса тела, у 4 (20%) — 1-я степень ожирения, у 2 (10%) — 2-я степень ожирения. Характер распределения жировой ткани соответствовал висцеральному ожирению (ВО) (ОТ / ОБ=0,93±0,09 [0,75; 1,13]). СД2 был у 4 (20%) пациентов, которые регулярно принимали сахароснижающие препараты. Только у 2 (10%) были признаки ДЛ (средний уровень ОХС 4,57±1,15 [2,75; 7,27]), требующей регулярного приема статинов.
Анализ клинико-лабораторных характеристик выявил различия по уровню САД (150,8±20,7 [137; 214] мм рт. ст. у мужчин и 132,4±15,5 [115; 163] мм рт. ст. у женщин, p=0,009) и ДАД ( 89,7±13,3 [77; 130] мм рт. ст. у мужчин и 74,6±13,1 [50; 89] мм рт. ст у женщин, p=0,026), уровню тромбоцитов (189±47 [112; 281]×109/л у мужчин и 266±60 [173; 365]×109/л у женщин, p=0,008) у пациентов в зависимости от пола (табл. 2).
Индекс коморбидности Charlson составил в среднем 5,85 балла и у большинства (15 (75%)) пациентов оказался ≥5 баллов. У этих пациентов было сразу несколько факторов риска ССЗ: АГ + СД2 — у 1 (5%), АГ + ДЛ — у 1 (5%), АГ + ВО — у 2 (10%), АГ + ДЛ + ВО — у 3 (15%), АГ + СД2 + ВО — у 1 (5%).
По результатам расчета St-index у 17 (85%) пациентов риск стеатоза оказался низким (St-index <-0,847); у 3 (15%) результат был сомнительный (St-index от -0,847 до 0,405). Средние значения St-index составили -2,361±1,041. По данным биохимического анализа крови признаков стеатогепатита не выявлено.
По данным расчета индекса FIB-4, значимый фиброз отсутствовал (F0–F2) у 17 (85%) пациентов, неопределенный уровень фиброза (сомнительный результат) был у 3 (15%). Средние значения индекса фиброза FIB-4 составили 0,81±0,40.
Начальная стадия фиброза (F0–F2) выявлена у 19 (95%) пациентов (индекс APRI <0,5), сомнительный результат (неопределенный уровень фиброза) — у 1 (5%) (индекс APRI 0,5–1,5). Среднее значение индекса APRI составило 0,20±0,18.
По результатам расчета индекса NAFLD у 10 (50%) определена начальная стадия фиброза F0–F2 (индекс NAFLD <-1,455), у 10 (50%) риск фиброза определен как промежуточный (индекс NAFLD от -1,455 до 0,676). Среднее значение индекса составило -1,598±1,078.
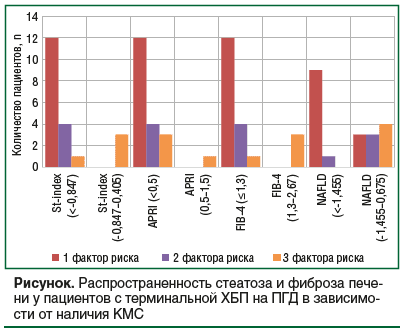
Изучение распространенности стеатоза и фиброза печени у пациентов с ХБП на ПГД показало, что сочетание 3 факторов риска (АГ + ДЛ + ВО; АГ + СД2 + ВО) связано с наличием стеатоза и фиброза печени, независимо от применяемого метода неинвазивной диагностики (см. рисунок).
Обсуждение
Проведенное исследование показало, что у пациентов с ХБП 5 и КМС (АГ, СД2, ДЛ, ВО), находящихся на ПГД, в структуре причин заболеваемости в 60% случаев был ХГН (n=12); ХТИН, аномалии почек и смешанный генез встречались реже. У 75% пациентов оказался высоким уровень индекса коморбидности, соответственно, прогноз 10-летней выживаемости пациентов данной группы составил менее 21%. Это совпадает с данными литературы и полученными ранее результатами исследования, проведенного на общей популяции нефрологических больных [21].
У пациентов, получающих ПГД в среднем 9,25±7,8 [1; 27] года и имеющих КМС, мы, опираясь на данные литературы, были вправе ожидать более тяжелые стадии стеатоза и фиброза печени. Так, с одной стороны, наличие метаболического синдрома, ССЗ, ХБП, ПГД повышает риски стеатоза и фиброза у пациентов с НАЖБП/МАЖБП, с другой стороны, фиброз, развившийся при НАЖБП, способствует снижению СКФ, прогрессированию ХБП [22–27]. Результаты настоящего исследования показали, что у пациентов с ХБП 5 на ПГД определен низкий риск стеатоза в 85% случаев (средние значения St-index -2,361±1,041), в остальных — сомнительный. У большинства пациентов выявлена начальная стадия фиброза (F0–F2): в 95% случаев — по индексу APRI, в 85% — по FIB-4, а NAFLD оказался малоинформативным.
Полученные нами результаты оказались неожиданными, что, возможно, связано с небольшим объемом выборки в настоящем пилотном исследовании. Кроме того, показано, что изменение образа жизни, диета, комплаентность пациентов с НАЖБП способствуют регрессу стеатоза и фиброза [28]. Для коморбидных пациентов с ХБП 5 на ПГД большое значение имеет грамотно подобранная программа диализа и протоколы лечения коморбидной патологии, регулярный контроль врачом диализного центра за комплаентностью пациентов (соблюдение диеты, отказ от употребления алкоголя в токсичных дозах, регулярный прием антигипертензивных, сахароснижающих препаратов, статинов). Ранее в проведенном нами исследовании у пациентов этого диализного центра при помощи опросника ESRD-AQ (The End-Stage Renal Disease Adherence Questionnaire) было показано, что пациенты с ХБП 5 на ПГД имеют высокую приверженность терапии [29].
Выводы
-
Основной причиной ХБП у обследованных пациентов был ХГН, реже ХТИН и врожденная патология, а также сочетание нескольких этиологических факторов.
-
У большинства пациентов риск стеатоза оказался низким (средние значения St-index -2,361±1,041), путем расчета различных индексов фиброза выявлена начальная стадия фиброза (F0–F2) (в 95% случаев по индексу APRI, в 85% — по FIB-4). Индекс фиброза NAFLD показал наименьшую информативность.
-
У 75% пациентов значение индекса коморбидности было высоким, причем независимо от метода неинвазивной диагностики наличие 3-х КМС было связано с развитием стеатоза и фиброза печени.
1Клинические рекомендации. Неалкогольная жировая болезнь печени. 2024. (Электронный ресурс.) URL: https://cr.minzdrav.gov.ru/view-cr/748_2 (дата обращения: 18.01.2025).
2Клинические рекомендации. Хроническая болезнь почек (ХБП). 2024. (Электронный ресурс.) URL: https://cr.minzdrav.gov.ru/view-cr/469_3?ysclid=m8n4kv8gjb70149137 (дата обращения: 08.10.2024).
Информация с rmj.ru






