Эрозивно-язвенные гастродуоденопатии у пациентов с атеросклерозом артерий нижних конечностей
Содержание статьи
Введение
Атеросклероз артерий нижних конечностей значительно снижает качество жизни пациентов, сопровождается высоким риском ампутаций и является независимым предиктором сердечно-сосудистой заболеваемости и смертности [1]. Известно, что заболевания периферических артерий являются причиной 12–15% смертей в Европе [2].
Согласно рекомендациям Европейского общества кардиологов и Европейского общества сосудистых хирургов (2017) диагноз хронической ишемии нижних конечностей (ХИНК) устанавливается при наличии ишемической боли в покое, без или с признаками ишемического некроза (язвами, гангреной) или инфекции [3]. Лечение пациентов с ХИНК является сложной и многофакторной задачей, которая обусловлена прежде всего наличием сопутствующей патологии и мультифокального атеросклеротического поражения артерий. ХИНК ассоциируется с 3-кратным увеличением риска инфаркта миокарда, инсульта и смерти от сердечно-сосудистых заболеваний в сравнении с пациентами, имеющими перемежающуюся хромоту [4, 5]. По данным исследования M.H. Criqui et al. (2009), больные с периферическим атеросклерозом имеют в 6 раз выше риск кардиоваскулярной смерти в сравнении с общей популяцией [6].
Несмотря на то, что данная категория пациентов характеризуется наличием значительного количества факторов риска (курение, выраженная боль в конечности, постоянная потребность в приеме нестероидных противовоспалительных препаратов (НПВП) и антиагрегантов), число исследований, направленных на оценку частоты и структуры заболеваний органов пищеварения у пациентов с атеросклерозом артерий нижних конечностей, в настоящее время ограничено [7]. Актуальность данной проблемы также связана с частым развитием гастродуоденальных кровотечений во время реконструктивных оперативных вмешательств на артериях нижних конечностей [7]. По данным некоторых исследований, эрозивно-язвенные гастропатии встречаются у 30–35% пациентов с атеросклерозом артерий нижних конечностей [8], другие работы демонстрируют более высокую распространенность эрозий и язв гастродуоденальной зоны — у 81,3% больных с атеросклерозом артерий нижних конечностей III–IV стадии по Фонтэну [9]. Сахарный диабет (СД) 2 типа, часто фигурирующий в структуре коморбидной патологии у пациентов с атеросклерозом артерий нижних конечностей, может способствовать развитию моторных нарушений верхних отделов ЖКТ на фоне диабетической автономной нейропатии [10, 11]. Значительный интерес представляет изучение вклада атеросклероза мезентериальных артерий в развитие заболеваний верхних отделов ЖКТ [12–14].
Цель исследования: оценить частоту и клинико-эндоскопическую характеристику эрозивно-язвенных гастродуоденопатий у пациентов с различной тяжестью течения атеросклероза артерий нижних конечностей.
Материал и методы
В исследовании приняли участие 60 пациентов с атеросклерозом артерий нижних конечностей IIA–IV стадии по Фонтэну (1–3 степень по Рутерфорду), среди них 41 (68,3%) мужчина и 19 (31,7%) женщин. Медиана возраста пациентов составила 67,0 (61,0–74,8) лет. Все пациенты были разделены на две группы: 1-я группа — 26 пациентов без ХИНК, 2-я группа — 34 пациента с ХИНК.
Исследование проводилось на базе отделения сосудистой хирургии Челябинской областной клинической больницы. Все пациенты, включенные в исследование, соответствовали следующим критериям включения: атеросклероз артерий нижних конечностей IIA–IV стадии по Фонтэну, подписанное информированное согласие на участие в исследовании. Критерии исключения: онкологические заболевания с активностью процесса в течение последних 5 лет, острый коронарный синдром, хроническая болезнь почек со снижением СКФ менее 30 мл/мин/1,73 м2.
Все пациенты были обследованы по единому протоколу, который включал в себя: клиническое обследование, сбор анамнестических данных, физикальный осмотр. Диагноз заболевания ЖКТ устанавливали согласно национальным клиническим рекомендациям [15]. Для оценки желудочно-кишечных симптомов использовался опросник Gastrointestinal Symptom Rating Scale (GSRS) [16]. Исследование коморбидного статуса дополняли расчетом индекса Charlson, для оценки факта наличия злоупотребления алкоголем проводили тест AUDIT [17, 18].
Верификацию окклюзионно-стенотических поражений висцеральных ветвей брюшной аорты и артерий нижних конечностей проводили с помощью мультиспиральной компьютерной томоангиографии (МСКТ-АГ). МСКТ-АГ выполняли на 64-рядном компьютерном томографе Siemens SOMATOM Definition Edge (Германия). С целью оценки состояния слизистой оболочки верхних отделов ЖКТ проводилась ЭГДС с щипковой биопсией слизистой антрального отдела и тела желудка с последующим морфологическим исследованием. Статистическую обработку проводили с использованием ПО IBM SPSS Statistic, v. 22. Для описания количественных данных, имеющих ненормальное распределение, использовались медиана и процентили (25-й (Р25) и 75-й (Р75)). Для сравнения количественных значений в независимых выборках вычислялся U-критерий Манна — Уитни. Качественные данные были представлены в виде частот и долей. Для сравнения качественных данных рассчитывали критерий χ2 Пирсона. Проверку статистических гипотез проводили при критическом уровне значимости р<0,05 [19].
Результаты и обсуждение
Сравнительная характеристика пациентов с различной тяжестью течения атеросклероза артерий нижних конечностей представлена в таблице 1.
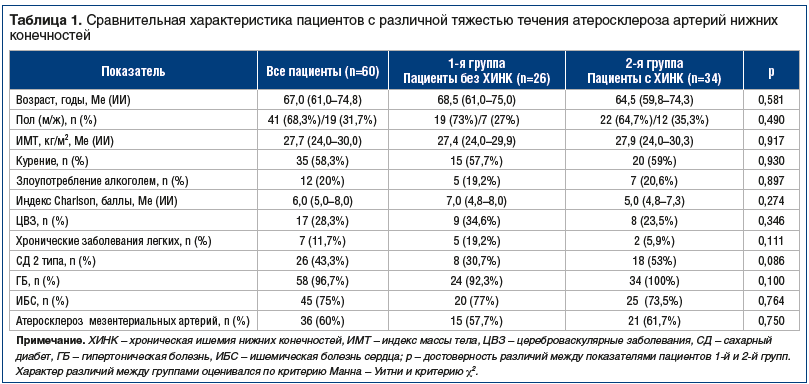
Из представленных в таблице 1 данных можно сделать вывод, что больные обеих групп были сопоставимы по возрасту и полу. При оценке факторов риска атеросклероза артерий нижних конечностей число курящих пациентов составило 35 (58,3%) человек, при этом медиана индекса курения достигала 35 (28,0–42,0) пачка/лет. Злоупотребление алкоголем (по тесту AUDIT) было выявлено у 12 (20%) пациентов. В 25% случаев установлено ожирение I–II степени. По нашим данным, не получено различий в частоте курения, злоупотребления алкоголем и показателем ИМТ между 1-й и 2-й группами пациентов. У больных, включенных в исследование, медиана индекса коморбидности по Charlson составила 6,0 (5,0–8,0) баллов. Сочетание атеросклероза артерий нижних конечностей с атеросклерозом сонных артерий было выявлено у 35 (58,3%) пациентов, атеросклерозом мезентериальных артерий — у 36 (60%) пациентов и не отличалось у больных с ХИНК и без ХИНК. В целом различий в частоте сопутствующей патологии в сравниваемых группах не установлено, определялась тенденция к более частой встречаемости СД 2 типа во 2-й группе больных (табл. 1).
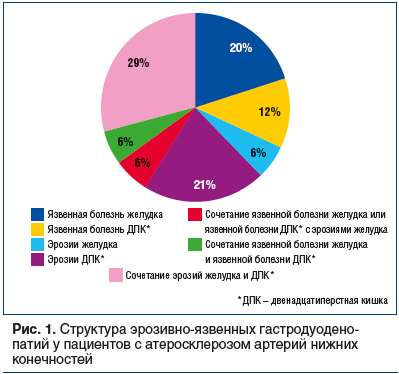
Заболевания верхних отделов ЖКТ были выявлены у 53 (88,3%) пациентов с атеросклерозом артерий нижних конечностей, среди них эрозивно-язвенные поражения верхних отделов ЖКТ были выявлены у 34 (64,2%). Структура эрозивно-язвенных гастропатий у пациентов с атеросклерозом артерий нижних конечностей представлена на рисунке 1. Наиболее часто у пациентов, включенных в исследование, присутствовало сочетание эрозий желудка и двенадцатиперстной кишки (ДПК), на втором месте практически с одинаковой частотой — эрозии ДПК или язвенная болезнь желудка.
Между пациентами 1-й и 2-й групп выявлены статистически значимые различия в частоте заболеваний верхних отделов ЖКТ: у пациентов без ХИНК данный показатель составил 20 (77,0%), при наличии ХИНК — 33 (97%), р=0,017. Клинико-эндоскопические признаки ГЭРБ присутствовали с одинаковой частотой у пациентов с различной тяжестью атеросклероза артерий нижних конечностей (табл. 2). В большинстве случаев — у 5 (62,5%) пациентов диагностирована неэрозивная ГЭРБ, рефлюкс-эзофагит стадий А и В выявлен у 3 (37,5%). У пациентов с ХИНК эрозии и язвы желудка и ДПК встречались значимо чаще — в 25 (75,8%) случаев, среди больных без ХИНК — в 45% случаев (р=0,024). При изучении факторов риска ульцерогенеза установлено, что частота выявления инфекции H. pylori при морфологическом исследовании биоптатов слизистой оболочки желудка составляла 30% и не различалась в сформированных группах (табл. 2). Следует отметить, что часть пациентов на момент ЭГДС получала ингибиторы протонной помпы (ИПП) и антибактериальную терапию при наличии инфекционных осложнений.
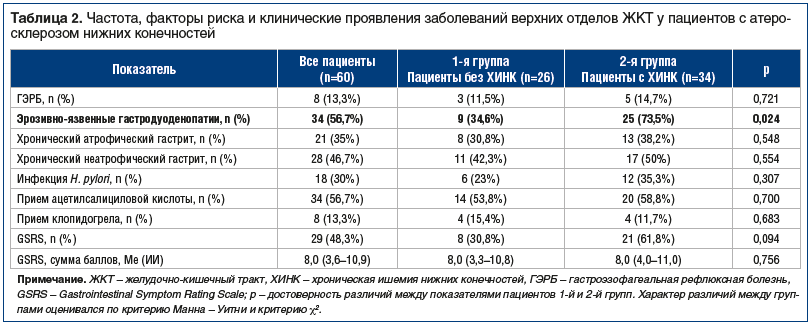
В настоящее время тактика ведения пациентов с атеросклерозом артерий нижних конечностей включает обязательное назначение антиагрегантов [3], частота приема которых проанализирована в таблице 2. По нашим данным, не установлено значимых межгрупповых различий в частоте приема ацетилсалициловой кислоты и клопидогрела (табл. 2). Потребность в приеме НПВП отметили 5 (8,3%) больных с атеросклерозом артерий нижних конечностей, при этом у больных без ХИНК она составила 3,3%, среди пациентов с ХИНК —5%. В целом ИПП получали 10% больных, при этом не было выявлено статистически значимых различий в назначении ИПП в 1-й и 2-й группах (р=0,603).
Обращает на себя внимание то, что клинические проявления заболеваний верхних отделов ЖКТ присутствовали только у 29 (48,3%) больных (соответственно 8 (31%) в 1-й группе и 21 (61,8%) во 2-й группе, р=0,094). При этом частота встречаемости абдоминальной боли составила 26,7% (в 1-й группе — 5 (19,2%) пациентов, во 2-й группе — 11 (33,3%) пациентов), диспепсического синдрома — 25% (в 1-й группе — 4 (20%), во 2-й группе — 11 (32,3%)), рефлюкс-синдрома — 20% (в 1-й группе — 3 (11,5%), во 2-й группе — 9 (26,5%)).
Заключение
Таким образом, среди пациентов с атеросклерозом артерий нижних конечностей в 64,2% случаев выявлены эрозивно-язвенные поражения гастродуоденальной зоны, которые чаще встречались у больных с ХИНК. Клинические проявления заболеваний верхних отделов ЖКТ присутствовали только у 48,3% больных, их выраженность не зависела от тяжести атеросклероза артерий нижних конечностей. Пациенты с ХИНК и без нее не различались в частоте выявления инфекции H. pylori, злоупотребления алкоголем, курения, приема антиагрегантов и НПВП, что обосновывает дальнейший интерес к изучению патогенетических факторов ульцерогенеза у данной категории больных.
Информация с rmj.ru






