Содержание статьи
Тактика экстренной урологической помощи при ишемическом приапизме
Р. А. Хромов*
С. К. Яровой**, 1, доктор медицинских наук
* МБУЗ ГКБ № 57 ДЗМ, Москва
** ФГБУ НИИ урологии МЗ РФ, Москва
Приапизм — длительная, болезненная эрекция, продолжающаяся более 4–6 часов, не сопровождающаяся сексуальным желанием и не исчезающая после эякуляции. По данным различных авторов, частота встречаемости приапизма составляет 0,11–0,4% среди всех больных урологического профиля, получающих стационарное лечение [1, 2].
Существует несколько классификаций приапизма. Для клинической практики наибольшее значение имеет гемодинамическая классификация, которая наиболее четко отражает патофизиологические особенности различных форм заболевания, что имеет принципиальное значение для определения тактики лечения. Выделяют две основные гемодинамические формы: венозный (ишемический) приапизм (синонимы: low-flow, ischemic, stasis, veno-occlusiv) и артериальный (неишемический) приапизм (синонимы high-flow, non-ischemic, arterial).
Ишемический приапизм характеризуется отсутствием кровотока в пещеристых телах полового члена. По своей сути он аналогичен синдрому длительного сдавления. Через 12 часов с момента развития приапизма морфологически обнаруживается интерстициальный отек и повреждение эндотелия синусоидальных пространств пещеристых тел полового члена. Уже через 48 часов могут обнаруживаться тромбы и массивный некроз гладкомышечных клеток. Ишемический приапизм — состояние, требующее неотложной помощи, поскольку способно приводить к необратимому фиброзу пещеристых тел и, следовательно, эректильной дисфункции.
Неишемический (артериальный) приапизм встречается гораздо реже и связан с нерегулируемым притоком крови к пещеристым телам. Клинически он характеризуется отсутствием болевого синдрома и менее ригидной, в сравнении с ишемическим приапизмом, эрекцией. В большинстве случаев неишемический приапизм вызван травмой, приводящей к разрыву артерии внутри пещеристого тела. Также неишемический приапизм может быть следствием хирургических вмешательств. Его развитие часто является отсроченным — в течение 24 часов после травмы. Неишемический приапизм не относится к состоянию, требующему экстренной помощи.
По данным исследований, проведенных в НИИ урологии и ГКУБ № 47, неишемический (артериальный) приапизм встречается в 50 раз реже ишемического (венозного). Практически аналогичную статистику опубликовала в 2010 году Американская урологическая ассоциация.
Этиология ишемического приапизма достаточно разнообразна. Довольно часто приапизм возникает на фоне хронической интоксикации алкоголем или наркотическими средствами. В ряде случаев он осложняет течение заболеваний нервной системы (сирингомиелия), системы крови, гемолитические анемии (особенно серповидно-клеточную), злокачественные новообразования органов малого таза, хроническую почечную недостаточность. Однако нередко достоверного этиологического фактора приапизма выявить не удается. Это первичный или идиопатический приапизм, в противоположность вторичному приапизму, осложняющему течение вышеописанных заболеваний.
При естественном течении патологического процесса исходом любой формы приапизма является разной степени выраженности фиброз, а впоследствии и склероз кавернозных тел, что в свою очередь приводит к развитию стойкой, резистентной к лекарственной терапии эректильной дисфункции [3].
В большинстве урологических клиник лечение ишемического приапизма, независимо от его длительности и этиологии, начинается с пункции и отмывания кавернозных тел растворами адреномиметиков и прямых антикоагулянтов. При развитии рецидива заболевания выполняется спонгиокавернозный анастомоз (шунт), при повторном рецидиве — сафенокавернозный анастомоз (шунт). Данная этапность оперативных вмешательств соответствует рекомендациям научных урологических обществ и направлена, прежде всего, на минимизацию инвазивности вмешательств [4, 5]. Однако при такой тактике значительная доля пациентов подвергается двум, а иногда и трем операциям, что в современных условиях экономически нецелесообразно, кроме того, повторные вмешательства сопровождаются повышенным риском инфекционно-воспалительных осложнений.
Несмотря на очевидную социальную значимость, проблеме лечения приапизма до последнего времени уделялось недостаточно внимания. Отчасти это связано со сравнительно низкой частотой данного заболевания. Практикующие врачи-урологи не всегда имеют подготовку, достаточную для оказания адекватной медицинской помощи этой специфической категории пациентов. В связи с этим результаты лечения этого заболевания зачастую оказываются неудовлетворительными. Ситуацию усугубляет практически полное отсутствие нормативной документации и достаточно слабое освещение проблемы приапизма в научной литературе, что приводит к хаотичности назначений и негативно отражается на качестве медицинской помощи этим пациентам.
В Москве ситуация с экстренной специализированной помощью мужчинам, страдающим острыми заболеваниями половых органов, несколько улучшилась после учреждения в 2008 г. ургентной андрологической службы на базе ГКУБ № 47. В рамках программы реорганизации здравоохранения города Москвы в сентябре 2012 года ГКУБ № 47 прекратила свое существование, правоприемником ее является ГКБ № 57, на которую возложено обязательство оказания экстренной медицинской помощи пациентам андрологического профиля.
Концентрация значительной части экстренных андрологических пациентов мегаполиса в одной клинике позволила авторам за сравнительно короткое время приобрести некоторый опыт ведения этой сложной и во многом специфической категории больных, который, в сочетании с более ранними данными ГКУБ № 47 и ФГБУ НИИ урологии МЗ РФ, лег в основу настоящей статьи.
Материалы и методы исследования
Проведен ретроспективный анализ результатов лечения 115 больных, страдающих ишемическим приапизмом, получавших стационарную помощь в ГКУБ № 47 и ФГБУ НИИ урологии МЗ РФ за период 2000–2011 гг. В исследование включались все без исключения пациенты с этим диагнозом.
Большая часть (70,4%) этих пациентов были пролечены в 2008–2011 гг. на базе ГКУБ № 47 в рамках работы ургентной андрологической службы по г. Москве.
Результаты и их обсуждение
Распределение приапизма по этиологическому фактору
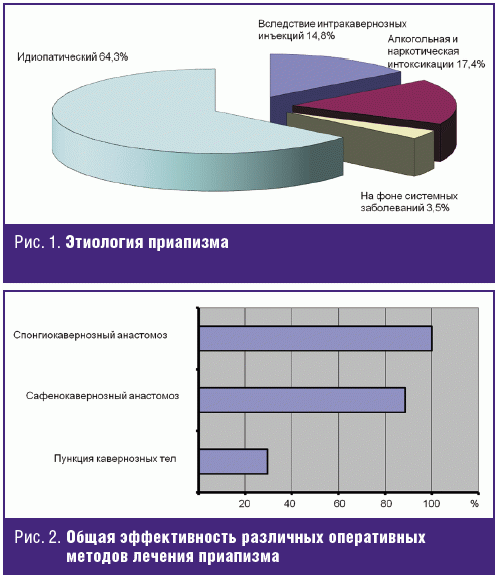
Несомненный научный интерес представляет современная этиология приапизма (рис. 1). Наиболее часто встречался идиопатический приапизм — 64,3% больных. В 17,4% случаев приапизм развился на фоне хронической алкогольной или наркотической интоксикации. У 14,8% пациентов патологическая эрекция возникла на фоне самостоятельных интракавернозных инъекций вазоактивных лекарственных средств — папаверина и простагландина Е1 (Каверджект), а также введения в кавернозные тела новокаина (при нарушении техники местной анестезии) или наркотических средств. В 2,6% случаев приапизм осложнил течение болезней системы кроветворения (серповидно-клеточная анемия, миелолейкоз), а в 0,9% случаев патологическая эрекция возникла на фоне органических заболеваний нервной системы (сирингомиелия).
Таким образом, было отмечено, что в современных условиях существенный процент приапизма связан с хроническими интоксикациями, особенно опиатами, а также с немедицинскими интракавернозными инъекциями, в то время как симптоматический приапизм в рамках заболеваний нервной и кровеносной систем встречается сравнительно редко (3,5% от общего числа наблюдаемых больных).
Общая оценка эффективности оперативного лечения ишемического приапизма
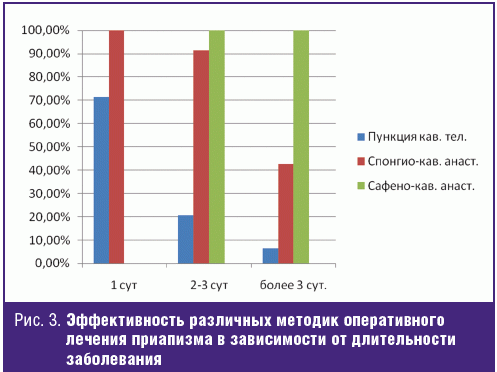
Всем пациентам независимо от длительности и этиологии заболевания первым этапом выполнялась пункция и отмывание кавернозных тел растворами адреномиметиков (адреналин, мезатон) и прямых антикоагулянтов (гепарина). Несмотря на то, что данный вид лечения не направлен на устранение причины заболевания и, по сути, является симптоматическим, эффективность его составила 31,3%. При рецидиве приапизма, который развился у 70,4% пациентов, накладывался спонгиокавернозный шунт по методике Al-Chorab, эффективность которого составила 88,6%. При повторном рецидиве выполнялось наложение сафенокавернозного анастомоза по методике Grayhack, эффективность которого составила 100% (рис. 2).
Озвученная во введении идея «минимальной инвазивности» хирургической помощи представляется в отношении приапизма довольно неоднозначной и дискутабельной, так как наиболее частое инфекционно-воспалительное осложнение этого заболевания — острый кавернит, который часто протекает с крайне тяжелой интоксикацией и отличается абсолютно неблагоприятным прогнозом в отношении восстановления эректильной функции. Вполне очевидно, что с каждым повторным инвазивным вмешательством вероятность инфекционно-воспалительных осложнений возрастает. С другой стороны, изначальное выполнение шунтирующих операций всем пациентам лимитировано выраженным кавернофиброзом вследствие длительного нарушения гемодинамики полового члена, а сафенокавернозный анастомоз сопровождается риском тромбоэмболических осложнений [6]. Поэтому целесообразно разработать четкие показания к применению каждой из тактик, для чего необходим анализ их эффективности в зависимости от этиологии заболевания и сроков обращения пациента за урологической помощью.
Оценка эффективности оперативного лечения ишемического приапизма в зависимости от длительности заболевания
Пациенты были разделены на три группы в зависимости от сроков поступления в урологический стационар с момента начала заболевания — менее суток, 1–3 суток, более 3 суток.
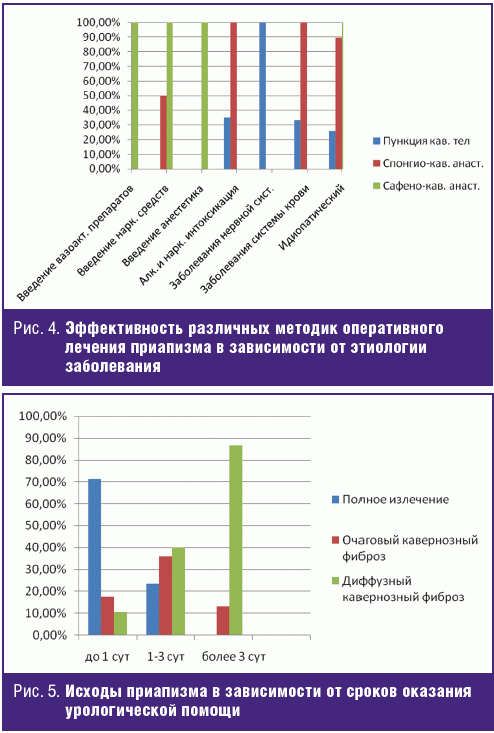
В группе пациентов, которым помощь была оказана в первые сутки с момента развития приапизма (28 человек), пункция и отмывание кавернозных тел оказались эффективными в 71,4% случаев (рис. 3). В то время как у пациентов, госпитализированных на вторые и третьи сутки течения заболевания (72 человека), пункция кавернозных тел привела к стойкому купированию патологической эрекции лишь в 20,8% случаев. При позднем обращении больного (более 3 суток) пункция кавернозных тел была эффективна только у 1 из 15 пациентов (6,7%). В то же время спонгиокавернозный анастомоз, выполненный по методике Al-Chorab, продемонстрировал высокую эффективность при его наложении в первые сутки и на вторые-третьи сутки с момента развития приапизма — 100% и 91,5% соответственно. В более поздние сроки эффективность указанной оперативной методики снижается до 42,8%. Сафенокавернозный анастомоз позволил купировать патологическую эрекцию у всех пациентов (100%), которым он был выполнен, вне зависимости от сроков начала заболевания.
Из проведенного анализа можно сделать заключение, что пункция и отмывание кавернозных тел растворами адреномиметиков и прямых антикоагулянтов результативны лишь в первые сутки болезни, с течением времени эффективность этой методики прогрессивно снижается. Позднее вторых-третьих суток она становится бесполезной. Спонгиокавернозный анастомоз также теряет эффективность с течением времени, однако заметным это становится на поздних сроках — 3 и более суток. Сафенокавернозный анастомоз остается стабильно эффективным на любых сроках течения болезни.
Оценка эффективности оперативного лечения ишемического приапизма в зависимости от этиологии заболевания
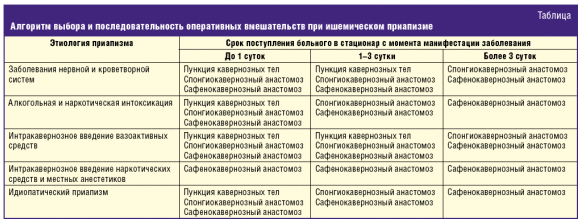
Пункция и отмывание кавернозных тел были наиболее эффективны (72,7%) при приапизме, возникшем на фоне интракавернозного введения вазоактивных препаратов (рис. 4). При хронических интоксикациях, а также при идиопатическом приапизме эффективность этой методики оказалась значительно ниже — 35,0% и 25,6% соответственно. Эффективность пункции кавернозных тел при приапизме, связанном с органическими поражениями нервной системы и органов кроветворения, достоверно оценить затруднительно в связи с ограниченным числом наблюдений. Вместе с тем отмечено, что пункция кавернозных тел абсолютно безрезультативна при приапизме на фоне химической травмы («химического ожога») кавернозных тел в результате интракавернозного введения наркотических препаратов или местных анестетиков.
Спонгиокавернозный анастомоз продемонстрировал высокую эффективность при идиопатическом приапизме — 89,5%, меньшую — при приапизме, спровоцированном введением вазоактивных средств, — 66,7%. Эффективность данного вида хирургического лечения при приапизме, обусловленном химической травмой кавернозных тел, составила 50,0%.
Сафенокавернозный анастомоз был стабильно эффективен вне зависимости от этиологии заболевания.
Таким образом, пункционная методика имеет существенные ограничения к применению. Она показана при приапизме, связанном с хроническими интоксикациями и введением в кавернозные тела вазоактивных препаратов, но лишь в первые сутки с момента развития патологической эрекции. Наложение спонгиокавернозного анастомоза целесообразно при идиопатическом приапизме, а также в вышеописанных клинических ситуациях, если, несмотря на проведенную пункцию и отмывание кавернозных тел, развился рецидив заболевания — в качестве второго этапа лечения. Приапизм, возникший на фоне химического ожога кавернозных тел (при интракавернозном введении анестетиков, наркотических препаратов), подразумевает первичное наложение сафенокавернозного анастомоза.
Исходы ишемического приапизма
При изучении исходов приапизма в зависимости от срока поступления больного отмечено, что в группе пациентов (28 человек), которым оказывалась медицинская помощь в течение первых суток с момента начала заболевания, у 71,4% пациентов удалось купировать патологическую эрекцию, при этом не отмечалось инфекционно-воспалительных осложнений и стойких фиброзных изменений кавернозных тел (рис. 5). У 17,9% больных впоследствии сформировался очаговый фиброз кавернозных тел полового члена и нарушение эректильной функция различной степени выраженности. У 10,7% пациентов — тотальный кавернозный фиброз и выраженная эректильная дисфункция.
Основная часть больных приапизмом была госпитализирована в течение вторых и третьих суток с момента развития заболевания — 72 человека (62,6% от общего числа больных приапизмом). После купирования патологической эрекции лишь 23,6% больных избежали стойких органических изменений кавернозных тел. У 36,1% пациентов развился очаговый кавернозный фиброз, у 40,3% — тотальный (диффузный) фиброз кавернозной ткани.
В поздние сроки (более 3 суток с момента начала заболевания) в клинику поступили 15 пациентов (13,0% от общего числа больных приапизмом). При этом случаев полного восстановления эректильной функции не наблюдалось, у 13,3% больных выявлен очаговый кавернозный фиброз, у 86,7% пациентов — диффузный кавернозный фиброз.
В результате анализа была выявлена ярко выраженная зависимость между ранним поступлением пациента в стационар и вероятностью благоприятного исхода заболевания. Уже по прошествии суток эффективность лечебных мероприятий существенно снижается, возрастает риск развития кавернита и кавернозного фиброза. При поздней госпитализации лечебные мероприятия малоэффективны и прогноз становится сомнительным.
Алгоритм выбора тактики оперативного лечения больных ишемическим приапизмом
Для удобства практического применения полученные в результате анализа литературных источников и результатов собственных исследований выводы об эффективности оперативных методик при оказании экстренной урологической помощи больным венозной формой приапизма в зависимости от этиологии заболевания и сроков поступления пациента в стационар были обощены в виде алгоритма (табл.).
Еще раз акцентируем внимание на наиболее принципиальных установках:
- При поступлении пациента в стационар в течение первых суток от момента манифестации ишемического приапизма методом выбора является пункция кавернозных тел с ирригацией симпатомиметиков и прямых антикоагулянтов, за исключением случаев развития данного заболевания на фоне интракавернозного введения наркотических средств или местных анестетиков.
- При поступлении больного в урологический стационар на вторые и третьи сутки течения заболевания пункция кавернозных тел показана только при приапизме на фоне хронических заболеваний нервной и кроветворной систем, а также при интракавернозном введении вазоактивных средств. Во всех остальных случаях показано выполнение шунтирующей операции.
- При госпитализации пациента позднее третьих суток от момента развития ишемического приапизма показано проведение спонгиокавернозного анастомоза, за исключением ишемического приапизма на фоне интракавернозного введения наркотических веществ и местных анастетиков, когда целесообразно первичное наложение сафенокавернозного анастомоза.
Применение вышеописанного алгоритма в работе ургентной андрологической службы по г. Москве позволило в 2,5 раза уменьшить частоту повторных оперативных вмешательств при рецидивах приапизма и более чем в 3 раза уменьшить риск послеоперационного кавернита, что привело к существенной экономии трудозатрат и финансовых средств на закупку лекарственных препаратов, главным образом, за счет уменьшения расхода дорогостоящих антибиотиков резерва.
Литература
- Щеплев П. А., Епифанова Е. А. Приапизм // Андрология и генитальная хирургия. 2002. № 2. С. 17–28.
- Eland I. A., van der Lei J., Stricker B. H. Incidence of priapism in the general population // Urology. 2001; 57 (5): 970–982.
- Broderick G. A., Kadioglu A., Bivalacqua T. J. Priapism: pathogenesis, epidemiology, and management // The journal of sexual medicine. 2010. Jan; 7 (1 Pt 2): 476–500.
- Montague D. K., Jarow J., Broderick G. A. American Urological Association guideline on the management of priapism // J Urol. 2003, Oct; 170 (4 Pt 1): 1318–1324.
- Щеплев П. А., Епифанова Е. А. Принципы диагностики и лечения приапизма // Андрология и генитальная хирургия. 2002. № 4. С. 46–49.
- Sadeghi-Nejad H., Seftel A. D. The etiology, diagnosis, and treatment of priapism: review of the American Foundation for Urologic Disease Consensus Panel // Curr Urol Rep. 2002; 3: 492–498.
Статья опубликована в журнале Лечащий Врач
материал MedLinks.ru







