Содержание статьи
Введение
Микробиота человека представляет собой совокупность бактерий, грибов, вирусов и простейших, населяющих наш организм. Самой многочисленной и, безусловно, одной из наиболее значимых является микробиота кишечника, которая содержит порядка 100 трлн микроорганизмов общей массой до 1,5–2 кг. Кишечная микробиота по праву признана самостоятельным метаболически активным органом, и ее функциональную роль сложно переоценить. Бактерии кишечника обеспечивают процессы ферментативного расщепления питательных веществ с образованием большого числа сигнальных молекул и метаболитов, участвуют в синтезе витаминов, модулируют серотонинергическую нейротрансмиссию в центральной нервной системе, регулируют развитие и дифференцировку иммунокомпетентных клеток кишечника. Кроме того, продукты бактериального переваривания стимулируют кишечную перистальтику и являются полноценным пластическим материалом, необходимым для поддержания гомеостаза в организме человека.
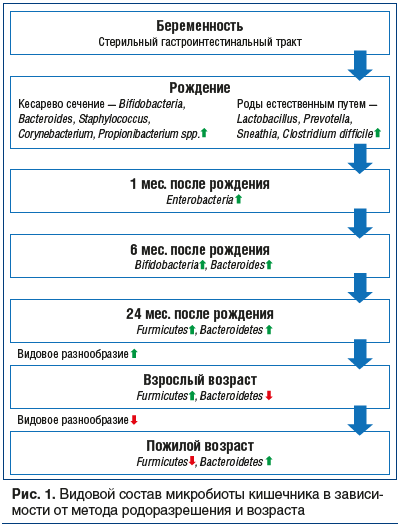
Колонизация пищеварительного тракта бактериями начинается сразу после родов. При естественном родоразрешении кишечник новорожденного заселяется типичными представителями микробиоты родовых путей — Lactobacillus и Prevotella, при кесаревом сечении — Streptococcus, Corynebacterium и Propionibacterium, находящимися на поверхности кожи матери. После первичной инокуляции кишечная микробиота младенца видоизменяется в зависимости от типа вскармливания и приобретает сходство с микробиотой взрослого человека лишь к 3 годам. В кишечнике детей, находящихся на грудном вскармливании, преобладают Bifidobacterium spp.
и Lactobacillus spp., в то время как у детей на искусственном вскармливании — Enterobacter spp., Bacteroides spp., Clostridium spp., Streptococcus spp. Состав кишечной микробиоты человека продолжает претерпевать изменения и во взрослом возрасте (рис. 1). При этом важную роль играют внешние факторы, среди которых особое значение отводится диете, лекарственным препаратам, перенесенным инфекционным заболеваниям пищеварительного тракта, проведенным оперативным вмешательствам на органах брюшной полости [1].
В настоящее время связь между кишечной микробиотой и состоянием здоровья человека является общепризнанной. Появление молекулярных и генетических методов диагностики позволило сделать поистине революционные открытия в области изучения микробиома пищеварительного тракта. В данном обзоре представлены современные сведения о роли микробиоты в развитии функциональных и органических заболеваний кишечника.
Роль кишечной микробиоты в развитии функциональных заболеваний кишечника
Синдром раздраженного кишечника (СРК) — одно из наиболее распространенных функциональных расстройств пищеварительного тракта, которым страдает около 11% взрослого населения во всем мире. СРК характеризуется абдоминальной болью, связанной с изменениями формы кала и/или частоты стула. Точная этиология СРК остается неустановленной. В качестве пусковых рассматриваются многие факторы: наследственная предрасположенность, перенесенные инфекционные заболевания, пищевая непереносимость, прием антибактериальных препаратов, хронический стресс и травмирующие психосоциальные события [2]. Одним из ключевых звеньев патогенеза СРК является изменение кишечного микробиома под действием вышеуказанных факторов. Во многих исследованиях показано, что в развитии СРК большое значение имеют утрата микробного разнообразия и нарушение баланса между количеством комменсальных и патогенных бактерий [3]. Среди пациентов с СРК выявлено увеличение численности Proteobacteria, включая типы Veillonelli и Firmicutes, а также снижение активности отдельных штаммов Lactobacillus и Bifidobacteria [4].
Интересно, что состав микробиоты толстой кишки у лиц с СРК во многом зависит от преобладающего типа нарушения кишечной моторики. При СРК с преобладанием диареи (СРК-Д) отмечается достоверное снижение числа представителей семейств Ruminococcaceae, Erysipelotrichaceae, Methanobacteriaceae [5]. У пациентов с преобладанием запора (СРК-З) доминируют метаногенные бактерии энтеротипов Clostridiales или Prevotella, способные превращать водород в метан, избыточная продукция которого связана с замедлением транзита через кишечник [6, 7].
Нарушение качественного и количественного состава бактерий ассоциировано с повышением проницаемости эпителиального кишечного барьера, что может приводить к активации иммунной системы и развитию воспаления в слизистой оболочке кишечника. Установлено, что выраженность воспалительного инфильтрата коррелирует со степенью висцеральной гиперчувствительности — основного механизма формирования абдоминальной боли при СРК [8]. В исследовании J. Tap et al. [6] показано влияние специфических изменений кишечной микробиоты на тяжесть течения СРК. Отмечена также взаимосвязь между интенсивностью абдоминальной боли и низким микробным разнообразием, а также изменением соотношения Methanobacteriales и Bacteroides в пользу последних [9].
Более того, у пациентов с СРК обнаружено сокращение количества Bifidobacterium порядка Clostridiales, Ruminococcaceae и Erysipelotrichaceae — основных продуцентов короткоцепочечных жирных кислот (КЦЖК), дефицит которых нарушает метаболизм колоноцитов, способствует повышению кишечной проницаемости и развитию воспаления [5].
Участие микробиоты в патогенезе СРК делает ее перспективной терапевтической мишенью. Эффективность пробиотиков при СРК продемонстрирована в целом ряде рандомизированных клинических исследований (РКИ), подтвердив роль микробиоты в патогенезе заболевания [10, 11]. В современных рекомендациях указывается, что пробиотики как класс лекарственных средств могут уменьшить выраженность клинических проявлений СРК, в первую очередь метеоризма [12, 13]. Целесообразным считается подбор конкретных штаммов с учетом варианта течения болезни. К примеру, штамм Bifidobacterium lactis DN-173 010 показал свою способность ускорять транзит по пищеварительному тракту и нормализовать частоту стула у пациентов с СРК-З. Пробиотический штамм Bifidobacterium infantis 35 624 способствует уменьшению абдоминальной боли, вздутия и регуляции кишечной моторики вне зависимости от типа ее нарушения [14].
Кишечная микробиота и органические заболевания кишечника
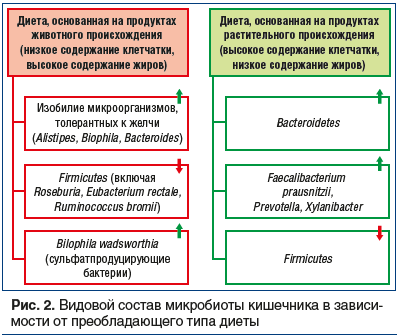
Под термином «воспалительные заболевания кишечника» (ВЗК), объединяющим такие нозологии, как болезнь Крона (БК) и язвенный колит (ЯК), понимают хронические прогрессирующие иммунологически опосредованные заболевания пищеварительного тракта. Несмотря на то, что ВЗК не входят в «топ» самых распространенных заболеваний гастроэнтерологического профиля, им нет равных по частоте развития осложнений, риску инвалидизации и повышенному уровню летальности. При БК в патологический процесс может вовлекаться любой отдел пищеварительного тракта — от полости рта до заднего прохода, тогда как для ЯК типичным является поражение толстой кишки [15, 16]. Заболеваемость ВЗК растет по всему миру. Наибольшее число больных с ВЗК зарегистрировано в Северной Америке (1,5 млн) и Европе (2,2 млн) [17]. Точные данные о распространенности ВЗК в России отсутствуют. В литературе имеются результаты отдельных эпидемиологических исследований, которые сложно экстраполировать на всю популяцию [16]. Этиология и патогенез ВЗК до сих пор являются предметом активного поиска у исследователей [18]. Учитывая, что распространенность ВЗК выше в развитых странах, было выдвинуто предположение, что определенную роль в развитии данных заболеваний может играть так называемая «западная» диета, богатая животными жирами и бедная растительными волокнами. Известно, что диета во многом определяет количественный и качественный состав микробиоты кишечника (рис. 2). Показано, что даже 4-дневное соблюдение диеты, основанной на продуктах животного происхождения, приводит к снижению численности Firmicutes на фоне увеличения количества бактерий родов Bacteroides, Proteobacteria и Acinetobacter [19]. Подобные изменения были обнаружены и среди больных ВЗК [20].
Связь между кишечной микробиотой и развитием ВЗК установлена еще до появления современных методов диагностики, когда было продемонстрировано, что введение гомогената фекальной микробиоты от пациентов с БК в кишечник экспериментальных особей приводит к развитию у них гранулематозного колита [21]. Технология секвенирования бактериальной РНК позволила выявить, что у лиц с БК снижено количество микроорганизмов видов Blautia faecis, Ruminococcus torques, Faecalibacterium prausnitzii, Clostridium lavalense и Roseburia inulinivorans. Интересными представляются данные о том, что риск рецидива БК после резекции кишечника повышается среди лиц с низким содержанием Faecalibacterium prausnitzii до операции [20]. На модели экспериментального колита было продемонстрировано, что F. prausnitzii проявляет свой противовоспалительный эффект за счет продукции бутирата, который поддерживает баланс между противовоспалительными (Th17) и иммунорегуляторными (Treg) Т-клетками посредством ингибирования гистондеацетилазы 1. Нарушение баланса между Th17 и Treg приводит к развитию аутоиммунного воспаления [22]. Известно также, что бутират отвечает за поддержание барьерной функции кишечного эпителия посредством регуляции экспрессии белка плотных контактов клаудина 2 [23]. Дисбиоз, приводящий к истощению бутиратпродуцирующих бактерий, значительно повышает биодоступность кислорода в толстой кишке, что приводит к гипероксигенации эпителия и значительному росту потенциально патогенных протеобактерий [24]. Кроме того, снижение синтеза масляной кислоты бактериями связано со значительным увеличением числа провоспалительных иммунных клеток в слизистой оболочке, что является важным фактором развития ВЗК. Взаимосвязь между воспалительными реакциями при ВЗК и снижением уровня бутирата в ближайшем
будущем может стать ключевым звеном в разработке терапевтических стратегий лечения и профилактики
ЯК и БК [17, 25].
В качестве потенциального возбудителя ВЗК рассматривается также адгезивно-инвазивная Escherichia coli (AIEC). Патогенные штаммы AIEC выявляются у 22% пациентов с БК [26]. Адгезия, колонизация и инвазия AIEC в слизистую оболочку кишечника приводят к нарушению целостности эпителиального кишечного барьера и повышению кишечной проницаемости.
Примечательно, что нарушение состава кишечной микробиоты может быть ассоциировано не только с повышенным риском развития ВЗК, но и с характером течения заболевания. Так, в образцах кала пациентов с тяжелым течением ЯК отмечается более высокое содержание Streptococcus и Proteobacteria, тогда как среди лиц с легкими формами заболевания — Akkermansia и Ruminococcus [27]. Дисбиотические изменения, которые характеризуются появлением или увеличением уровня энтеротоксических штаммов Bacteroides fragilis, AIEC и Fusobacterium nucleatum, повышают риск развития колоректального рака (КРР) у лиц с ВЗК [28, 29].
В течение нескольких десятилетий КРР твердо занимает лидирующие позиции в структуре онкологической заболеваемости и смертности во всем мире. К КРР относятся злокачественные опухоли из эпителиальной ткани, поражающие слепую, ободочную и/или прямую кишку, включая ее дистальный отдел [30]. В настоящее время ключевым патогенетическим фактором развития КРР признано влияние окружающей среды, а не конституциональные генетические отклонения, как это считалось ранее. Наследственный анамнез по КРР удается установить лишь в 5% случаев [28]. Прорывом в области изучения онкогенеза КРР стало обнаружение связи заболевания с диетой и микробиотой кишечника. Более того, сегодня очевидно, что некоторые бактерии способны не только провоцировать развитие и прогрессирование опухоли, но также определять эффективность и безопасность противоопухолевой терапии [29].
В ходе реализации проекта Human Microbiome установлено, что частота развития рака в толстой кишке выше в 12 раз по сравнению с тонкой. Этот факт можно объяснить более высокой бактериальной плотностью в толстой кишке (~1012 клеток/мл) в сравнении с этим же показателем в тонкой кишке (~102 клеток/мл). Имеются также данные о том, что некоторые «толстокишечные» бактерии способны продуцировать высокотоксичные соединения, индуцирующие повреждение ДНК и стимулирующие рост опухолей [31]. Отмечена значительно более высокая концентрация Proteobacteria в образцах кала больных КРР [32]. Кроме того, A. Boleij et al. [33] обнаружили резкое увеличение числа колоний энтеротоксичных B. fragilis в биоптатах слизистой оболочки толстой кишки при КРР. При этом количество B. fragilis возрастало параллельно с увеличением возраста пациента и длительности заболевания. R.V. Purcell et al. [34] также подтвердили участие токсигенных штаммов B. fragilis в инициации изменений, приводящих к развитию дисплазии слизистой оболочки толстой кишки, трубчатой аденомы и в конечном итоге КРР. Как оказалось, B. fragilis способны стимулировать кишечный эпителий на усиленный синтез простагландина Е2, сфингозин-1-фосфата, необходимых для рекрутирования и пролиферации Th17-клеток. В свою очередь, Th17-клетки секретируют интерлейкин-17 и родственные ему цитокины, обладающие проканцерогенными эффектами [32]. В дополнение к этому токсин B. fragilis повышает активность сперминоксидазы (SMO) в эпителиальных клетках толстой кишки, что приводит к SMO-зависимой генерации активных форм кислорода и повреждению ДНК [35]. Регуляторные Т-клетки усиливают воспалительные реакции и, как правило, ингибируют канцерогенез, но в случае, когда процесс инициирован B. fragilis, они, напротив, способствуют развитию КРР [36].
Прямую генотоксическую роль Escherichia coli в возникновении КРР обусловливает геномный остров поликетидсинтазы (pks), который кодирует синтез бактерией колибактерина — метаболита, связывающего белок-супрессор опухолей р53, что приводит к апоптозу колоноцитов и усиленной пролиферации опухолевых клеток [37]. Инфицирование мышей E. coli, имеющих pks, вызывает повреждение ДНК в энтероцитах и запускает онкогенез [38]. I. Elatrech et al. [39] установили способность Enterococcus faecalis индуцировать выработку супероксида, который усиливает экспрессию циклооксигеназы-2 макрофагами и приводит к повреждению ДНК в эпителиальных клетках.
Интересными представляются данные о повышенной колонизации на поверхности опухолевых клеток потенциально пробиотических видов Collinsella, Slackia, Faecalibacterium и Roseburia, продуцирующих метаболически активный бутират и антиоксидант иквиол [40]. Существует мнение, что такая видоспецифическая колонизация опухолей бактериями-«пассажирами» может приводить к ингибированию ее роста [41]. В доклинических испытаниях продемонстрировано, что трансплантация фекальной микробиоты может снизить риск возникновения КРР, однако до сих пор остается неясным, способна ли она уменьшить развитие и прогрессирование опухоли у людей [42].
Дисбиотические изменения на фоне COVID-19
Новая коронавирусная инфекция (COVID-19) — острое инфекционное заболевание, вызываемое высокопатогенным (II класс патогенности) одноцепочечным РНК-содержащим вирусом SARS-CoV-2, имеющее воздушно-капельный (основной), воздушно-пылевой и контактный пути передачи, характеризующееся поражением респираторного тракта (особенно его нижних отделов) и ряда других органов и систем (пищеварительной, сердечно-сосудистой, нервной), осложнениями которого могут быть острая дыхательная недостаточность, острый респираторный дистресс-синдром, сепсис, инфекционно-токсический шок, тромбозы и тромбоэмболии. Известно, что для проникновения в организм хозяина SARS-CoV-2 использует рецепторы ангиотензинпревращающего фермента 2 (АПФ-2), которые в большом количестве содержатся в дыхательных путях и по ходу пищеварительного тракта [43].
Ранние сообщения из Ухани содержали информацию о том, что от 2% до 10% пациентов с COVID-19 предъявляют жалобы со стороны пищеварительного тракта [44].
Систематический обзор и метаанализ K.S. Cheung et al., объединивший результаты 60 исследований (n=4243), показал, что распространенность всех гастроинтестинальных симптомов достигает 17,6%. Наиболее частым симптомом при этом является диарея (7,8%) [45]. Обнаружено, что у пациентов с COVID-19 повышен уровень фекального кальпротектина — неспецифического маркера нейтрофильного воспаления в кишечнике [46]. В ходе дальнейших исследований вирус SARS-CoV-2 был выявлен в образцах кала у половины пациентов с COVID-19, на основании чего было выдвинуто предположение о том, что пищеварительный тракт может являться внелегочным местом репликации и размножения вируса [47].
Кроме того, среди больных COVID-19 отмечены значительные изменения микробиоценоза толстой кишки во время госпитализации и на протяжении всего периода лечения в стационаре. Дисбиотические изменения с увеличением относительной численности условно-патогенных микроорганизмов и патобионтов (Actinomyces viscous, Bacteroides nordii, Clostridium hathewayi) на фоне сокращения доли полезных представителей комменсальной микробиоты, преимущественно бутират- и пропионатпродуцирующих бактерий (Lachnospiraceae, Ruminococcus obeum, Faecalibacterium prausnitzii), сохранялись даже после полного выздоровления пациентов (исчезновение респираторных симптомов и отрицательные результаты полимеразной цепной реакции на коронавирус в мазках из зева). При этом численность Coprobacillus, Clostridium ramosum и C. hathewayi коррелировала с тяжестью течения COVID-19. Тогда как в отношении F. prausnitzii была выявлена обратная зависимость [44]. Группа исследователей во главе с T. Zuo установила, что у пациентов с тяжелым течением COVID-19 статистически значимо снижено количество Bacteroides dorei, Bacteroides thetaiotaomicron, Bacteroides massiliensis и Bacteroides ovatus в кишечнике. Данные бактерии способны снижать экспрессию АПФ-2 в пищеварительном тракте, а следовательно, влиять на тяжесть течения заболевания. В образцах кала с высокой инфицированностью SARS-CoV-2 содержалось большое количество микроорганизмов следующих видов: Collinsella aerofaciens, Collinsella tanakaei, Streptococcus infantis, Morganella morganii. Напротив, образцы кала с низкой инфицированностью SARS-CoV-2 или вовсе без нее имели более высокое содержание бактерий, продуцирующих КЦЖК: Parabacteroides merdae, Bacteroides stercoris, Alistipes onderdonkii и Lachnospiraceae bacterium [48].
Известно, что связь по оси «кишечник — легкие» является двунаправленной. Поэтому, с одной стороны, воспалительный процесс в легких воздействует на микробиоту кишечника, а с другой — изменение видового состава бактерий кишечника существенно влияет на течение вирусной пневмонии [49]. Кроме того, антибиотик-ассоциированный дисбиоз кишечника может также повышать восприимчивость организма к вирусу и снижать функциональную активность иммунных клеток легких, способствуя более тяжелому течению инфекции [48].
Несмотря на ограниченность данных о взаимодействии бактерий кишечника и вирусов, имеются сведения о том, что воздействие на кишечную микробиоту путем применения пробиотиков или фекальной трансплантации может усилить противовирусный иммунитет, снизить частоту и длительность инфекционного заболевания дыхательных путей. По результатам двух РКИ с участием 381 пациента, находящегося на искусственной вентиляции легких (ИВЛ), показано, что введение пробиотических штаммов Lactobacillus rhamnosus GG, Bacillus subtilis и E. faecalis значительно снижало риск развития ИВЛ-ассоциированной пневмонии по сравнению с группой плацебо [49]. Безусловно, эти результаты наталкивают на мысль о возможных перспективах данного подхода в качестве метода профилактики и лечения инфекции SARS-CoV-2.
Современные способы коррекции состава кишечной микробиоты
Учитывая наличие доказанной роли дисбиотических изменений микробиоты в развитии различных заболеваний кишечника, неудивительно, что коррекция состава микробиоты рассматривается в качестве одного из потенциальных методов их профилактики и лечения. С этой целью могут применяться диета, деконтаминация патогенных и условно-патогенных бактерий антибиотиками, кишечными антисептиками, энтеросорбентами, бактериофагами и др., а также про-, пре, син- и метабиотики. Согласно определению Всемирной гастроэнтерологической организации (ВГО), под пробиотиками понимаются живые микроорганизмы, которые при введении в адекватных количествах оказывают положительное влияние на организм хозяина [50]. В качестве пребиотиков рассматриваются диетарные вещества, которые не перевариваются в тонкой кишке, а подвергаются бактериальной ферментации микробитой толстой кишки с образованием активных метаболитов. Биологически активные добавки (БАД), имеющие в своем составе как пробиотики, так и пребиотики, получили название синбиотиков, а содержащие продукты метаболизма или структурные компоненты пробиотических микроорганизмов — метабиотиков. Необходимо отметить, что из огромного многообразия представленных на фармацевтическом рынке средств, потенциально влияющих на микробиоту, немногие из них имеют доказанную эффективность.
В настоящее время научно обоснованным и перспективным методом коррекции дисбиотических нарушений кишечной микробиоты представляется применение пребиотиков, селективно стимулирующих рост и метаболическую активность собственных комменсальных бактерий. Среди пребиотиков лидирующая роль по праву принадлежит пищевым волокнам, которые также добавляют пище объем, тем самым уменьшая энергетическую ценность рациона, являются хорошими регуляторами моторики пищеварительного тракта, способствуют нормализации уровня холестерина и глюкозы [51, 52]. При этом, по данным отдельных популяционных исследований, в настоящее время большая часть людей не употребляют рекомендованного ВГО количества пищевых волокон — 20–30 г/сут [53]. Образующиеся в процессе бактериальной ферментации пищевых волокон КЦЖК являются основным энергетическим субстратом для колоноцитов, стимулируют репаративные процессы в слизистой оболочке пищеварительного тракта и снижают повышенную кишечную проницаемость — это один из ключевых механизмов формирования как органических, так и функциональных заболеваний пищеварительного тракта [2, 3, 14, 51, 52]. Применение пищевых волокон при заболеваниях кишечника в реальной клинической практике ограничено их плохой переносимостью. Хорошо известно, что прием нерастворимых пищевых волокон зачастую приводит к усугублению абдоминальной боли и метеоризма. Однако, как оказалось, физиологический эффект и переносимость пищевых волокон определяются не только растворимостью, но и другими их свойствами, в частности молекулярной массой, ферментируемостью и вязкостью [53]. Суммируя данные многочисленных РКИ, можно так охарактеризовать «идеальный пребиотик»: он должен быть хорошо растворимым, медленно ферментируемым, иметь низкую молекулярную массу и вязкость. Всеми этими свойствами обладают частично гидролизованные пищевые волокна циамопсиса четырехкрыльникового (травянистое растение семейства бобовых), появившиеся на российском рынке относительно недавно под торговым названием «ОптиФайбер». БАД на 100% состоит из натуральных компонентов, не содержит сахара, лактозы, глютена, подсластителей, красителей, ароматизаторов и консервантов. Частичный гидролиз пищевых волокон циамопсиса четырехкрыльникового обеспечивает хорошую переносимость без вздутия и газообразования. ОптиФайбер рекомендован для восстановления регулярной работы кишечника и сбалансированного состава кишечной микробиоты. Кроме того, натуральный состав БАД и отсутствие привыкания обусловливают возможность ее длительного применения в качестве дополнительного обогащения рациона растительными волокнами, в т. ч. у беременных
женщин [54, 55].
Действующее вещество ОптиФайбер обладает достаточной доказательной базой клинических исследований, в т. ч. рандомизированных, двойных плацебо-контролируемых, с уровнем доказательности А. Показано, что частично гидролизованные пищевые волокна циамопсиса четырехкрыльникового не только регулируют работу кишечника, оказывая пребиотический эффект и увеличивая скорость кишечного транзита, но и способствуют уменьшению выраженности абдоминальной боли и вздутия живота при СРК [56, 57]. Кроме того, в опубликованных исследованиях японских ученых продемонстрирован положительный эффект частично гидролизованных пищевых волокон циамопсиса четырехкрыльникового,
входящих в состав ОптиФайбер, в профилактике острых респираторных вирусных инфекций посредством повышения иммунитета [58, 59].
Заключение
В XXI в. понимание роли микробиома пищеварительного тракта претерпело революционные изменения. Микробиота кишечника удивительно разнообразна, а ее биологические эффекты, связанные со здоровьем человека, многочисленны. К сожалению, несмотря на стремительно появляющуюся новую информацию в этой области, остается очень много нерешенных вопросов. В настоящее время убедительно показана связь между дисбиотическими изменениями микробиоты и развитием различных заболеваний кишечника — от функциональных до органических. Как правило, эти нарушения характеризуются уменьшением количества «полезных» комменсалов и увеличением доли патогенных штаммов. При этом очевидно, что патогенетические механизмы реализации этой связи намного сложнее и требуют дальнейшего изучения. 2020 год навсегда войдет в историю как год начала пандемии новой коронавирусной инфекции, но даже в этих условиях микробиота кишечника продолжает находиться под пристальным вниманием исследователей всего мира. Дисбиотические нарушения кишечника сегодня могут быть корригированы изменением рациона питания, применением про-, пре-, син- и метабиотиков, проведением фекальной трансплантации. Однако не стоит забывать, что любые воздействия не должны нарушать гармонии между кишечными бактериями, ведь именно от нее зависит функционирование не только органов пищеварения, но и всего организма в целом. В настоящее время одним из наиболее научно обоснованных и перспективных методов стимуляции роста и метаболической активности кишечной микробиоты является применение пребиотиков, среди которых лидирующее место отводится пищевым волокнам. Высокой эффективностью и хорошей переносимостью обладают частично гидролизованные пищевые волокна циамопсиса четырехкрыльникового. Они подходят для длительного применения и имеют достаточную доказательную базу клинических исследований, в т. ч. рандомизированных двойных плацебо-контролируемых с уровнем доказательности А.
Благодарность
Редакция благодарит компанию Atrium Innovations за оказанную помощь в технической редактуре настоящей публикации.
.
Информация с rmj.ru