Ацеклофенак в терапии остеоартроза
Е. П. Шарапова*, кандидат медицинских наук
Е. А. Таскина*
Т. А. Раскина**, доктор медицинских наук
И. Б. Виноградова***, кандидат медицинских наук, доцент
О. Н. Иванова****, кандидат медицинских наук
Л. В. Меньшикова*****, доктор медицинских наук, профессор
Л. И. Алексеева*, доктор медицинских наук, профессор
*ФГБУ НИИ ревматологии РАМН, Москва
**ГБОУ ВПО КемГМА Минздравсоцразвития России, Кемерово
***ГУЗ ОКБ, Ульяновск
****ГУЗ ОКБ № 1, Воронеж
*****ГБОУ ДПО ИГМАПО Минздравсоцразвития России, Иркутск
Остеоартроз (ОА) — заболевание, которое развивается в результате взаимодействия различных механических и биологических факторов, нарушающих существующее в норме равновесие между процессами деградации и синтеза всех компонентов матрикса и прежде всего суставного хряща [1]. В настоящее время ОА рассматривают как органное заболевание, поскольку в патологический процесс вовлекается не только хрящ, но и субхондральная кость, синовиальная оболочка, мениски, связки и периартикулярные мышцы.
Распространенность этого заболевания в популяции коррелирует с возрастом, достигая максимальных значений в возрасте старше 65 лет. Женщины болеют почти в 2 раза чаще мужчин. Развитие заболевания приводит к ухудшению качества жизни пациентов, ограничивает их физические возможности, а зачастую и социальные функции, является причиной инвалидности. По последним данным эпидемиологического исследования в России ОА с преимущественным поражением коленных и/или тазобедренных суставов страдает 13,0% населения [2].
Ведущим клиническим симптомом при ОА является боль, которая служит непосредственной причиной обращения больного к врачу. Ревматические заболевания (РЗ) отличаются по патогенезу и клинической картине, но имеют одно общее проявление — болевой синдром. С учетом патофизиологических механизмов предложено различать три основные группы болей: ноцицептивные, нейропатические и психогенные. Для ОА наиболее характерна ноцицептивная боль, которая возникает при раздражении периферических болевых рецепторов — «ноцицепторов», локализованных практически во всех органах и системах. Нейропатическая боль возникает вследствие повреждения различных отделов (периферической и центральной) соматосенсорной нервной системы и также может наблюдаться при ОА. Ноцицептивные болевые синдромы чаще всего являются острыми (ожог, порез, ушиб, ссадина, перелом, растяжение), однако при ОА они носят хронический характер. Ноцицепторами обильно снабжены ткани суставов: синовиальная мембрана, капсула сустава, связочный аппарат, периартикулярные мышцы, субхондральная кость, которые становятся источниками хронической боли при ОА. Одной из особенностей хронических болевых синдромов является рефлекторное вовлечение мышц, сначала на сегментарном поражению уровне, затем более диффузно, формирующем мышечно-тонический синдром, возникающий вследствие ноцицептивной импульсации, идущей от пораженных тканей. При длительной ноцицептивной импульсации тонически напряженная мышца сама становится источником боли и потенциально готова к формированию миофасциального болевого синдрома. Помимо возбуждения афферентными стимулами, мышечные ноцицепторы активируются эндогенными веществами, формирующимися при ее длительном напряжении и вызывающими ощущение боли, типа брадикинина, серотонина и высоких концентраций ионов калия. Брадикинин и серотонин тоже оказывают влияние на кровеносные сосуды и вызывают изменение локального состояния васкуляризации. Длительное напряжение мышц через механизмы нейрогенного воспаления способствует появлению локусов болезненных мышечных уплотнений, что еще более усиливает афферентный поток ноцицептивных импульсов в структуры ЦНС и как следствие этого, сенситизируется большее количество центральных ноцицептивных нейронов. Этот порочный круг играет важную роль в хронизации боли [29]. Интенсивность ее при ОА может зависеть от многих факторов, и, как показали последние исследования, одним из них является нарастание минеральной плотности субхондральной большеберцовой кости [3, 4].
Ведущее место в лечении ОА занимают нестероидные противовоспалительные препараты (НПВП), относящиеся к классу симптом-модифицирующих препаратов. В ревматологии НПВП рассматриваются как необходимый компонент комплексного лечения, что патогенетически обосновано, так как постоянно присутствующий воспалительный процесс является причиной болевого синдрома и прогрессирования заболевания. Обладая противовоспалительными, анальгетическими и жаропонижающими свойствами, они широко используются для уменьшения боли, воспаления, скованности и улучшения функции суставов, не влияя на исход заболевания, но значительно улучшая качество жизни больных. Как показали данные большого числа клинических исследований, при ревматических заболеваниях (РЗ) НПВП значительно эффективнее, чем высокие дозы парацетамола (4 г/сут), и не уступают опиоидным анальгетикам (таким как трамадол) [5, 6]. Однако даже кратковременный прием НПВП у определенной группы больных может приводить к развитию серьезных нежелательных явлений.
Разнонаправленность биологического действия НПВП объясняет не только их противовоспалительное действие, но и определенный спектр класс-специфических осложнений, возникающих на фоне их приема. Наиболее частые побочные эффекты НПВП — поражение желудочно-кишечного тракта (ЖКТ), негативное влияние на систему кровообращения, снижение агрегации тромбоцитов. Потенциально важными осложнениями являются также нефро- и гепатотоксичность.
Развитие НПВП-индуцированных гастропатий определяется в первую очередь системным воздействием НПВП, связанным с подавлением активности циклооксигеназы-1 (ЦОГ-1), определяющей синтез «цитопротективных» простагландинов (ПГ), что приводит к существенному снижению ее защитного потенциала и способствует повреждению слизистой. Снижение агрегации тромбоцитов, ухудшение капиллярного кровотока в слизистой, блокада NO-синтетазы и ферментных систем митохондрий эпителиоцитов, усиление клеточного апоптоза, влияние на желудочную секрецию и нарушение процессов репарации связаны с блокадой ЦОГ-2 и являются дополнительными факторами, связанными с системным воздействием НПВП [8]. НПВП-гастропатии возникают в хронологической связи с приемом НПВП и проявляются эрозиями и язвами верхних отделов ЖКТ, на фоне которых возможны такие осложнения, как желудочно-кишечное кровотечение и перфорация. Негативное влияние этих препаратов может отмечаться во всех отделах ЖКТ, от полости рта до прямой кишки. Поражения печени, ассоциированные с регулярным приемом НПВП, проявляются бессимптомным повышением трансаминаз у 1–5% больных. Клинически выраженные гепатотоксические реакции встречаются существенно реже — около 1 случая на 10 000 больных. Больным, регулярно принимающим НПВП и имеющим возможные факторы риска поражения печени, требуется регулярный контроль биохимического анализа крови.
Кардиоваскулярные побочные эффекты НПВП особенно выражены у лиц пожилого возраста и у больных, страдающих сопутствующими заболеваниями (ишемическая болезнь сердца, сахарный диабет), а также ревматическими воспалительными заболеваниями (в первую очередь ревматоидный артрит (РА)). НПВП являются независимым фактором риска развития артериальной гипертензии (АГ). Результаты рандомизированных клинических исследований и метаанализов свидетельствуют, что прием неселективных (нНПВП) и селективных НПВП (сНПВП) приводит к повышению АД и имеет существенное значение у больных, исходно имеющих АГ [9]. Особое внимание привлечено к потенциальным кардиоваскулярным осложнениям на фоне приема сНПВП, что связано с возможностью этих препаратов снижать ЦОГ-2-зависимый синтез простациклина (РGl2) клетками сосудистого эндотелия и отсутствием влияния на ЦОГ-1-зависимый синтез тромбоксана (ТхА2) тромбоцитами, что потенциально может приводить к нарушению баланса РGl2/ТхА2 и, следовательно, к активации агрегации и адгезии тромбоцитов и увеличению риска тромбообразования. Необходимо отметить, что НПВП, как класс, способны повышать риск развития кардиоваскулярных осложнений, однако этот фактор существенно уступает по значению другим, таким как курение, дислипидемия, ожирение [8, 27].
Тем не менее, при грамотном назначении НПВП можно снизить риск развития нежелательных явлений. При индивидуальном подборе НПВП необходимо учитывать анальгетический эффект препарата, индивидуальный риск развития нежелательных явлений со стороны ЖКТ и сердечно-сосудистой системы. Опасность ЖКТ-осложнений снижается при назначении ингибиторов протонной помпы (ИПП), а кардиоваскулярный риск — при использовании низких доз ацетилсалициловой кислоты [10]. Необходимо помнить, что основными факторами риска являются пожилой возраст (старше 65 лет), наличие в анамнезе язвенной болезни, длительный прием высоких доз НПВП и одновременное применение двух и более различных НПВП, а также сочетанный прием НПВП и гормональных препаратов. В последних международных рекомендациях по лечению больных ОА говорится о том, что терапию НПВП необходимо проводить в минимальных эффективных дозах и, по возможности, не назначать их длительно [7].
В России имеется широкий спектр НПВП и закономерно возникает вопрос о рациональном выборе препарата. Несомненно, он должен основываться на объективном сравнении достоинств и недостатков различных представителей этой группы препаратов. Доказано, что в эквивалентных дозах и при достаточном времени наблюдения все НПВП (селективные и неселективные) демонстрируют одинаковую эффективность [28].
Основной принцип действия НПВП заключается в подавлении ЦОГ — фермента метаболизма арахидоновой кислоты в простагландины. Особое место среди НПВП занимает ацеклофенак (Аэртал), который обладает многокомпонентным действием на воспаление. Ацеклофенак ингибирует и ЦОГ-1 (синтез физиологических ПГ), и ЦОГ-2 (синтез провоспалительных ПГ), приближаясь к селективным НПВП, и поэтому является более безопасным в отношении ЖКТ. Препарат ингибирует синтез провоспалительного цитокина интерлейкина IL-1-бета, который подавляет пролиферацию хондроцитов и активизирует деградацию хряща. Важной способностью ацеклофенака является подавление синтеза фактора некроза опухоли альфа (ФНО-альфа), оксида азота. Кроме этого, препарат угнетает экспрессию молекул клеточной адгезии (L-селектин), подавляет адгезию нейтрофилов к эндотелию, что обеспечивает выраженный противовоспалительный эффект [14, 15]. В настоящее время особое внимание уделяется влиянию НПВП на метаболизм хрящевой ткани. Условно НПВП можно разделить на три группы: хондронегативные, нейтральные по отношению к хрящевой ткани и хондропротективные. Вопрос о негативном влиянии некоторых препаратов из этой группы на прогрессирование ОА широко обсуждается [11–13]. Так, в исследованиях in vitro было показано, что индометацин и салицилаты ингибируют синтез компонентов матрикса хряща, способствуя прогрессированию заболевания, а индометацин оказывает прямое негативное действие, снижая содержание протеогликанов в гиалиновом хряще и повышая потерю вновь образованных протеогликанов. В то же время некоторые НПВП повышают синтез компонентов матрикса и тормозят апоптоз хондроцитов. Ацеклофенак в эксперименте продемонстрировал способность повышать синтез протеогликанов и гиалуроновой кислоты в культуре клеток хряща больных ОА, а также снижать продукцию металлопротеиназ, вызывающих деструкцию костной и хрящевой ткани [14, 15]. Blot L. и соавт., изучая изменения в метаболизме протеогликанов и гиалуронана под влиянием ацеклофенака, диклофенака и мелоксикама в эксплантах хряща, полученных от больных среднетяжелым и тяжелым гонартрозом, показали, что при лечении диклофенаком метаболический баланс между содержанием протеогликанов и гиалуроновой кислоты в экстрацеллюлярном матриксе гиалинового хряща оставался без изменений. Ацеклофенак и мелоксикам, напротив, обладали дозозависимым эффектом и повышали синтез протеогликанов и гиалуроновой кислоты при среднетяжелом ОА [15].
Клиническая эффективность ацеклофенака доказана в 132 опубликованных клинических исследованиях. Переносимость и эффективность этого препарата изучалась в сравнительных исследованиях с различными анальгетиками и НПВП. Так, Battle-Gualda E. и соавт. в двойном слепом рандомизированном 6-недельном исследовании у 168 больных с ОА коленных суставов показали, что ацеклофенак в дозе 200 мг/сут был эффективнее в отношении купирования болевого синдрома при лучшей переносимости по сравнению с парацетамолом 3 г/сут [16]. В более длительном исследовании (период наблюдения составил 12 недель) у больных с гонартрозом, ацеклофенак 200 мг/сут сравнивали с напроксеном 1 г/сут. Оба препарата обладали равным анальгетическим эффектом, однако у ацеклофенака было отмечено значительно меньшее количество нежелательных явлений со стороны ЖКТ [17]. Результаты метаанализа 13 рандомизированных двойных слепых исследований у пациентов с РЗ показали, что при приеме ацеклофенака в течение длительного времени (3–6 месяцев) побочные реакции развивались в 1,38 раза реже, чем при приеме других НПВП [18]. Эффективность ацеклофенака оценивалась в рандомизированных исследованиях и при других РЗ: при РА ацеклофенак в дозе 200 мг/сут был сопоставим с диклофенаком в дозе 150 мг/сут, кетопрофеном в дозе 150 мг/сут, пироксикамом в дозе 20 мг/сут. Также было отмечено, что положительная динамика быстрее развивалась у больных, получавших ацеклофенак. У больных с анкилозирующим спондилоартритом (АС) в сравнительных исследованиях ацеклофенака 200 мг/сут, теноксикама 20 мг/сут, напроксена 1 г/сут и индометацина 100 мг/сут были получены сходные результаты [19].
Больные РЗ, как правило, вынуждены принимать НПВП длительное время, поэтому очень важна хорошая переносимость препарата. Результаты проспективного, открытого, многоцентрового 12-месячного исследования SAMM (Safety Assessment of Marketed Medicines), в котором оценивалась безопасность ацеклофенака и диклофенака у 10 142 больных, страдающих РА, ОА, АС, подтвердили хорошую переносимость ацеклофенака [20]. Ацеклофенак в дозе 200 мг/сут получали 7890 человек и диклофенак 150 мг/сут — 2252 пациента. Исследователями была проанализирована частота побочных реакций: нежелательные явления возникли у 22,4% больных, получавших ацеклофенак, и у 27,1% — принимавших диклофенак. Наиболее частыми из них были реакции со стороны ЖКТ (диспепсия, боли, диарея, тошнота) — в 10,6% и 15,2% (р < 0,05) соответственно. Не было отмечено тяжелых нежелательных явлений со стороны гепатобилиарной системы. Таким образом, применение ацеклофенака сопровождалось меньшим риском развития НПВП-гастропатий и лучшей переносимостью, при этом ацеклофенак не уступал стандартным НПВП по эффективности. Эффективность ацеклофенака при острой и хронической боли воспалительного происхождения и его хорошая переносимость позволили повысить степень удовлетворенности пациентов и лечащих врачей результатами терапии, что подтверждается Европейским когортным исследованием, проведенным в Австрии, Бельгии, Германии, Греции [21]. В исследование было включено 23 407 пациентов, страдавших ОА, РА, АС, болями в шейном отделе позвоночника и в нижней части спины, болями после травм. Пациенты с ОА составляли большинство (80,2%). Критериями оценки служили удовлетворенность терапией больных и лечащих врачей. Пациентов переводили на прием ацеклофенака из-за отсутствия эффекта предыдущего НПВП — у 45,5% больных, плохой переносимости — у 35% и у 19,5% — при комбинации этих причин. Ацеклофенак назначался больным в дозе 200 мг/сут, диклофенак в дозе 150 мг 2 раза в сутки (соотношение больных было 3:1 соответственно). Длительность терапии составила 12 месяцев. Высокую эффективность ацеклофенака, общую удовлетворенность терапией подтвердили при клинической оценке 90% пациентов и 84% врачей. Авторы также отметили высокую приверженность к лечению (94%).
Одним из самых важных показателей для препарата, претендующего на выбор при лечении хронических РЗ, является безопасность. В большом количестве исследований, проведенных в общей сложности на нескольких тысячах пациентов, получены доказательства безопасности ацеклофенака. Так, прием препарата в течение 1 месяца по безопасности был эквивалентен приему плацебо, повреждения со стороны ЖКТ аналогичны повреждениям на фоне плацебо. Эндоскопическая оценка показала, что ацеклофенак вызывает меньше повреждений слизистой ЖКТ по сравнению с диклофенаком. У больных, принимающих ацеклофенак, потеря крови с калом оказалась достоверно меньше по сравнению с диклофенаком. Данные метаанализа подтвердили безопасность ацеклофенака. В сравнительных исследованиях отмечена высокая комплаентность препарата по сравнению с диклофенаком и другими НПВП [22–26].
В 2010–2011 гг. в России проведено многоцентровое открытое рандомизированное сравнительное исследование эффективности и безопасности ацеклофенака в сравнении с диклофенаком у пациентов с ОА коленных суставов в 5 центрах.
Цель исследования: оценить эффективность, переносимость, безопасность ацеклофенака по сравнению с диклофенаком у больных гонартрозом.
Материалы и методы
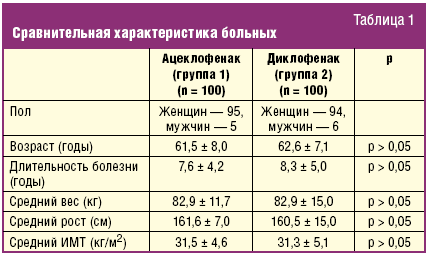
Включено 200 амбулаторных пациентов (средний возраст 62,6 ± 7,1 года) с ОА коленных суставов 2–3 стадии по Келгрену (по 100 больных в каждой группе) с болью при ходьбе > 40 мм по ВАШ. По демографическим и клиническим параметрам группы были сопоставимы (табл. 1). Первая группа принимала ацеклофенак (Аэртал) 200 мг/сут, вторая — диклофенак 100 мг/сут. Длительность исследования составила 3 месяца. Оценивались: индекс WOMAC, тест «встань и иди», опросник EQ-5D, общий и биохимический анализы крови.
Результаты исследования и обсуждение
Достоверное уменьшение интенсивности боли и улучшение функции суставов, уменьшение суммарного индекса WOMAC отмечалось через месяц терапии в обеих группах больных и сохранялось весь период наблюдения (табл. 2). Более быстрое снижение скованности отмечалось у больных, принимавших ацеклофенак, когда уже на втором визите были получены статистически значимые показатели, к концу лечения отмечалось достоверное снижение скованности в обеих группах больных. Достоверное улучшение показателей общего состояния здоровья и EQ-5 D, а также уменьшение затрачиваемого времени при выполнении теста «встань и иди» наблюдалось в обеих группах со второго визита.
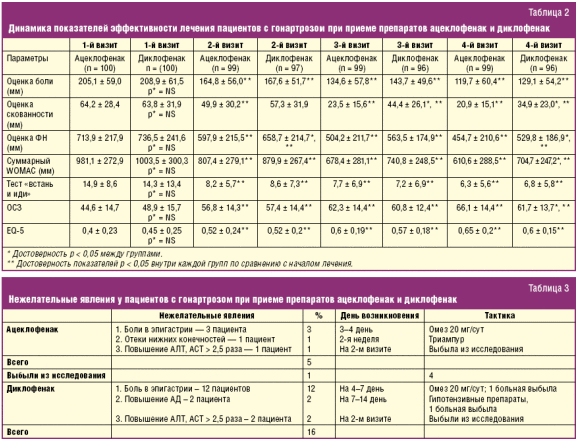
Через месяц «значительное улучшение» и «улучшение» чаще наблюдалось на фоне приема ацеклофенака (86,3%), чем на диклофенаке (66%), через 3 месяца терапии — у 95,8% и у 76,2% соответственно (р < 0,05). Переносимость терапии была хорошей. Нежелательные явления отмечались существенно реже в группе больных, получавших ацеклофенак (5%), по сравнению с диклофенаком (16%), особенно со стороны ЖКТ (табл. 3).
Таким образом, на основании полученных результатов можно заключить, что ацеклофенак обладает равной с диклофенаком эффективностью по влиянию на боль и функциональное состояние суставов. Отмечено более быстрое уменьшение скованности на фоне приема ацеклофенака. Ацеклофенак обладает более высокой безопасностью по сравнению с диклофенаком: вызывает достоверно меньшее число побочных реакций со стороны ЖКТ, кроме того, ассоциируется с меньшей частотой прерывания лечения из-за других нежелательных явлений.
Литература
- Насонова В. А. Проблема остеоартроза в начале XXI века // Consilium medicum. 2000, 2, 6.
- Галушко Е. А. Медико-социальная значимость ревматических заболеваний. Автореф. дис. д-ра мед. наук. М., 2011.
- Bruyere O., Dardenne C., Lejeune E. et al. Subchondraltibial bone mineral density predicts future joint space narrowing at the medial femoro-tibial compartment in patients with knee osteoarthritis // Bone. 2003, v. 32 (5), p. 541–545.
- Зайцева Е. М., Алексеева Л. И., Смирнов А. В. Причины боли при остеоартрозе и факторы прогрессирования заболевания // Научно-практическая ревматология. 2011, № 1, 50–57.
- Boureau F., Schneid H. et al. The IPSO study: ibuprofen, paracetamol study in osteoarthritis. A randomized comparative clinical study comparing the efficacy and safety of ibuprofen and paracetamol analgesic treatment of osteoarthritis of knee or hip // Ann. Rheum. Dis. 2004, 63, 1028–1035.
- Zhang W., Jones A., Doherty M. Does paracetamol (acetaminophen) reduce pain of osteoarthritis? A meta-analysis of randomized controlled trials // Ann. Rheum. Dis. 2004, 63, 901–907.
- Рекомендации OARSI по лечению остеоартроза коленных и тазобедренных суставов. Часть III. 2010.
- Насонов Е. Л., Каратеев А. Е. Применение нестероидных противовоспалительных препаратов. Клинические рекомендации // Русский медицинский журнал. 2006, т. 14, № 25, 3–11.
- Sowers J. R., White W. B., Pitt B. et al. The effects of cyclooxygenase-2 inhibitors and nonsteroidalanty-inflammatory therapy on 24-hour blood pressure in patients with hypertension, osteoarthritis and type 2 diabetes mellitus // Arch. Intern. Med. 2005, vol. 165, № 2, p. 161–168.
- Каратеев А. Е., Яхно Н. Н., Лазебник Л. Б. и др. Применение нестероидных противовоспалительных препаратов. Клинические рекомендации. М.: ИМА-ПРЕСС, 2009, 167 с.
- Ding С. Do NSDIDs affect the progression of osteoarthritis? // Inflammation. 2002; 26: 139–142.
- Dingle J. T. The effect of nonsteroidal anti-inflammatory drugs on human articular cartilage glycosaminoglycan synthesis // Osteoarthritis Cartilage. 1999; 7: 313–314.
- Mastbergen S. C., Jansen N. W. D., Bijlsma J. W. J. et al. Differential direct effects of cyclo-oxygenase-1/2 inhibition on proteoglycan turnover of human osteoarthritis сartilage: an in vitro study // Arthritis Research and Therapy. 2006; 8: R2 doi: 1186/ar1846.
- Akimoto H., Yamazaki R. et al. A major metabolite ogaceclofenac 4-hydroxyaceclofenac suppresses the interleukin-1 induced production of promatrixmetalloprpteinases and relese of sulfated- glycosaminoglycans from rabbit articular chondrocytes // Eur. J. Pharmacol. 2000, 401 (3), 429–436.
- Blot L., Marselis A., Devogelaer J.-P. et al. Effects of diclofenac, aceclofenac and meloxicam on the metabolism of proteoglycans and hyaluronan in osteoarthritic human cartilage // British J. Pharmacol. 2000, 131, 1413–1421.
- Battle-Gualda E., Rom n Ivona J., Mart n Mola E. et al. Aceclofenacvsparacetamol in the management of systematic osteoarthritis of the knee: a double blind 6 week randomized controlled trial // Osteoarthritis Cartilage. 2007; 15 (8), 900–908.
- Korsanoff D., Frericck H., Bowdler J. et al. Aceclofenac is well-tolerated alternarive to naproxen in the treatment osteoarthritis // Clin. Rheumatol. Inflamm. 1997, 16: 32–38.
- Peris F., Bird H., Semi U. et al. Treatment compliance and safety of aceclofenac versus standard NSAIDs in patients with common arthritic disorders: a meta-analysis // Eur. J. Rheumatol. Inflamm. 1996, 16, 37–45.
- Wsijon-Bahos J., Bernstein R. Efficacy of aceclofenac: indications and analgeticporency // Eur. J. Rheumatol. Inflamm. 1996, 16, 9–12.
- Huskisson E., Irani M., Murray F. A large prospective open-label, multicentre SAMM study, comparing the safety of aceclofenac with diclofenac in patientswithrheumatic disease // Europ. J. Rheumatol. Inflamm. 2007, 7 (1), 1–7.
- Lemmel E., Leeb B., De Bast J. Patients and physician satisfaction with aceclofenac: results of the Evropean Observational Cohort Study Aceclofenac is the treatment of choice for patients and physicians in the management of inflammatory pain // Curr. Med. Res. Opin. 2002, 18 (3), 146–153.
- ZabalaGamarra M. Efficacy and tolerability of aceclofenac in a 3-month open trial in the treatment of gonarthrosis // Dolor Inflamation. 1993; 1: 3–7.
- Diaz C., Rodriguez A., Geli C. et al. Efficacy and tolerability of aceclofenac versus diclofenac in the treatment of knee osteoarthritis. A multicenter study // Eur J Rheumatol. Inflamm. 1996, 16: 17–22.
- Calin A., Murrey F. E. Aceclofenac: side effects and safety // Eur J Rheumatol. Inflamm. 1996, 16: 13–16.
- Korsanoff D., Frerick H., Bowdler J. et al. Aceclofenac is well-tolerated alternative to naproxen in the treatment osteoarthritis // Clin Rheumatol. 1997; 16: 32–38.
- PereяBusquer M., Calero E., Rodriguez M. et al. Comparison of aceclofenac with piroxicam in the treatment of osteoarthritis // Clin Rheumatol. 1997; 16: 154–159.
- Ray W. A. et. al. // Circ. Cardiovasc. Qual. Outcomes. 2009, v. 2, p. 155.
- Каратеев А. Е. Целекоксиб, эторикоксиб, мелоксикам и нимесулид: достоинства и недостатки // Эффективная фармакотерапия. 2011, № 1, с. 28–36.
- Алексеев В. В. Современные представления и основные принципы терапии боли // РМЖ, 2011, т. 19, спец. выпуск, с. 6–11.
Статья опубликована в журнале Лечащий Врач
материал MedLinks.ru