Педиатрия
Болезни дыхательных путей
В статье отражены вопросы рационального назначения антибактериальных препаратов (АБ) при инфекциях органов дыхания в педиатрии. Приведено подробное описание клиники и особенностей течения острого тонзиллита/фарингита, острого среднего отита, острого синусита, пневмонии.
Сообщается о наиболее частых возбудителях заболеваний и об АБ, рациональное назначение которых зависит от особенностей сопутствующей патологии, аллергических реакций на некоторые группы АБ. Например, при остром среднем отите назначение АБ считается оправданным даже в легких случаях, если отит развивается у детей с иммунодефицитом и/или врожденными заболеваниями. В случае отореи, выраженной ушной боли и фебрильной лихорадки показано назначение АБ при остром среднем отите, также оно показано детям первых 6 мес. жизни и детям в возрасте до 2-х лет при двустороннем поражении. Препаратами выбора являются пероральный амоксициллин и амоксициллин/клавуланат.
В статье представлены алгоритмы лечения, которые помогут снизить частоту необоснованного назначения АБ, что позволит уменьшить темпы нарастания антимикробной резистентности.
Ключевые слова: антибиотик, резистентность, острый средний отит, пневмония, острый фарингит.
Для цитирования: Заплатников, Гирина А.А., Майкова И.Д., Короид Н.В., Леписева И.В., Свинцицкая В.И., Ивахненко Ю.И. Внебольничные бактериальные инфекции органов дыхания у детей: стартовый выбор антибиотиков (в таблицах и схемах) // РМЖ. 2017. №5. С. 314-318
Zaplatnikov A.L.1,2, Girina A.A.3, Maikova I.D.2, Koroid N.V.2, Lepiseva I.V.4,Svintsitskaya V.I.1, Ivahnenko Yu.I.1,2
1 Russian Medical Academy Of Postgraduate Education, Moscow
2 Z.A. Bashlyaeva City Children Clinical Hospital, Moscow
3 Khanty-Mansiysk State Medical Academy
4 Republic Children Hospital, Petrozavodsk
Increased human antimicrobial resistance is one of the key issues of modern health care. The paper addresses rational use of antimicrobials in pediatric respiratory infections. Clinical manifestations and the course of acute tonsillitis/pharyngitis, acute medium otitis, acute sinusitis, and pneumonia are described in detail. The most common causative agents and antibiotics which rational use depends on comorbidities and allergic reactions are reviewed. For instance, antibiotics are prescribed even in mild acute medium otitis if it occurs in children with immunodeficiency and/or congenital disorders. Infants under 6 months as well as children under 2 years with bilateral acute medium otitis with otorrhea, severe earache, and febrile fever also require antibiotics. Drugs of choice are oral amoxicillin/clavulanate or macrolides. The paper discusses treatment algorithms to reduce the rate of irrational antibiotic use thus improving antimicrobial resistance.
Key words: antibiotic, resistance, acute medium otitis, pneumonia, acute pharyngitis.
For citation: Zaplatnikov A.L., Girina A.A., Maikova I.D. et al. Community-acquired bacterial respiratory infections in children: initial antibiotics choice (tables and schemes) // RMJ. 2017. № 5. P. 314–318.
Статья посвящена стартовому выбору антибиотиков при внебольничных бактериальных инфекциях органов дыхания у детей
Глобальное нарастание антимикробной резистентности у возбудителей инфекционных заболеваний человека – одна из актуальнейших проблем современного здравоохранения [1–4]. Формирование устойчивости бактерий к антибиотикам многократно ускоряется при их необоснованном и избыточном применении. В связи с этим одним из основных направлений «Глобальной стратегии по сдерживанию устойчивости к противомикробным препаратам» (WHO, 2001) являются разработка и внедрение в повседневную клиническую практику протоколов по рациональному использованию антибиотиков (АБ) [1].
В настоящей публикации обсуждаются вопросы рационального применения АБ при инфекциях органов дыхания, т. к. в педиатрии именно при этих заболеваниях наиболее часто назначаются АБ. Для большей наглядности алгоритмы эмпирического выбора стартовой АБ-терапии представлены в виде схем и таблиц. Особо следует подчеркнуть, что алгоритмы, предлагаемые авторами, разработаны на основе собственных данных и анализа современной литературы [2, 3, 5–21].
Острый тонзиллит/фарингит. Наиболее частыми возбудителями острого тонзиллита/фарингита являются респираторные вирусы, на долю которых приходится до 50–70%. Учитывая, что клинически в первые дни заболевания провести различия между вирусным и бактериальным тонзиллитом/фарингитом весьма трудно, необходимо использовать методы экспресс-диагностики, направленные на обнаружение основного бактериального возбудителя – β-гемолитического стрептококка группы А (БГСА). Подтверждение стрептококковой этиологии острого тонзиллита/фарингита является абсолютным показанием для назначения АБ-терапии (рис. 1). Отсутствие у пациента аллергии к β-лактамным АБ позволяет в качестве препаратов выбора использовать феноксипенициллин или амоксициллин, к которым БГСА по-прежнему высокочувствителен. 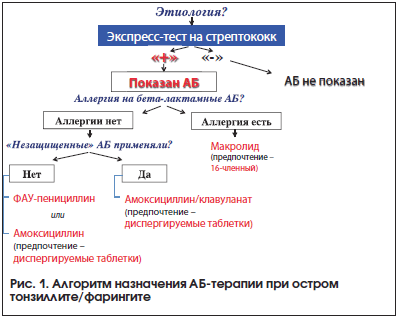
На практике в связи с лучшей комплаентностью предпочтение, как правило, отдается амоксициллину. В этом случае следует придерживаться рекомендаций ВОЗ, в соответствии с которыми амоксициллин должен использоваться в виде диспергируемых таблеток [22]. Установлено, что диспергируемые таблетки имеют целый ряд преимуществ перед традиционными таблетками, капсулами и порошком для приготовления суспензии. Это обусловлено не только удобством применения, но и тем, что диспергируемые таблетки обеспечивают более высокую точность дозирования и стабильно сохраняют фармакологические субстанции [23–27].
Таким образом, препаратом выбора при остром стрептококковом тонзиллите/фарингите у пациентов, не принимавших АБ в предшествующий период и не имеющих аллергии на β-лактамы, являются диспергируемые таблетки Флемоксин Солютаб®. Благодаря использованию особой технологии амоксициллин, входящий в состав диспергируемых таблеток Флемоксин Солютаб®, не разрушается в кислой среде желудка. Достигнув тонкой кишки в неизмененном виде, микрогранулы препарата Флемоксин Солютаб® растворяются в щелочной среде, а высвобождаемый при этом амоксициллин быстро и почти полностью (до 93%) всасывается. Высокий уровень биодоступности препарата Флемоксин Солютаб® позволяет быстро достичь терапевтических концентраций в сыворотке крови и тканях, что обусловливает клинико-микробиологическую эффективность и существенно снижает риск развития дисфункций кишечника [23–27].
В тех случаях, когда ребенок в предшествующие 3 мес. уже принимал незащищенные β-лактамные антибиотики (природные пенициллины, амоксициллин, ампициллин, цефалоспорины 1-го поколения), не исключен вариант, что вегетирующие на слизистой рото-носоглотки гемофильные палочки, моракселлы, стафилококки и др. могли стать продуцентами β-лактамаз, неблагоприятное действие которых приведет к разрушению АБ. В связи с этим препаратом выбора в данных случаях должен быть β-лактамаза-устойчивый АБ – пероральный амоксициллин/клавуланат (Флемоклав Солютаб®). Особо следует подчеркнуть, что макролиды при остром стрептококковом тонзиллите/фарингите назначают только при наличии у пациента аллергии на β-лактамные АБ (рис. 1). В ряде случаев макролиды при этом могут быть заменены пероральными цефалоспоринами 3-го поколения (цефиксим – Супракс®), т. к. перекрестная аллергия между ними и пенициллинами не превышает 3−7%. Кроме этого, цефиксим (Супракс®) может быть альтернативой макролидам, когда экспресс-диагностика этиологии тонзиллофарингита невозможна и не исключен инфекционный мононуклеоз. В этом случае, чтобы избежать риска развития амоксициллиновой сыпи, педиатры, как правило, назначают макролиды. Однако, учитывая тревожно нарастающий уровень резистентности пневмотропных возбудителей к макролидам, их использование в данной ситуации может быть ограничено за счет назначения цефиксима (Супракс®). При инфекционном мононуклеозе возможно вирусное поражение печени, поэтому назначение макролидов также нежелательно в связи с их потенциальной гепатотоксичностью. Продолжительность курса АБ–терапии при остром стрептококковом тонзиллите/фарингите составляет 10 дней [2, 3, 5–13].
Острый средний отит. Острый синусит. Результаты масштабных исследований, проведенных в последнее десятилетие, позволили существенно пересмотреть тактику применения АБ при остром среднем отите и остром синусите [2, 3, 5, 14–18]. Для решения вопроса о необходимости назначения АБ при этих заболеваниях рекомендовано ориентироваться на возрастные, клинические и анамнестические факторы риска развития осложнений (рис. 2 и 3). Так, назначение АБ при остром среднем отите показано детям первых 6 мес. жизни; детям в возрасте до 2-х лет – при двустороннем поражении; независимо от возраста – если имеются оторея, выраженная ушная боль и фебрильная лихорадка (рис. 2). Кроме этого, назначение АБ считается оправданным даже в легких случаях, если отит развивается у детей с иммунодефицитом, синдромом Дауна, муковисцидозом, пороком развития верхней челюсти, синдромом цилиарной дискинезии (рис. 2) [6, 14–17]. 
В свою очередь показаниями для назначения АБ при остром синусите являются: выраженная интоксикация, фебрильная лихорадка, гнойное отделяемое, локализованная боль в проекции назальных пазух. Кроме этого, АБ должен быть назначен, если после кратковременного улучшения на фоне симптоматической терапии вновь отмечается ухудшение состояния или отсутствует положительная клиническая динамика на протяжении 10 дней заболевания (рис. 3) [6, 18]. 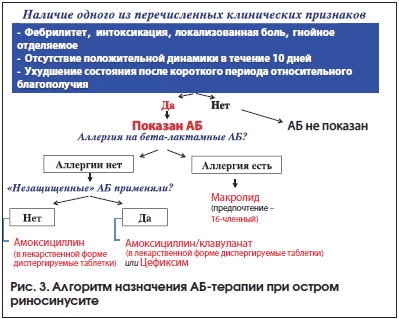
Для решения вопроса о препарате выбора обязательно уточняется анамнез: есть ли аллергия на пенициллины, получал ли ребенок в течение ближайших 3-х мес. АБ? С учетом этиологии острого среднего бактериального отита и острого бактериального синусита (основной возбудитель в обоих случаях – пневмококк, реже – гемофильная палочка, моракселла катаралис, стафилококк и др.) тактика выбора стартовой АБ-терапии при нетяжелых формах данных заболеваний не имеет принципиальных различий. Так, если у пациента нет аллергии на пенициллины и он в течение последних 3-х мес. не использовал АБ, то препаратом выбора является пероральный амоксициллин (диспергируемые таблетки Флемоксин Солютаб®). В тех случаях, когда АБ уже принимались, то терапию необходимо начинать с амоксициллин/клавуланата (диспергируемые таблетки Флемоклав Солютаб®). Может быть рассмотрен вопрос о терапии пероральным цефалоспорином 3-го поколения (цефиксим – Супракс®), особенно, если предполагается, что этиологическим агентом отита или синусита является гемофильная палочка, что наиболее вероятно у детей, привитых антипневмококковой вакциной. Если же у пациента в анамнезе имеются указания на аллергию к β–лактамным АБ, то терапию проводят макролидами (рис. 2 и 3) [6, 14–18].
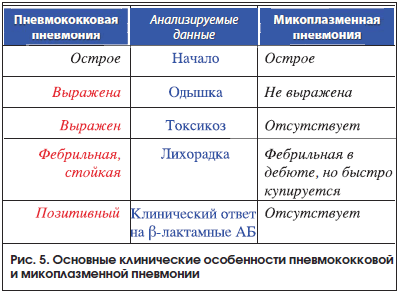
Внебольничная пневмония. Основным возбудителем внебольничной пневмонии является пневмококк, реже – Mycoplasma pneumoniae, Chlamidia pnеumoniae. Диагностика пневмонии основывается на результатах детального анализа клинико-анамнестических и рентгенологических данных. При этом этиология пневмонии во многом определяет клинические особенности заболевания [8, 12, 13, 19–21]. Так, основными симптомами пневмонии пневмококковой этиологии являются острое начало, стойкая фебрильная лихорадка, токсикоз, одышка, а в случаях тяжелой дыхательной недостаточности – цианоз. При этом на рентгенограмме органов грудной клетки отмечаются интенсивные инфильтративные тени, которые, как правило, имеют односторонний характер. При микоплазменной пневмонии, которая также дебютирует остро, рентгенографическая картина может не отличаться от представленной выше, но фебрильная лихорадка кратковременна, симптомы интоксикации не выражены, а одышка минимальна. В свою очередь пневмония хламидийной этиологии характеризуется постепенным развитием, субфебрилитетом, отсутствием одышки, длительным непродуктивным кашлем, который может приобретать приступообразный характер. Кроме этого, при хламидийной пневмонии, как правило, имеет место двусторонний характер поражения, проявляющийся на рентгенограмме мелкими тенями слабой интенсивности на фоне существенного усиления сосудисто-интерстициального рисунка.
Предположить необычную этиологию пневмонии позволяют такие эпидемиологические и анамнестические факторы, как развитие заболевания в первые 72 ч после выписки из стационара (высокий риск, что возбудителями являются полирезистентные госпитальные штаммы бактерий), наличие рецидивирующих поперхиваний, рвоты, аспирационный синдром (высокий риск, что этиологическими факторами являются неспорообразующие анаэробные возбудители) [8, 12, 13, 19–21]. В связи с этим необходимо не только детализировать клинико-рентгенологические особенности заболевания, но и проводить скрупулезный анализ эпидемиологических и анамнестических данных (рис. 4–6). 

В случае убедительных данных в пользу нетяжелой пневмококковой пневмонии стартовая терапия проводится пероральным амоксициллином (Флемоксин Солютаб®) (если у ребенка нет аллергии на пенициллин и в течение последних 3-х мес. не были использованы незащищенные β-лактамные АБ) (рис. 7). При этом АБ назначают из расчета 50 мг/кг/сут в 3 приема. Следует отметить, что режим дозирования может быть изменен, если имеются данные о появлении в регионе умеренно-чувствительных или резистентных штаммов пневмококка. В этих случаях доза амоксициллина должна быть увеличена до 80–90 мг/кг/сут при двукратном приеме с интервалом 12 ч [8, 12, 13, 19, 21]. 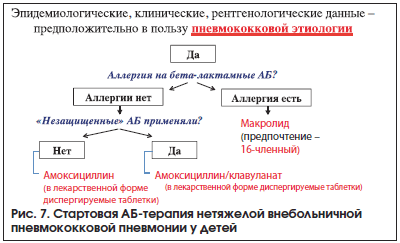
Если же ребенок в предшествующие 3 мес. уже получал АБ, то стартовая терапия должна проводиться амоксициллин/клавуланатом (Флемоклав Солютаб®) в дозе 50 мг/кг/сут (по амоксициллину) в 3 приема. Если же имеются данные о циркуляции в регионе пневмококков, устойчивых к пенициллину, доза АБ должна быть повышена до 80–90 мг/кг/сут (по амоксициллину) [8, 12, 13, 19, 21].
Следует отметить, что возможность использования диспергируемых таблеток амоксициллина (Флемоксин Солютаб®) и амоксициллин/клавуланата (Флемоклав Солютаб®) при нетяжелых пневмониях обусловлена тем, что их пероральный прием характеризуется такими же фармакокинетическими показателями (максимальная концентрация в сыворотке крови и скорость ее достижения), как и при внутривенном введении [25–27].
Особо следует подчеркнуть, что при пневмококковой пневмонии макролидные АБ в качестве стартовой терапии могут быть назначены только в случае наличия у пациента аллергии на пенициллины (рис. 7) [8, 12, 13, 19, 21]. При этом необходимо отметить нарастающую в последние годы у пневмококков резистентность к 14- и 15-членным макролидам [28–30]. В связи с этим препаратами выбора на современном этапе должны быть 16-членные макролидные АБ (Вильпрафен® Солютаб® и др.).
В то же время при пневмонии микоплазменной или хламидийной этиологии препаратами выбора являются макролидные АБ с учетом природной устойчивости микоплазм и хламидий к β-лактамным АБ. Предпочтение следует отдавать 16-членным макролидам (джозамицин) с более высокой активностью в отношении микоплазм (рис. 8) [8, 12, 13, 19–21]. Авторы выражают надежду, что представленные алгоритмы помогут врачам-педиатрам в выборе оптимальной тактики лечения детей с инфекциями органов дыхания, что существенно снизит частоту необоснованного назначения АБ и в целом позволит уменьшить темпы нарастания антимикробной резистентности.
Литература
1. WHO Global Strategy for Containment of Antimicrobial Resistance. World Health Organization, 2001. http://www.who.int/emc/amrpdfs/WHO_Global_Strategy_ English.pdf.
2. Страчунский Л.С., Козлов С.Н., Белоусов Ю.Б. Практическое руководство по антиинфекционной химиотерапии. Смоленск: МАКМАХ, 2007. 464 с. [Strachunskij L.S., Kozlov S.N., Belousov Ju.B. Prakticheskoe rukovodstvo po antiinfekcionnoj himioterapii. Smolensk: MAKMAH, 2007. 464 s. (in Russian)].
3. Стратегия и тактика рационального применения антимикробных средств в амбулаторной практике: Российские практические рекомендации / под ред. С.В. Яковлева, В.В. Рафальского, С.В. Сидоренко, Т.В. Спичак. М.: ПреПринт, 2014 [Strategija i taktika racional’nogo primenenija antimikrobnyh sredstv v ambulatornoj praktike: Rossijskie prakticheskie rekomendacii / pod red. S.V. Jakovleva, V.V. Rafal’skogo, S.V. Sidorenko, T.V. Spichak. M.: PrePrint, 2014 (in Russian)].
4. European center for disease prevention and control. Antimicrobial resistance surveillance in Europe. 2012. Р. 51–58.
5. Спичак Т.В., Таточенко В.К., Бакрадзе М.Д. и др. Об изменениях в педиатрическом разделе Российских практических рекомендаций по выбору антибиотиков у детей при инфекциях верхних и нижних дыхательных путей в амбулаторной практике // Consilium Medicum. Педиатрия. 2016. № 2. С. 6–9 [Spichak T.V., Tatochenko V.K., Bakradze M.D. i dr. Ob izmenenijah v pediatricheskom razdele Rossijskih prakticheskih rekomendacij po vyboru antibiotikov u detej pri infekcijah verhnih i nizhnih dyhatel’nyh putej v ambulatornoj praktike // Consilium Medicum. Pediatrija. 2016. № 2. S. 6–9 (in Russian)].
6. Болезни уха, горла и носа в детском возрасте: Национальное руководство / под ред. М.Р. Богомильского, В.Р. Чистяковой. М.: ГЭОТАР-Медиа, 2008. 736 с. [Bolezni uha, gorla i nosa v detskom vozraste: Nacional’noe rukovodstvo / pod red. M.R. Bogomil’skogo, V.R. Chistjakovoj. M.: GJeOTAR-Media, 2008. 736 s. (in Russian)].
7. Hsieh T.H., Chen P.Y., Huang F.L. et al. Are empiric antibiotics for acute exudative tonsillitis needed in children? // J Microbiol Immunol Infect. 2011 Oct. Vol. 44 (5). Р. 328–332.
8. Таточенко В.К. Болезни органов дыхания у детей: Практическое руководство. М.: ПедиатрЪ, 2012 [Tatochenko V.K. Bolezni organov dyhanija u detej. Prakticheskoe rukovodstvo. M.: Pediatr, 2012 (in Russian)].
9. Chiappini E., Principi N., Mansi N. et al. Management of acute pharyngitis in children: summary of the Italian National Institute of Health guidelines // Clin. Ther. 2012. Jun. Vol. 34(6). Р. 1442–1458.
10. Streptococcal Group A Infection. Red Book: Report of the Committee on Infectious Diseases. 29h ed. Elk Grove Village, IL: American Academy of Pediatrics, 2012. Р. 668–680.
11. Stanford T., Shulman I., Alan L. et al. Management of Group A Streptococcal Pharyngitis. 2012 Update by the Infectious Diseases Society of America Clinical Infectious Diseases Advance Access. 2012. Р. 1–17.
12. Инфекции респираторного тракта у детей раннего возраста / под ред. Самсыгиной Г.А. М.: Пульс, 2013. 260 с. [Infekcii respiratornogo trakta u detej rannego vozrasta / pod red. Samsyginoj G.A. M.: Pul’s, 2013. 260 s. (in Russian)].
13. Заплатников А.Л., Короид Н.В., Гирина А.А. и др. Принципы антибактериальной терапии внебольничных инфекций респираторного тракта у детей // Вопросы современной педиатрии. 2012. № 2. С. 34–37 [Zaplatnikov A.L., Koroid N.V., Girina A.A. i dr. Principy antibakterial’noj terapii vnebol’nichnyh infekcij respiratornogo trakta u detej // Voprosy sovremennoj pediatrii. 2012. № 2. S. 34–37 (in Russian)].
14. Venekamp R.P., Sanders S., Glasziou P.P. et al. Antibiotics for acute otitis media in children. Cochrane Database Syst. Rev. 2013. Vol. 1. CD000219.
15. Coker T.R., Chan L.S., Newberry S.J. et al. Diagnosis, Microbial Epidemiology and Antibiotic Treatment of Acute Otitis Media in Children A Systematic Review // JAMA. 2010. Vol. 304 (19). Р. 2161–2169.
16. McWilliams C.J., Goldman R.D. Update on acute otitis media in children younger than 2 years of age // Can Fam Physician. 2011. Vol. 57(11). Р. 1283–1285.
17. Lieberthal A.S., Carroll A.E., Chonmaitree T. et al. The diagnosis and management of acute otitis media // Pediatrics. 2013. Vol. 131(3). Р. 964–999.
18. Wald E.R., Applegate K.E., Bordley C., et al. Clinical practice guideline for the diagnosis and management of acute bacterial sinusitis in children aged 1 to 18 years // Pediatrics. 2013. Vol. 132 (1). Р. 262–280.
19. Геппе Н.А., Малахов А.Б., Волков И.К. и др. К вопросу о дальнейшем развитии научно-практической программы по внебольничной пневмонии у детей // РМЖ. 2014. № 3. С. 188–192 [Geppe N.A., Malahov A.B., Volkov I.K. i dr. K voprosu o dal’nejshem razvitii nauchno-prakticheskoj programmy po vnebol’nichnoj pnevmonii u detej // RMZh. 2014. № 3. S. 188–192 (in Russian)].
20. Спичак Т.В. Респираторная микоплазменная инфекция у детей: насколько мы продвинулись в решении проблем // Педиатрия. 2015. № 94(6). С. 128–133 [Spichak T.V. Respiratornaja mikoplazmennaja infekcija u detej: naskol’ko my prodvinulis’ v reshenii problem // Pediatrija. 2015. № 94(6). S. 128–133 (in Russian)].
21. Внебольничная пневмония у детей: Клинические рекомендации / под ред. А.Г. Чучалина, Н.А. Геппе, Н.Н. Розиновой. М.: Оригинал-Макет, 2015. 68 с. [Vnebol’nichnaja pnevmonija u detej: Klinicheskie rekomendacii / pod red. A.G. Chuchalina, N.A. Geppe, N.N. Rozinovoj. M.: Original-Maket, 2015. 68 s. (in Russian)].
22. ВОЗ. Информационный бюллетень № 331. Ноябрь 2015 г. (http://www.who.int/mediacentre/factsheets/fs331/ru/) [VOZ. Informacionnyj bjulleten’ № 331. Nojabr’ 2015 g. (http://www.who.int/mediacentre/factsheets/fs331/ru/) (in Russian)].
23. Vega E.M., Manzo R.H., Sola N. Imrpving the stability of potassium clavulanate in admixture with amoxicillin // Hospital pharmacist. 2008. Vol. 15. Р. 183–185.
24. Alburyhi M. M, Siaf A. A., Noman M. A.. Stability study of six brands of amoxicillin trihydrate and clavulanic acid oral suspension present in Yemen markets // Journal of Chemical and Pharmaceutical Research. 2013. Vol. 5(5). Р. 293–296.
25. Ушкалова Е. Значение лекарственных форм для рациональной антибиотикотерапии. Лекарственная форма солютаб // Врач. 2007. № 3. С. 1–4 [Ushkalova E. Znachenie lekarstvennyh form dlja racional’noj antibiotikoterapii. Lekarstvennaja forma soljutab // Vrach. 2007. № 3. S. 1–4 (in Russian)].
26. Яковлев С.В., Довгань Е.В. Аспекты эффективности антибиотиков // Справочник поликлинического врача. 2014. № 6. С. 4–5 [Jakovlev S.V., Dovgan’ E.V. Aspekty jeffektivnosti antibiotikov // Spravochnik poliklinicheskogo vracha. 2014. № 6. S. 4–5 (in Russian)].
27. Зырянов К.С., Белоусов Ю.Б., Камаев А.В., Лелищенцев А.А. Препараты амоксициллина: как сделать правильный выбор? // Лечащий врач. 2015. № 4. С. 87–90 [Zyrjanov K.S., Belousov Ju.B., Kamaev A.V., Lelishhencev A.A. Preparaty amoksicillina: kak sdelat’ pravil’nyj vybor? // Lechashhij vrach. 2015. № 4. S. 87–90 (in Russian)].
28. Козлов Р.С., Сивая О.В., Кречикова О.И. и др. Динамика резистентности Streptococcus pneumoniae к антибиотикам за период 1999–2009 гг. // Клин. Микробиол. Антимикроб. Химиотер. 2010. № 4. С. 3–13 [Kozlov R.S., Sivaja O.V., Krechikova O.I. i dr. Dinamika rezistentnosti Streptococcus pneumoniae k antibiotikam za period 1999–2009 gg. // Klin. Mikrobiol. Antimikrob. Himioter. 2010. № 4. S. 3–13 (in Russian)].
29. Савинова Т.А., Сидоренко С.В., Буданов С.В., Грудинина С.А. Динамика распространения резистентности к беталактамным антибиотикам среди Streptococcus pneumoniae и ее клиническая значимость // Антибиотики и химиотерапия. 2010. № 55. С. 12–20 [Savinova T.A., Sidorenko S.V., Budanov S.V., Grudinina S.A. Dinamika rasprostranenija rezistentnosti k betalaktamnym antibiotikam sredi Streptococcus pneumoniae i ee klinicheskaja znachimost’ // Antibiotiki i himioterapija. 2010. № 55. S. 12–20 (in Russian)].
30. Маянский Н.А., Алябьева Н.М., Лазарева А.В., Катосова Л.К. Серотиповое разнообразие и резистентность пневмококков // Вестник РАМН. 2014. № 7–8. С. 38–45 [Majanskij N.A., Aljab’eva N.M., Lazareva A.V., Katosova L.K.. Serotipovoe raznoobrazie i rezistentnost’ pnevmokokkov // Vestnik RAMN. 2014. № 7–8. S. 38–45 (in Russian)].
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Информация с rmj.ru