В статье представлен клинический случай эффективного лечения пожилого пациента с распространенным вульгарным псориазом тяжелого течения препаратом секукинумаб, демонстрирующий высокую клиническую эффективность данного препарата.
Псориаз — системное иммуноассоциированное заболевание мультифакториальной природы с доминирующим значением в развитии генетических факторов, характеризующееся ускоренной пролиферацией эпидермоцитов и нарушением их дифференцировки, иммунными реакциями в дерме и синовиальных оболочках, дисбалансом между провоспалительными и противовоспалительными цитокинами, хемокинами; частыми патологическими изменениями опорно-двигательного аппарата [1].
Псориаз является одним из самых распространенных хронических тяжелых заболеваний кожи. По данным S.K. Kurd и J.M. Gelfand (2009), псориазом страдают около 3,5% населения планеты. В официальной статистической отчетности Министерства здравоохранения Российской Федерации псориаз подлежит учету с 2009 г. По данным Минздрава, в России в 2017 г. всего зарегистрировано 346 978 больных псориазом, что соответствует 236,4 случая на 100 тыс. населения, из них с впервые в жизни установленным диагнозом в 2017 г. — 94 800 пациентов (64,6 случая на 100 тыс. населения). Отдельной статистике подвергается артропатический псориаз: на 2017 г. зарегистрировано всего 19 843 больных (13,52 случая на 100 тыс. населения страны), из них у 3223 пациентов диагноз установлен впервые в жизни (2,2 случая на 100 тыс. населения) [2, 3].
Псориазом страдает преимущественно взрослое население в возрасте от 20 до 50 лет, однако дети и пожилые пациенты, хоть и в меньшей степени, но также подвержены данному заболеванию. На 2017 г. в РФ зарегистрирован 19 031 пациент в возрасте от 0 до 14 лет с диагнозом «псориаз» (74,5 случая на 100 тыс. населения) и 195 детей с диагнозом «артропатический псориаз» (0,76 случая на 100 тыс. населения) [4].
На 2017 г. в РФ числился 80 171 пациент (23% от общего количества зарегистрированных больных псориазом) в возрасте старше трудоспособного (с 55 лет у женщин и с 60 лет у мужчин) с диагнозом «псориаз» (218,5 слу-чая на 100 тыс. населения), из них у 20 556 больных диагноз установлен впервые в жизни в 2017 г. Артропатическим псориазом в данной возрастной категории страдают 6449 больных (17,58 случая на 100 тыс. населения), у 685 пациентов данный диагноз установлен впервые [5].
У пациентов старшего возраста, больных псориазом, увеличивается частота коморбидных заболеваний, таких как ожирение, артериальная гипертензия, дислипидемия, атеросклероз, сахарный диабет 2-го типа, инсулинорезистентность, неалкогольная жировая дистрофия печени, воспалительные заболевания кишечника, что усложняет задачу в подборе терапии кожного заболевания [6].
Современные методы терапии, особенно среднетяжелого и тяжелого псориаза (метотрексат, циклоспорин, ароматические ретиноиды, фототерапия), не всегда позволяют контролировать течение как самого дерматоза, так и ассоциированных с ним коморбидных состояний, оказывающих неблагоприятное влияние на качество жизни пациентов в целом.
Толчком к созданию новых лекарственных препаратов для лечения псориаза, таких как генно-инженерные биологические препараты, является появление новых теорий патогенеза псориаза.
В настоящее время ведущую роль в возникновении заболевания большинство ученых отводят наследственности, что подтверждено данными наблюдений семейного псориаза с помощью близнецового метода. Сегодня выделено 13 хромосомных локусов, определяющих восприимчивость к псориазу (PSORS1-PSORS13). Основной теорией патогенеза псориаза на сегодняшний день является иммунная, со сложным цитокиновым взаимодействием активированных кератиноцитов, различных субпопуляций Т-лимфоцитов, дендритных клеток, натуральных киллеров, нейтрофилов, в т. ч. по принципу обратной связи. Концепция подтверждена научными исследованиями и опытными данными, успехами антицитокиновой терапии [7].
Также обнаружена ассоциация полиморфизма rsl1800795 гена IL6 с развитием ряда хронических дерматозов, в т. ч. псориаза. Отношение шансов у носителей генотипа GG попасть в группу с псориазом в 2,1 раза выше, чем у носителей двух других генотипов [9].
В настоящее время для лечения псориаза активно применяются и показывают высокую клиническую эффективность препараты антицитокинового действия, относящиеся к ингибиторам TNF-α (адалимумаб, инфликсимаб, этанерцепт) и ингибиторам IL-12/23 (устекинумаб), и сравнительно недавно зарегистрированный препарат — секукинумаб (ингибитор IL-17A).
Секукинумаб (препарат Козэнтикс фирмы Novartis Pharma AG, Базель, Швейцария), одобренный в 2016 г. для лечения взрослых пациентов с бляшечным псориазом средней и тяжелой степени, представляет собой полностью человеческое моноклональное антитело к человеческому иммуноглобулину G1κ (IgG1κ) и обладает селективным действием в отношении IL-17А.
В настоящее время доказано, что аутоиммунный механизм воспалительных реакций при псориазе ассоциирован с Т-лимфоцитами, а ключевую роль играют Т-хелперы (Th). Обнаруженные аутоантигены, связанные с псориазом (кателицидин LL37 и ADAMS-подобный белок 54,5), способствуют продуцированию IL-23 дендритными клетками, который впоследствии стимулирует Th17 к синтезу IL-17 [10].
Вскоре после открытия в качестве провоспалительного цитокина IL-17 он был признан вовлеченным в патогенез псориаза. Было показано, что IL-17 взаимодействует с интерфероном-γ, стимулируя продуцирование провоспалительных цитокинов, включая IL-6 и IL-8 в кератиноцитах. Это ассоциируется с обнаружением клеток Th17 и Th1 в повышенном количестве в коже у больных псориазом [11]. Кератиноциты, в свою очередь, действуя по принципу обратной связи, сами способствуют дальнейшему образованию в коже провоспалительных цитокинов и хемокинов, что приводит к акантозу и нарушению дифференцировки кератиноцитов эпидермиса [12].
Также известно, что IL-17А синтезируется не только Th17 (CD4+), но и другими клетками врожденного и приобретенного иммунитета (нейтрофилами, тучными клетками, макрофагами, CD8+), воздействует на макрофаги, нейтрофилы, эндотелиальные клетки, фибробласты, остеобласты и остеокласты, хондроциты, инициируя развитие воспаления, активацию сосудов, деструкцию матрикса, костных эрозий и пролифераций, повреждение хрящевой ткани [13, 14].
Таким образом, можно сделать вывод, что селективное ингибирование именно IL-17A позволяет, с одной стороны, прервать порочную цепь иммунопатофизиологических процессов в коже, в результате которых формируются симптомы псориатической болезни, а с другой — избежать чрезмерного подавления реакций со стороны клеточного иммунитета и сохранить действующими тканевые механизмы защиты от патогенных факторов (например, бактериальных или вирусных). Именно такое действие оказывает внедренный в российскую клиническую практику секукинумаб — современный биологический препарат, являющийся ингибитором IL-17A [12].
В клинических исследованиях секукинумаб показал такие качества, как высокая эффективность (в частности, в лечении псориаза средней степени тяжести и тяжелого резистентного течения, псориатического артрита), безопасность, низкая иммуногенность, низкий процент осложнений (особенно инфекционного характера), хорошая «выживаемость» терапии, а также способность работать как болезнь-модифицирующий препарат.
Свою безопасность, эффективность, положительное влияние на качество жизни пациента с псориазом (в т. ч. устойчивым к стандартным методам лечения, проблемной локализации — ладонно-подошвенным псориазом и псориазом волосистой части головы, псориатической ониходистрофией) и псориатическим артритом секукинумаб доказал в проведенных масштабных клинических исследованиях, в которых приняли участие более
4500 пациентов, это FIXTURE (n=1306), SCULPTURE (n=965), ERASURE (n=738) и CLEAR (n=669) [15].
В отечественной и зарубежной научной литературе опубликованы клинические случаи успешного лечения пациентов с тяжелым псориазом и псориатическим артритом препаратом Козэнтикс, где было показано, что он, оказывая достаточно быстрый и стойкий клинический эффект, контролирует заболевание [16, 17].
Рассмотрим клинический случай лечения пожилого пациента с распространенным вульгарным псориазом препаратом секукинумаб (Козэнтикс).
Содержание статьи
Клинический случай
Под наблюдением находился пациент Б., 74 года, который в течение 30 лет страдает распространенным вульгарным псориазом тяжелого течения, псориатической ониходистрофией кистей и стоп. Сопутствующие заболевания: доброкачественная гиперплазия предстательной железы, поверхностный гастрит, ишемическая болезнь сердца, атеросклеротический кардиосклероз, хроническая сердечная недостаточность 0 стадии, стеатоз печени, желчнокаменная болезнь (холецистэктомия в анамнезе), хронический геморрой, дивертикулез сигмовидной кишки. Базисную терапию не получает.
Псориаз носит хронический, часторецидивирующий характер с обострениями 2–3 раза в год, однако в течение последних 2 лет заболевание протекает в непрерывно рецидивирующем режиме. Ранее получал лечение в виде стандартной наружной противовоспалительной терапии, курс PUVA-терапии в 2015 г., в 2017 г. принимал метотрексат по стандартной схеме в течение 3 мес. с временным положительным эффектом, препарат был отменен в связи с плохой переносимостью лечения. Спустя 2 мес. после отмены системной терапии отмечалось обострение заболевания.
Учитывая тяжелое рецидивирующее течение псориаза, пациенту была назначена генно-инженерная биологическая терапия препаратом Козэнтикс.
До начала терапии патологический кожный процесс носил хронический распространенный воспалительный характер, локализовался на коже спины, передней брюшной стенки, верхних и нижних конечностях, ягодицах, волосистой части головы. Был представлен инфильтративными папулами и бляшками округлой формы размером от 1 см до 20 см в диаметре, розово-красного цвета, с четкими границами, склонными к слиянию с серебристо-белым выраженным шелушением на поверхности, по периферии венчик гиперемии. На коже волосистой части головы, преимущественно в затылочной и височных областях, наблюдались сливающиеся псориатические бляшки. Псориатическая триада и изоморфная реакция Кебнера были положительными. Ногтевые пластины стоп и кистей были нормотрофического типа, тусклые, с продольной исчерченностью, определялись симптомы «наперстка», «масляного пятна». Субъективно пациента беспокоил зуд в области высыпаний. Исходные значения индексов: PASI — 38,3, что говорит о тяжелом течении псориаза, DLQI — 8 баллов, что отражает умеренное влияние кожного заболевания на жизнь пациента.
Признаков псориатического поражения крупных и мелких суставов не выявлено.
Перед началом терапии для выявления возможных противопоказаний к применению генно-инженерных биологических препаратов пациент прошел стандартное обследование: на ВИЧ, гепатиты В, С, туберкулез (Rg органов грудной клетки, консультация фтизиатра), исключение онкологического процесса, клинические анализы крови и мочи, биохимическое исследование крови, включающее такие показатели, как глюкоза, аланинаминотрансфераза, аспартатаминотрансфераза, гамма-глутамилтранспептидаза, креатинин, липидный профиль, С-реактивный белок.
При обследовании исключены туберкулез и другие инфекционные заболевания, данных за онкологические заболевания не выявлено. При лабораторном обследовании до лечения в клиническом анализе крови отмечались явления анизоцитоза, которые после 2-й инъекции регрессировали. В клиническом анализе мочи и биохимическом анализе крови до лечения и на протяжении первых трех месяцев лечения показатели находились в рамках референсных значений.
Препарат Козэнтикс назначен в дозе 300 мг согласно инструкции по применению препарата в виде подкожных инъекций. Инициирующий курс составил 4 еженедельные инъекции. В дальнейшем терапия продолжена в виде ежемесячных инъекций.
Результаты
После первой инъекции препарата Козэнтикс отмечалось купирование зуда, на 2-й нед. терапии было отмечено усиление шелушения, за счет чего и выросло значение индекса PASI, однако новых высыпаний за данный период не было. И после 3-й инъекции препарата была отмечена положительная динамика со стороны кожного процесса: шелушение и инфильтрация значительно уменьшились, высыпания приобрели бледную окраску, на коже волосистой части головы псориатические бляшки разрешились полностью.
После проведения инициирующего курса (4 еженедельные инъекции) был отмечен практически полный регресс высыпаний. В области ягодиц и локтевых суставов сохраняются «дежурные» бляшки, на остальных участках — послевоспалительная гиперемия, на коже спины и нижних конечностей — легкое мелкопластинчатое шелушение. Далее пациент получал ежемесячные инъекции препарата Козэнтикс в течение 2 мес., что привело к полному регрессу высыпаний. Сохранялись вторичные изменения кожи в виде послевоспалительной гиперемии и пигментации. На 12-й нед. терапии был отмечен рост здоровых ногтевых пластин кистей и стоп.
На рис. 1 представлены основные моменты, позволяющие оценить динамику кожного процесса на протяжении 12-недельной терапии препаратом Козэнтикс.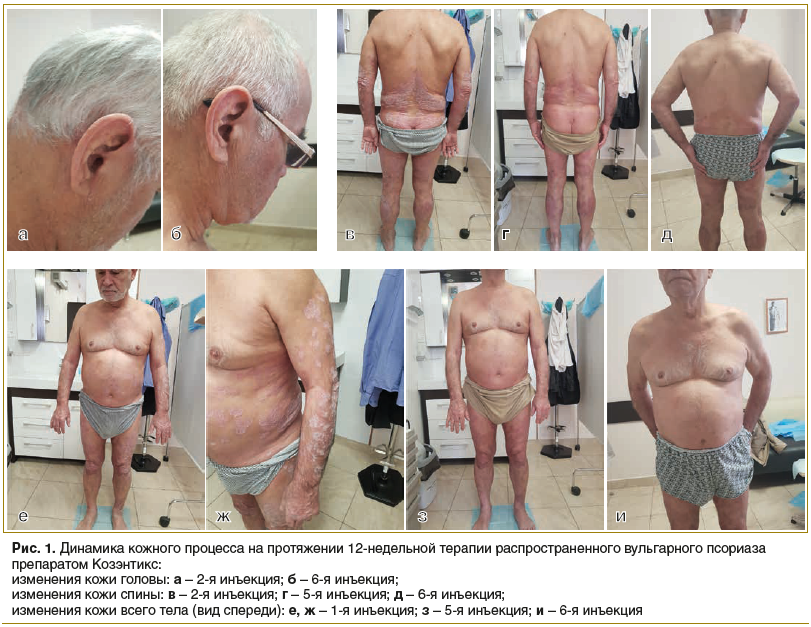
Отследить улучшение в заболевании позволяет индекс PASI, который до лечения составлял 38,3; после 1-й инъекции — 23,2; после 2-й — 25; после 3-й — 8,2; после 4-й — 5,8; после 5-й — 3,8; после 6-й — 1,1.
До лечения индекс качества жизни дерматологического больного (DLQI) составлял 8 баллов, что отражает умеренное влияние кожного заболевания на жизнь пациента, улучшение было отмечено уже после 2-й инъекции, DLQI составил 5 баллов, после 6-й инъекции DLQI снизился до 0 баллов. То есть заболевание перестало негативно воздействовать на повседневную жизнь пациента и ограничивать ее.
У данного пациента отмечен переход заболевания в стационарную стадию на 3-й нед. терапии, после инициирующего курса — стабильная ремиссия. Отмечалась хорошая переносимость терапии препаратом Козэнтикс, нежелательных эффектов со стороны желудочно-кишечного тракта, сердечно-сосудистой и дыхательной систем не отмечалось. Целевые значения артериального давления, частоты сердечных сокращений — без отрицательной динамики.
Лабораторный контроль крови и мочи, который проводился в течение 1-го мес. терапии еженедельно, а далее 1 раз в месяц, не показал отклонений.
Заключение
Представленный клинический случай демонстрирует высокую клиническую эффективность препарата Козэнтикс (секукинумаб) в терапии тяжелого вульгарного псориаза. Достигнут быстрый и стабильный результат — снижение индекса PASI на 97% за 12 нед. Пожилой пациент с наличием сопутствующей патологии, а также плохой переносимостью базисной терапии метотрексатом ранее хорошо перенес лечение секукинумабом, нежелательных явлений в течение 12 нед. терапии не выявлено, что подтверждает такие характеристики препарата, как безопасность, высокая эффективность и отсутствие побочных эффектов.
Информация с rmj.ru





