Введение
У больных атопическим дерматитом (АтД) часто регистрируются сопутствующие инфекционные поражения кожи, существенно ухудшающие течение АтД и имеющие тенденцию к распространению и нарушению барьерной функции кожи с вовлечением в патогенез иммунного ответа со стороны организма больного [1]. При этом у ВИЧ-инфицированных пациентов, страдающих АтД, инфекционные поражения кожи связаны с течением ВИЧ-инфекции и могут выполнять роль входных ворот для проникновения возбудителей внутрь организма [2].
У большинства пациентов с АтД наиболее частой бактериальной инфекцией считается инфекция, вызванная Staphylococcus aureus [3]. Данная инфекционная нозология диагностируется по появлению целого ряда клинических признаков — мокнущих поражений, корок «медового цвета», различных пустул. В то же время признаки, характерные для АтД, — покраснение кожи, появление очагов с различной температурной реакцией, выявляемых при пальпации, мокнутие кожи, отек подкожной клетчатки и регионарная лимфаденопатия — могут совпадать с признаками инфекционных поражений и затруднять клиническую диагностику. Помимо этого, отдельные признаки инфекционных поражений кожи могут быть замаскированы из-за особенностей анатомических участков и типов кожи у больных, а высокая частота колонизации S. aureus при АтД, дающая положительный посев мазка с кожной поверхности, может усложнять дифференциальную диагностику. Иммунологические механизмы хозяина и факторы микробной вирулентности, лежащие в основе колонизации различными инфекционными агентами у больных AтД, а также влияние на эти факторы ВИЧ-инфекции изучены недостаточно.
Цель исследования: оценить связь тяжести АтД у ВИЧ-инфицированных пациентов и частоты сопутствующих инфекционных поражений кожи с уровнем индекса системного иммунного воспаления (systemic immune-inflammation index, SII).
Содержание статьи
Материал и методы
Исследование было одобрено локальной этической комиссией ФБУН ЦНИИ Эпидемиологии Роспотребнадзора. Под наблюдением на основных базах находились 200 пациентов с АтД в возрасте от 18 до 45 лет. Больные были разделены на 2 группы:
-
группа 1 — ВИЧ-инфицированные пациенты с АтД (n=100), наблюдавшиеся на базе ГБУЗ ИКБ № 2 ДЗМ (Москва);
-
группа 2 — больные АтД без ВИЧ-инфекции (n=100), наблюдавшиеся в ГБУЗ «Московский Центр дерматовенерологии и косметологии» (Москва).
В каждой группе было 45 (45%) мужчин и 55 (55%) женщин. Все ВИЧ-инфицированные пациенты на момент включения в исследование не менее 3 мес. получали антиретровирусную терапию.
У всех больных анализировали тяжесть АтД и наличие сопутствующих инфекционных поражений кожи. Оценивали абсолютные показатели тромбоцитов, нейтрофилов и лимфоцитов в общем анализе крови для дальнейших расчетов индекса SII. При определении степени тяжести АтД использовали индекс SCORAD, учитывающий распространенность кожного процесса, выраженность клинических проявлений и субъективные жалобы пациента: индекс SCORAD менее 15 баллов соответствовал легкой степени тяжести АтД, от 15 до 40 баллов — средней степени тяжести, более 40 баллов — тяжелой степени [4].
Оценку количества инфекционных кожных поражений проводили при осмотре больных в утренние часы, после выполнения гигиенических мероприятий, с анализом количества вовлеченных кожных локусов в инфекционный процесс. Верификацию диагноза инфекционного поражения кожи проводили согласно клиническим рекомендациям по ведению больных с вирусными, бактериальными и грибковыми поражениями кожи1,2,3,4,5. Выделяли моноинфекционные и смешанные поражения кожи. О моноинфекционных поражениях говорили в случае обнаружения при осмотре больного клинических проявлений только одной инфекционной патологии кожи. Смешанными инфекционными поражениями кожи считали наличие одновременно вирусных, бактериальных (гнойничковых), грибковых поражений кожи либо наличие двух и более вирусных (вирусные бородавки и контагиозный моллюск либо бородавки и герпетические поражения), бактериальных либо грибковых поражений кожи.
Расчет SII проводили по формуле:
SII = P × N / L,
где P — показатель абсолютного значения количества тромбоцитов в периферической крови, N — показатель нейтрофилов, L — уровень лимфоцитов.
Низким считали SII при значениях <390 ЕД, средним — при 391–610 ЕД и высоким — при >611 ЕД [5, 6].
У пациентов из группы 1 дополнительно оценивали зависимость сопутствующих инфекционных поражений кожи от основных показателей ВИЧ-инфекции: стадии, количества РНК-копий ВИЧ и количества CD4+-лимфоцитов.
Обработку полученных данных проводили при сравнении двух групп из совокупностей с нормальным распределением и равенством генеральных дисперсий с помощью t-критерия Стьюдента для двух зависимых или двух независимых выборок. Статистический анализ проводили, используя операционную систему Windows 10. Для оформления результатов исследований применяли пакеты программ Microsoft Office.
Результаты и обсуждение
Распределение пациентов группы 1 в зависимости от основных показателей ВИЧ-инфекции представлено в таблице 1. Со стадией 2 (стадия первичных проявлений) было 18 человек, из них со стадией 2Б (острая ВИЧ-инфекция без вторичных заболеваний) — 4 человека, со стадией 2В (острая ВИЧ-инфекция с вторичными заболеваниями) — 14 человек. Со стадией 3 (субклиническая стадия) было 39 человек, со стадией 4 (стадия вторичных заболеваний) — 43 человека (29 — со стадией 4А и 14 — со стадией 4Б).
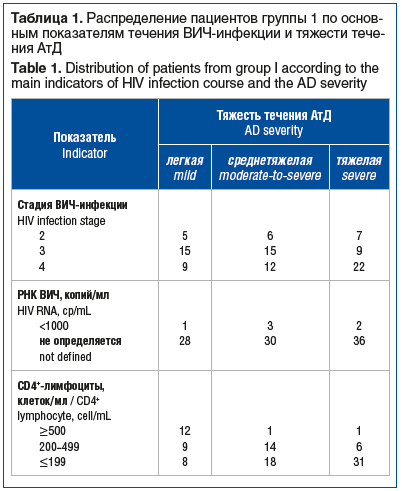
Вирусная нагрузка у всех ВИЧ-инфицированных пациентов была либо низкая (n=6), либо не определялась (n=94), что объяснялось проведением антиретровирусной терапии не менее чем за 3 мес. до включения в исследование. В зависимости от количества CD4+-лимфоцитов распределение выглядело так: пациенты без иммуносупрессии — 14, с умеренной иммуносупрессией — 29, с выраженной иммуносупрессией — 57.
Отмечено нарастание тяжелых форм АтД по мере увеличения стадии ВИЧ-инфекции и снижения количества CD4+-лимфоцитов.
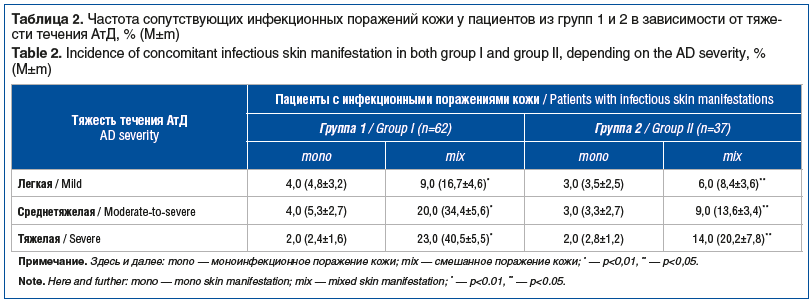
Сопутствующие инфекционные поражения кожи в группе 1 были выявлены у 62 (62%) человек, в группе 2 — у 37 (37%).
Частота сопутствующих инфекционных поражений кожи у больных обеих групп приведена в таблице 2. В обеих группах установлено нарастание количества смешанных сопутствующих инфекционных поражений кожи по мере утяжеления течения АтД.
Частота моноинфекционных и смешанных инфекционных поражений кожи у пациентов группы 1 в зависимости от основных показателей ВИЧ-инфекции представлена в таблице 3. у В числе ВИЧ-инфицированных пациентов с моно- и смешанными инфекционными поражениями кожи пациентов со стадией 2 было больше, чем со стадией 3, что объясняется течением ВИЧ-инфекции.

Влияние тяжести АтД на показатели SII в обеих группах приведено в таблице 4. SII увеличивался по мере нарастания тяжести АтД у пациентов обеих групп.

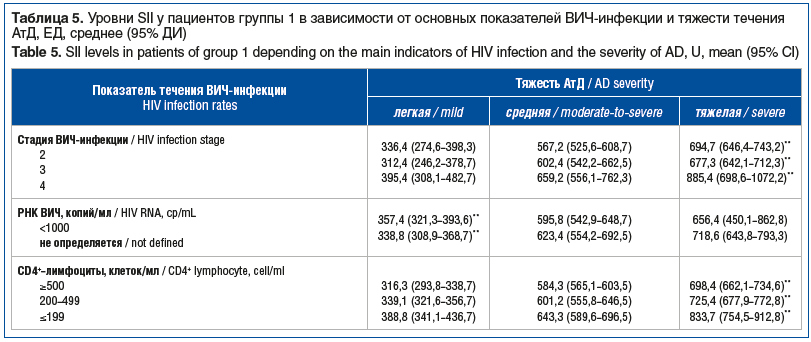
Уровни SII в зависимости от основных показателей тяжести ВИЧ-инфекции и тяжести течения АтД в группе 1 представлены в таблице 5. Отмечено нарастание показателей SII по мере утяжеления течения АтД и прогрессирования ВИЧ-инфекции, а также при уменьшении количества CD4+-лимфоцитов.
Причины и механизмы активации инфекционных поражений кожи у больных АтД включают особенности организма пациента и факторы, связанные с активностью возбудителей инфекций. Нарушение нормального функционирования кожного барьера, изменение врожденного и адаптивного иммунного ответа, а также повреждение кожи вследствие расчесывания способствуют повышению риска развития различных кожных инфекций [1, 3, 7].
Кожные изменения — одни из наиболее распространенных проявлений ВИЧ-инфекции, они связаны с течением самой ВИЧ-инфекции, при этом зудящие дерматозы, в частности АтД, встречаются у 30–50% таких пациентов [2, 8].
Индекс системного иммунного воспаления, по мнению A. Yorulmaz et al. [6], может являться маркером выраженности воспалительных изменений и служить эффективным прогностическим признаком при нарастании тяжести течения заболеваний, связанных с воспалением. Мы оценивали клиническую симптоматику, связанную с сопутствующими инфекционными поражениями кожи у пациентов с АтД, и продемонстрировали, что количество инфекционных поражений, вызванных как моноинфекцией, так и сочетанием нескольких возбудителей, увеличивается по мере утяжеления АтД либо нарастания стадии ВИЧ-инфекции, а также в случае развития иммуносупрессии у этих пациентов. Кроме того, частота и количество сопутствующих инфекционных поражений кожи связаны с показателями SII, и их нарастание может служить сигналом об активации воспалительных процессов у больных.
Заключение
Таким образом, частота различных инфекционных поражений кожи нарастает по мере утяжеления течения АтД. У ВИЧ-инфицированных пациентов количество инфекционных поражений кожи дополнительно зависит от стадии ВИЧ-инфекции и количества CD4+-лимфоцитов и может служить признаком ухудшения течения ВИЧ-инфекции. Кроме увеличения количества инфекционных поражений кожи, отмечается повышение уровней индекса SII у больных АтД по мере утяжеления течения дерматоза, при этом у ВИЧ-инфицированных пациентов данный параметр также зависит от стадии ВИЧ-инфекции и количества CD4+-лимфоцитов.
Сведения об авторах:
Евдокимов Евгений Юрьевич — д.м.н., ведущий научный сотрудник клинического отдела ФБУН ЦНИИ Эпидемиологии Роспотребнадзора; 111123, Россия, г. Москва, ул. Новогиреевская, д. 3А; ORCID iD 0000-0003-2694-8900
Понежева Жанна Бетовна — д.м.н., заведующая клиническим отделом ФБУН ЦНИИ Эпидемиологии Роспотребнадзора; 111123, Россия, г. Москва, ул. Новогиреевская, д. 3А; ORCID iD 0000-0002-6539-4878
Горелова Елена Александровна — к.м.н., научный сотрудник клинического отдела инфекционной патологии ФБУН ЦНИИ Эпидемиологии Роспотребнадзора; 111123, Россия, г. Москва, ул. Новогиреевская, д. 3А; ORCID iD 0000-0002-3450-4851
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Контактная информация: Евдокимов Евгений Юрьевич, е-mail: evdokimovevg@yandex.ru
Конфликт интересов отсутствует.
Статья поступила 29.08.2024.
Поступила после рецензирования 23.09.2024.
Принята в печать 16.10.2024.
About the authors:
Evgeny Yu. Yevdokimov — Dr. Sc. (Med.), Leading Researcher of the Clinical Department, Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being; 3А, Novogireevskaya str., Moscow, 111123, Russian Federation; ORCID iD 0000-0003-2694-8900
Zhanna B. Ponezheva — Dr. Sc. (Med.), Head of the Clinical Department of Infectious Pathology, Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being; 3А, Novogireevskaya str., Moscow, 111123, Russian Federation; ORCID iD 0000-0002-6539-4878
Elena A. Gorelova — C. Sc. (Med.), Researcher at the Clinical Department of Infectious Pathology, Central Research Institute of Epidemiology of the Russian Federal Service for Supervision of Consumer Rights Protection and Human Well-Being; 3А, Novogireevskaya str., Moscow, 111123, Russian Federation; ORCID iD 0000-0002-3450-4851
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
Contact information: Evgeny Yu. Yevdokimov, e-mail: evdokimovevg@yandex.ru
There is no conflict of interest.
Received 29.08.2024.
Revised 23.09.2024.
Accepted 25
1Клинические рекомендации «Вирусные бородавки (В07). РОДиК (2020 г.)».
2Клинические рекомендации «Контагиозный моллюск (В08.1)». РОДиК (2019 г.)»
3Клинические рекомендации «Микозы кожи головы, туловища, кистей и стоп B35 (35.0-35.4; 35.6; 35.8). РОДиК (2020 г.)».
4Клинические рекомендации «Опоясывающий герпес (В02). РОДиК (2020 г.)».
5Клинические рекомендации «Пиодермии A46 / A48.3 / L00 / L01 / L02 / L08.0 / L73.8 / L73.9 / L74.8 / L98.4 / P39.4. РОДиК (2020 г.)».
Информация с rmj.ru






