Факторы риска ТМВ включают пожилой возраст, ожирение, наличие храпа или апноэ сна в анамнезе. Ранее было установлено, что механизмы обструкции верхних дыхательных путей во время общей анестезии схожи с таковыми при ночном храпе. В обоих случаях имеют значение положение на спине, снижение тонуса скелетных мышц верхних дыхательных путей, действие сил тяжести на язык и мягкое небо.
Учитывая то, что назальный CPAP используется для эффективного лечения обструктивного апноэ сна, исследователи из США Yafen Liang с соавторами предположили, что назальная вентиляция может быть более эффективна во время индукции общей анестезии, чем комбинированная орально-масочная вентиляция. Для того чтобы проверить эту гипотезу они провели исследование на взрослых пациентах для того чтобы проверить эту гипотезу у взрослых пациентов с апноэ во время индукции общей анестезии без использования мышечных релаксантов.
Методы и ход исследования.
В исследование были включены 17 пациентов старше 18 лет, которым требовалось проведение общей анестезии. Все пациенты имели предоперационный физический статус по ASA I или II и могли свободно дышать как через рот, так и через нос без использования вспомогательных мышц. В исследование не включались больные с основными сердечно-сосудистыми, респираторными и цереброваскулярными заболеваниями, пациенты с гастроэзофагеальным рефлюксом или полным желудком, установленным обструктивным апноэ сна, индексом массы тела больше 35 кг/м^2 и нуждающиеся в неотложной операции. После того, как пациент укладывался на операционный стол и подключался к системам мониторинга, ему накладывались раздельно назальная и ротовая маска.

Рот поддерживался в частично открытом состоянии, благодаря наличию на ротовой маске специального загубника. Маски фиксировались к голове ремнями. Размер масок подбирался индивидуально для каждого пациента таким образом, чтобы не было утечки воздуха. К каждой из масок подсоединялся капнографический датчик. Голова пациента располагалась в нейтральной позиции, приподнятой на 10 см над операционным столом. Запрокидывание головы и выдвижение нижней челюсти больным не проводилось.
Индукция анестезии проводилась введением болюса пропофола 1-2 мг/кг после внутривенного введения 50 – 150 мкг фентанила. Дополнительные болюсы пропофола вводились под контролем BIS-монитора до достижения значений показателя биспектрального индекса в пределах 40-60. Спустя 30 секунд после прекращения спонтанного дыхания, что определялось по нулевому потоку газа в контуре, больному начинали проводить искусственную вентиляцию с контролем по объему. Вначале пациент вентилировался одновременно через назальную и ротовую маски. Если вентиляция была адекватной в течение первых трех вдохов, что определялось по движениям грудной клетки и содержанию углекислого газа в конце выдоха, пациенту проводились еще 5 – 8 принудительных вдохов и после этого вентиляция продолжалась только через назальную маску. Если пациент не мог быть адекватно вентилирован при помощи комбинированной орально-назальной маски в течение первых трех принудительных вдохов, сразу же переходили на вентиляцию только через назальную маску. Если пациент мог адекватно вентилироваться через назальную маску, через нее ему проводились еще 5 – 8 принудительных вдохов. Если пациент не мог быть вентилирован ни через назальную, ни через комбинированную орально-назальную маску, пациенту выводилась нижняя челюсть и/или использовались специальные устройства для обеспечения проходимости дыхательных путей. После окончания этапа масочной вентиляции исследование завершалось и пациенту устанавливалось устройство для обеспечения проходимости дыхательных путей (например, эндотрахеальная трубка или ларингеальная маска).
Первичным исходом, изучавшимся в этом исследовании был объем выдыхаемого углекислого газа (VbCO2), вторичными исходами были: пиковое давление вдоха (PIP), объем выдоха и соотношение VbCO2/PIP. Данные с нормальным распределением представлены в виде среднего значения стандартного отклонения. Данные с распределением не соответствовашим нормальному представлены в виде медианы с межквартильным интервалом. Различия между показателями комбинированной орально-назальной и назальной вентиляции анализировались с помощью теста Мак-Немара.
Результаты.
Из 17 включенных пациентов, двое не завершили протокол исследования из-за невозможности проведения адекватной масочной вентиляции без использования специальных устройств обеспечения проходимости дыхательных путей. PIP при назальной масочной вентиляции был значимо ниже, чем при использовании комбинированной орально-назальной вентиляции (16,7 ± 2,7 см H2O против 24,7 ± 4,7 м H2O; p = 0,002). Объем выдоха при использовании назальной маски имел медиану значений 264,8 мл [198,0 – 322,6 мл], в то время как при использовании комбинированной орально-назальной вентиляции медиана объема выдоха составляла 65,6 мл с интерквартильным интервалом 37,0 – 125,0 мл (p = 0,003). Медиана значений VbCO2 при использовании вентиляции через назальную маску составила 5,0 мл [3,4 – 8,8], что было статистически значимо выше, чем при вентиляции через комбинированную орально-назальную маску, медиана значений – 0,0 мл [0,0 – 0,4 мл; p = 0,001]. Соотношение VbCO2/PIP при использовании назальной масочной вентиляции, медиана – 0,26 мл/см H2O [0,22 – 0,57 мл/см H2O] также было выше, чем при использовании комбинированной орально-назальной маски, медиана – 0,0 мл/см H2O [0,00 – 0,01 мл/см H2O].
Выводы.
Вентиляция с помощью назальной маски в данном исследовании имела ряд преимуществ по сравнению с комбинированной орально-масочной вентиляцией. Это выражалось в лучшей элиминации углекислого газа, более низких значениях PIP, требующихся для проведения эффективной вентиляции. Авторы объясняют это явление тем, что при использовании назальной вентиляции формируется градиент давления между полостью носоглотки и ротовой полостью. Более высокое давление в носоглотке противодействует западению языка и обструкции верхних дыхательных путей:
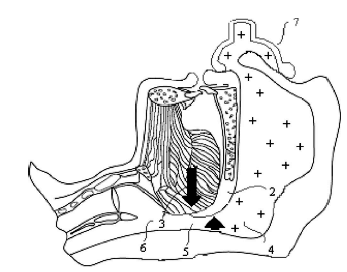
При использовании обычной лицевой маски, которая закрывает рот и нос такого градиента не создается:
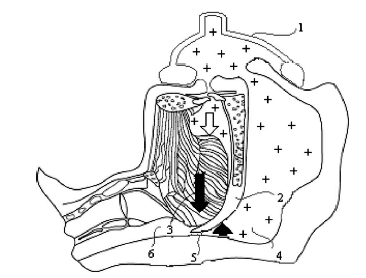
Несмотря на потенциальную возможность сброса газа через рот, при вентиляции через носовую маску пациенту доставляется больший дыхательный объем, чем при использовании стандартной лицевой маски. Для предотвращения утечки газа через рот, авторы рекомендуют просто удерживать его в закрытом состоянии.
Авторы исследования делают вывод, что вентиляция через назальную маску должна стать в анестезиологии более предпочтительной, чем вентиляция с использованием полной лицевой маски. Тем не менее, авторы оговариваются, что исследование имеет ряд существенных ограничений и для получения более убедительных доказательств преимуществ назальной вентиляции во время индукции общей анестезии у пациентов с высоким риском обструкции верхних дыхательных путей, необходимы дальнейшие исследования.
Источник.
Liang Y, Kimball WR, Kacmarek RM, et al. Nasal Ventilation Is More Effective than Combined
Oral–Nasal Ventilation during Induction of General Anesthesia in Adult Subjects. Anesthesiology 2008; 108:998–1003.
материал med2.ru






