В статье представлены результаты оригинального исследования, посвященного рациональной фармакотерапии депрессии, осложненной неврологической симптоматикой (хронической болью и инсомнией). Результаты исследования позволяют рекомендовать изученные лекарственные средства — амитриптилин, сульпирид, феназепам, бромкамфору (Доброкам) — в лечении депрессии, осложненной неврологическими симптомами.
По данным ВОЗ, среди пациентов, страдающих хроническими болями с инсомнией, депрессивные расстройства встречаются в 4 раза чаще [1–4].
Инсомния (бессонница) при депрессии, осложненной болью, представляет собой клинический синдром, который характеризуется расстройством ночного сна и связанными с этим нарушениями в период дневного бодрствования, возникающими, даже когда времени и условий для сна достаточно [5]. В таком понимании распространенность инсомнии в общей популяции оценивается в 9–15%, при депрессии с хронической болью — в 16–25% [6]. Кроме высокой распространенности, клиническое значение инсомнии при депрессии, осложненной болью, определяется негативным влиянием, которое она оказывает на социальные аспекты, показатели экономической деятельности и состояние здоровья человека. Снижение производительности труда у больных депрессией с неврологической симптоматикой связано не столько с отсутствием на рабочем месте, сколько со снижением производительности труда при продолжении работы во время болезни. При этом экономические потери во втором случае у пациентов с депрессией с неврологической симптоматикой оказываются даже более высокими: они составляют 79% от всех экономических потерь [7, 8]. Показано, что ежегодные расходы на медицинскую помощь у пациентов с депрессией, осложненной болью и инсомнией, на 26% превышают таковые у пациентов без инсомнии. Как само это состояние, так и лечение психолептиками повышает риск дорожно-транспортных происшествий в 3 раза [9]. Для проведения рациональной фармакотерапии у пациентов с депрессией, осложненной неврологической симптоматикой, необходимы дополнительные исследования.
: изучить влияние психолептиков на пациентов с депрессией, осложненной неврологической симптоматикой, для оптимизации психофармакотерапии.
В ретроспективном исследовании приняли участие 50 пациентов с диагнозом «непсихотическое рекуррентное депрессивное расстройство, текущий эпизод умеренной тяжести, с неврологическими симптомами» (МКБ-10 F33.11), находившихся на стационарном лечении в ГАУЗ «Республиканская клиническая психиатрическая больница им. акад. В.М. Бехтерева Министерства здравоохранения Республики Татарстан» (Казань, 2018 г.). Из 50 пациентов женщин было 37, мужчин — 13, возраст — 16–90 лет, средний возраст — 53 года. Пациенты получали лечение антидепрессантами, транквилизаторами, нейролептиками, бромидами, нестероидными противовоспалительными средствами или их комбинациями. Основным методом исследования был клинико-психопатологический с использованием анкетирования, анализа анамнестических сведений, для оценки частоты сердечных сокращений использовали пульсометр. Изучена структура назначения психолептических лекарственных средств при рекуррентной депрессии с болью и инсомнией. Дозирование психолептиков проанализировано с использованием установленных суточных доз (Defined Daily Dose, DDD-УСД), определенных анатомо-терапевтическо-химической классификацией. Для оценки тяжести депрессии в динамике использовали шкалу Гамильтона (HDRS), для измерения интенсивности боли — визуальную шкалу интенсивности боли Вонг — Бейкер, для оценки качества сна — опросник Лидса LSEQ (Leeds Sleep Questionnaire), для оценки лечения депрессии с хронической болью и инсомнией — метод минимизации затрат. Диагнозы заболеваний соответствовали принятой в Российской Федерации Международной классификации болезней — МКБ-10. Статистическая обработка материалов проведена с использованием стандартного пакета программ Statistica 6 for Windows с параметрическими показателями оценки сравниваемых величин (критерий Стьюдента).
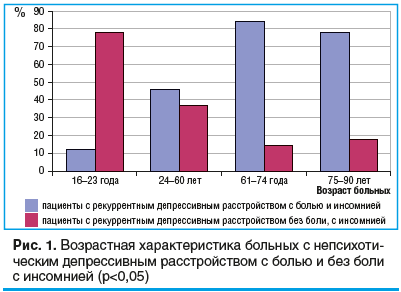
Нами было изучено распределение больных по возрасту (рис. 1). Выявлено, что в выборке больных с непсихотическим рекуррентным депрессивным расстройством без боли с инсомнией самая низкая их частота приходится на юношескую возрастную группу (16–23 года) (p
Изучены взаимосвязи между рассматриваемым нами типом депрессии в наших выборках больных с родом их занятий и профессиональной деятельностью (рис. 2). Анализ данных свидетельствует о том, что с наибольшей частотой (72%) в общей выборке больных с рекуррентной депрессией, осложненной болью и инсомнией, доминируют профессионально не занятые пациенты (p≤0,05). При расспросах больных о связи «незанятости» с состоянием их здоровья было выявлено несколько вариантов причинно-следственных отношений: недостаточность биологических ресурсов для трудовой деятельности, отказ от трудовой деятельности, увеличивающей нагрузки на организм.
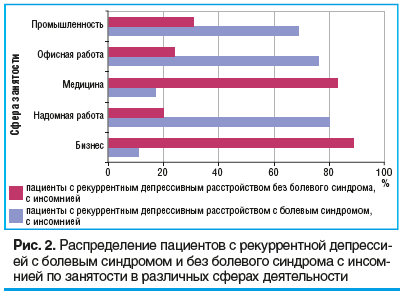
При сравнительном анализе распределения вариантов депрессивных расстройств по видам профессиональной деятельности видно, что в группе больных с изучаемым нами депрессивным расстройством без хронической боли с инсомнией с наибольшей частотой представлены работники сферы бизнеса, медицины, промышленности. Данное явление закономерно, поскольку известно, что работа в этих областях сопряжена со значительной степенью нервного напряжения (p≤0,05). В группе больных депрессией, осложненной хроническим болевым синдромом и инсомнией, в значительном количестве представлены офисные и надомные работники, которые отмечали, что сокращение «времени длительного пребывания на ногах» способствует меньшему проявлению хронической боли и инсомнии (см. рис. 2).
Изучаемая нами депрессия с хроническим болевым синдромом, осложненная инсомнией, является непосредственным показанием к назначению зарегистрированных в Российской Федерации таких лекарственных средств, как антидепрессанты, транквилизаторы, нейролептики, бромиды и нестероидные противовоспалительные средства. Традиционно при лечении депрессий с инсомнией как с хронической болью, так и без нее применяются антидепрессанты. Трициклический антидепрессант амитриптилин применяют в психиатрической и неврологической практике более 45 лет, благодаря чему получены обширные сведения о его эффективности [13, 14]. Наиболее эффективна с позиции редукции депрессивной и болевой симптоматики (шкала Гамильтона — 6 баллов; шкала интенсивности боли Вонг — Бейкер — 2 балла) была монотерапия антидепрессантом амитриптилином 300 мг/сут. С позиции рациональной фармакотерапии лечение ибупрофеном (производным пропионовой кислоты) в дозе не более 1 г/сут в течение не более 1,5–2,0 нед. является наиболее эффективным, безопасным и оптимальным по стоимости для пациентов с рекуррентным депрессивным расстройством с болевым синдромом и инсомнией. Сопутствующими нежелательными лекарственными реакциями у пациентов на фоне терапии амитриптилином были: запоры — у 42%, сухость во рту — у 35%, головокружение — у 27% (p≤0,05); на фоне лечения ибупрофеном: боль в эпигастральной области — у 43% (p≤0,05).
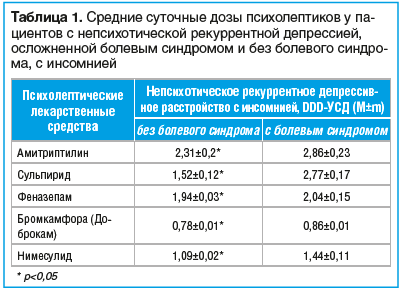
Обнаружено, что наиболее эффективной при непсихотической рекуррентной депрессии с неврологической симптоматикой, с точки зрения врача-невролога, была комбинация: антидепрессант амитриптилин + нейролептик сульпирид + бромид бромкамфора (Доброкам). Нарушения сна не входят в показания к назначению нейролептика сульпирида, но в опубликованных рандомизированных клинических исследованиях был получен положительный эффект этого препарата со стороны показателей сна при первичной инсомнии. При этом пациенты высказывали жалобы на скованность (41%), акатизию (24%), беспокойство (23%), усиление тревоги (12%) — побочные эффекты, вызванные приемом нейролептиков (p≤0,05). Пациентам с непсихотическим рекуррентным депрессивным расстройством, осложненным болевым синдромом и инсомнией, требовались большие суточные дозы препаратов в единицах DDD-УСД, что говорит о повышенной потребности пациентов с сопутствующей неврологической патологией в психолептических лекарственных средствах (табл. 1).
В норме частота сердечных сокращений должна составлять от 60 до 90 ударов в минуту. У всех изучаемых нами пациентов отмечали увеличение частоты сердечных сокращений. 76% пациентов, отмечали снижение частоты сердечных сокращений при приеме бромкамфоры с 120 до 85 уд./мин (p
Антидепрессанты и нейролептики (в нашем случае амитриптилин и сульпирид) обладали также анальгетическим эффектом, потенцируя действие снотворного средства — бромкамфоры (Доброкам).
Для оценки качества сна из 50 пациентов были выделены две группы: 24 пациента получали амитриптилин и бромкамфору (Доброкам) и 26 пациентов получали феназепам и сульпирид. Согласно Питтсбургскому опроснику сна балл LSEQ «засыпание» был достоверно лучше в группе амитриптилина (76,4±10,2 мм) и бромкамфоры (70,5±9,8 мм), чем в группе феназепама (64,1±4,2 мм) и сульпирида (60,1±3,1 мм); различия между терапевтическими группами по этому показателю составили 6,36 мм (p=0,001). Дополнительные показатели сна, включая такие пункты LSEQ, как качество сна (p=0,021), пробуждения во время сна (p=0,040), целостность поведения (p=0,024), суммарный балл по пунктам 4, 5 и 6 (балл инсомнии), также улучшались в достоверно большей степени при терапии амитриптилином и бромкамфорой в сравнении с группой феназепама и сульпирида.
Нами была оценена фармакотерапия психолептическими средствами пациентов с изучаемой нами депрессией с неврологической симптоматикой. Анализируя стоимость лечения психолептиками, мы вычислили суммарные дозы препаратов на каждый случай, потребовавшиеся для купирования инсомнии у пациентов с изучаемой нами депрессией. В расчетах не была учтена стоимость терапии нежелательных лекарственных реакций, наблюдавшихся при применении психолептиков.
Все изучаемые лекарственные средства чаще всего применяли в комбинированной терапии с другими психолептиками и в дозах в 1,5–2 раза больше DDD-УСД, что значительно увеличивало стоимость курса терапии.
Наиболее часто встречаемые комбинации психолептиков, применяемых для купирования инсомнии у 25 пациентов с депрессией с хронической болью и без боли, представлены в таблице 2.
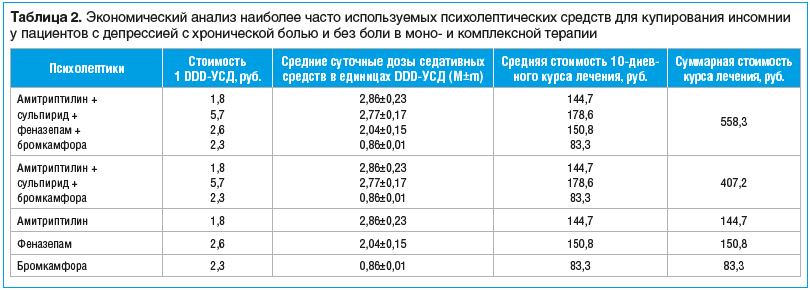
Купирование инсомнии у пациентов с депрессией с хронической болью и без боли психолептиками, такими как амитриптилин, феназепам, бромкамфора, происходит в более короткие сроки. Бромкамфору (Доброкам) для лечения инсомнии у пациетов с изучаемой нами депрессией применяли для усиления седативного эффекта. Монотерапия психолептиками обходится дешевле, чем комплексная терапия. Монотерапия инсомнии бромкамфорой дешевле, чем другими психолептическими средствами при изучаемой нами депрессии с неврологическими симптомами (см. табл. 2).
В монотерапии при лечении инсомнии у пациентов с изучаемой нами депрессией 8 пациентов получали терапию амитриптилином, 5 — сульпиридом, 6 — феназепамом и 6 — бромкамфорой (табл. 3).
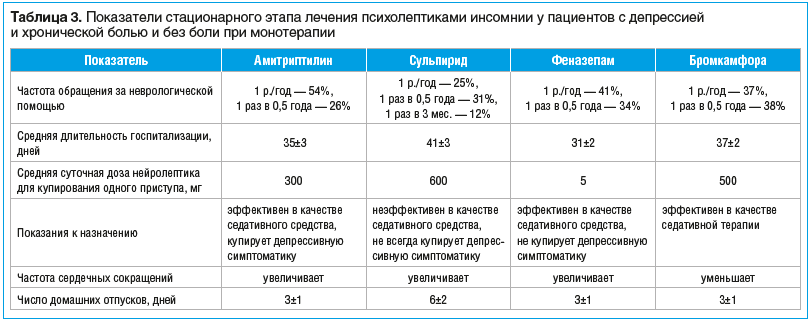
Средняя длительность госпитализации при лечении инсомнии у пациентов с депрессией транквилизатором феназепамом составила в среднем 31±2 дня, а средняя длительность госпитализации при лечении атипичным нейролептиком сульпиридом — в среднем 41±3 дня. Соответственно можно было раньше переходить к режиму частичной госпитализации (домашним отпускам).
Качество ремиссии у принимавших амитриптилин, феназепам и бромкамфору было более высоким, и домашние отпуска назначали на большее число дней. Стационарное лечение больных инсомнией амитриптилином, феназепамом и бромкамфорой сокращало среднюю длительность госпитализации, улучшало качество жизни больных, снижало частоту обращения за неврологической помощью. Частота сердечных сокращений при применении бромкамфоры снижалась в лечении инсомнии у пациентов с изучаемой нами депрессией, в отличие от других изучаемых нами психолептиков — амитриптилина, сульпирида, феназепама, которые увеличивали частоту сердечных сокращений (см. табл. 3).
Место психолептических лекарственных средств в неврологической практике до конца не определено, и различия между ними носят неоднозначный характер. Результаты проведенного исследования позволяют рекомендовать изученные нами психолептики для лечении депрессии, осложненной неврологической симптоматикой.
Таким образом, высокая распространенность пациентов с депрессией, осложненной неврологической симптоматикой, крайнее разнообразие и противоречивость оценок и мнений в отношении фармакотерапии этой патологии указывают на необходимость дальнейшего изучения данного вопроса.
Выводы
Значимость факторов и частота их проявления у изучаемых нами пациентов с депрессией, осложненной неврологической симптоматикой:
выявлено преобладание женщин (82%) в сравнении с мужчинами по общей группе F33 (p
в возрасте 61–90 лет пациенты наиболее подвержены депрессии, сопряженной с неврологическими симптомами;
профессиональная принадлежность, связанная с соци-
ально напряженной работой в сфере обслуживания —
бизнесе, промышленности, медицине, является пред-
располагающим фактором в частоте развития депрес-
сивных расстройств, не осложненных хронической болью; в группе больных с депрессией с хронической болью и инсомнией с наибольшей частотой представлены работники офиса и надомной работы (p
Стационарное лечение пациентов с инсомнией амитриптилином, феназепамом и бромкамфорой (Доброкам) сокращало среднюю длительность госпитализации, улучшало качество жизни больных, снижало частоту обращения за неврологической помощью. Частота сердечных сокращений при применении бромкамфоры снижалась в лечении инсомнии у пациентов с изучаемой нами депрессией, при применении других изучаемых нами психолептиков — амитриптилина, сульпирида, феназепама — увеличивалась.
Монотерапия инсомнии бромкамфорой (Доброкам) оказалась дешевле, чем другими психолептиками, при изучаемой нами депрессии с неврологическими симптомами.
Информация с rmj.ru






