Введение
В 2020 г. человечество столкнулось с новой угрозой в лице COVID-19. Все медицинское сообщество мобилизовалось на борьбу с пандемией. Накопленные знания и опыт позволили стабилизировать ситуацию по заболеваемости и смертности. Пока население планеты находится в ожидании очередной волны COVID-19, врачи ликвидируют последствия пандемии — те осложнения, которые возникли у пациентов с перенесенной (симптомно или бессимптомно) коронавирусной инфекцией. В научном мире в настоящее время активно дискутируются вопросы постковидного синдрома [1]. В период разгара пандемии в нашей амбулаторной практике стали встречаться пациенты с артритами разной локализации и разной степенью выраженности клинических проявлений, резистентными к традиционной терапии нестероидными противовоспалительными препаратами (НПВП). Объединяла подобных больных ранее перенесенная коронавирусная инфекция. Зачастую рассматриваемые пациенты первично обращались к специалистам иного профиля и получали симптоматическое лечение по поводу остеохондроза, коксартроза, тендовагинита и т. д. Инфекционная этиология, как правило, не рассматривалась в качестве триггера возникновения воспаления в суставах. При отсутствии терапевтического эффекта зачастую рекомендовался новый НПВП. К настоящему времени опубликовано большое количество обзоров практического применения и эффективности использования препаратов для лечения коронавирусной инфекции [2]. За период пандемии по мере накопления опыта менялись алгоритмы оказания помощи пациентам с COVID-19. Однако ни в отечественной, ни в зарубежной литературе вопросы диагностики и лечения артритов на фоне перенесенной коронавирусной инфекции не освещались, а значит, и алгоритмов лечения подобных осложнений не разработано. В условиях отсутствия клинических рекомендаций по лечению осложнений со стороны опорно-двигательного аппарата на фоне перенесенной коронавирусной инфекции и резистентности артритов к НПВП (по нашим наблюдениям) для купирования клинических проявлений воспаления мы стали использовать глюкокортикостероиды (ГКС). Эта группа лекарственных средств рекомендована и для лечения коронавирусной инфекции [3]. Общеизвестно, что ГКС блокируют синтез широкого спектра провоспалительных медиаторов, повышение концентрации которых в рамках «цитокинового шторма» ассоциируется с неблагоприятным прогнозом при COVID-19 [4].
Следует отметить, что в патогенезе реактивных артритов важная роль отводится дисбалансу провоспалительных цитокинов [5], высокое содержание которых (в частности, интерлейкинов) обнаруживается в плазме больных коронавирусной инфекцией [6], что можно рассматривать как нереализованный «цитокиновый шторм». Мы рассматриваем перенесенную инфекцию, вызванную SARS-CoV-2, в качестве триггера суставного синдрома. В связи с этим мы стали идентифицировать артрит у пациентов с отягощенным анамнезом по коронавирусной инфекции как «постковидный артрит».
Представляем собственный опыт лечения пациентов с ранее перенесенной коронавирусной инфекцией и проявлениями реактивного артрита, в лечении которых с успехом был использован системный ГКС.
Собственный опыт
Под нашим наблюдением на базе Центра травматологии и рентгенографии г. Твери находятся 916 взрослых пациентов, обратившихся к травматологу-ортопеду с клиническими проявлениями артрита на фоне ранее перенесенной (симптомно или бессимптомно) подтвержденной инфекции, вызванной SARS-CoV-2 (М13.9 по МКБ-10). Средний возраст пациентов составил 47,1±11,3 года. Большинство пациентов женщины — 773 (84,4%) человека.
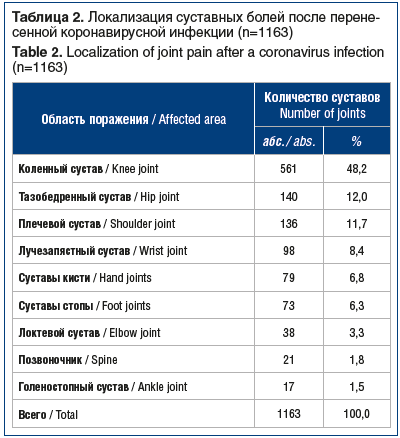
Все пациенты без исключения при первичном обращении к ортопеду-травматологу жаловались на суставные боли в покое и при нагрузке. Обращало на себя внимание острое начало заболевания у большинства (92%) пациентов (табл. 1). Часто у больных отмечались мышечные боли и скованность в пораженных сегментах, усиливающиеся в вечернее и ночное время (78,5%), в связи с чем первично многие пациенты обращались к неврологам. Более чем у половины пациентов с положительным эпидемиологическим анамнезом по COVID-19, обратившихся на амбулаторный ортопедический прием с болями в суставах различного характера и интенсивности, отмечались типичные клинические проявления воспаления: выпот (определялся пальпаторно, в ряде случаев подтверждался данными УЗИ и МРТ), отек и локальная гипертермия в области пораженного сегмента. Однако у трети больных вообще не выявлялись визуальные и пальпаторные изменения. Редко у наблюдаемых фиксировались субфебрилитет (19,7%) и функциональные нарушения в виде хромоты и ограничений движений в пораженном суставе (37,8%).
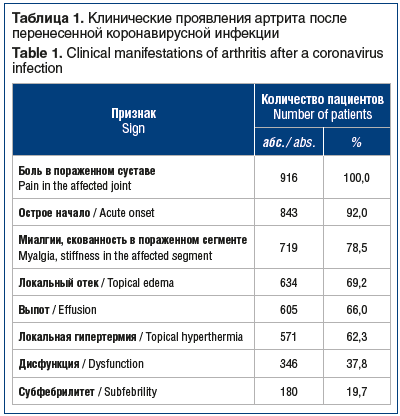
Наиболее частой локализацией артрита у наблюдаемых больных оказался коленный сустав — 48,2% случаев. Заметно реже пациенты обращались с болями в иных сегментах (табл. 2). Разница между количеством пациентов (n=916) и числом локализаций (n=1163) связана с тем, что в 54 (5,9%) наблюдениях имело место одновременное поражение нескольких суставов. Исходя из этого, можно сделать вывод, что в подавляющем большинстве случаев заболевание протекало в виде моноартрита (94,1%).
Болевой синдром у большинства, 628 (68,6%), пациентов расценивался как умеренный — 4–6 баллов по ВАШ, 167 (18,2%) пациентов отмечали слабую боль — 1–3 балла по ВАШ, 121 (13,2%) больной жаловался на сильную боль — свыше 6 баллов по ВАШ.
Семьсот пятьдесят один (82%) пациент имел в анамнезе травму или дегенеративно-дистрофическое заболевание (остеоартрит, энтезопатии, гипермобильность, диспластические изменения и др.) пораженного артритом сустава, однако во всех случаях отмечали иной характер боли.
Средние сроки дебюта артрита составили примерно 6 нед. от подтвержденного случая коронавирусной инфекции (45,0±7,1 дня). Эти цифры отличаются от средних сроков обращения к профильному специалисту — 62,2±12,8 дня. Такие отсроченные клинические проявления, на наш взгляд, являются основной причиной неверной интерпретации суставного синдрома. Мы наблюдали множество пациентов, которые перед посещением ортопеда осматривались врачами смежных специальностей и проходили дорогостоящее обследование, не облегчающее диагностический поиск. В качестве стартовой терапии артрита 709 (77,4%) пациентов к моменту обращения в клинику использовали традиционные НПВП (назначенные врачом или применяемые по собственной инициативе) перорально, парентерально или местно. Данной группе пациентов было предложено ответить на вопрос об эффективности применения НПВП для купирования болевого синдрома. Из 709 опрошенных пациентов 560 (79%) не отмечали улучшения в пораженных суставах во время приема НПВП. 16% пациентов (112 человек) испытывали кратковременное улучшение, и после прекращения курса лечения НПВП болевой синдром возобновлялся. Лишь 35 (5%) опрошенных получили желаемый эффект — снижение выраженности боли по сравнению с исходным уровнем. Полученные результаты опроса свидетельствуют о резистентности артрита по отношению к НПВП. В связи с этим мы приняли решение о назначении ГКС пациентам с клиническими проявлениями постковидного артрита. В качестве базовой терапии артрита на фоне перенесенной коронавирусной инфекции был использован препарат бетаметазона (Дипроспан®) в дозировке 1 мл, который вводили внутримышечно с учетом коморбидного фона и возможных аллергических реакций, что в 93 случаях послужило противопоказанием к введению препарата. Дипроспан® обладает выраженным противовоспалительным эффектом. Препарат представляет собой комбинацию растворимого и малорастворимого эфиров бетаметазона для внутримышечного, внутрисуставного, околосуставного, внутрисиновиального и внутрикожного введения, а также для введения непосредственно в очаг поражения. Бетаметазона натрия фосфат — легкорастворимый компонент, который быстро абсорбируется из места введения, что обеспечивает быстрое начало терапевтического действия. Бетаметазона дипропионат — малорастворимый компонент, который медленно абсорбируется из депо, создающегося в месте инъекции, и обеспечивает продолжительное действие препарата.
Контрольные осмотры проводили на 7, 14 и 28-й день наблюдения. Эффективность лечения оценивали субъективно (выраженность боли по шкале ВАШ) и объективно (динамика воспалительных изменений).
Всего препарат был назначен 823 (89,8%) пациентам. Для 570 (69,3%) человек достаточно оказалось однократного введения препарата. У них отмечена положительная динамика в виде купирования болевого синдрома и воспалительных изменений в пораженных суставах. В 112 (13,6%) наблюдениях ввиду сохранения боли на исходном уровне потребовалось повторное введение препарата в той же дозировке через 2 нед. после первой инъекции. Третья инъекция (через 2 нед. после второй) проведена 44 пациентам с недостаточным эффектом от первых двух. 97 пациентов после первой инъекции повторно не явились в клинику, что нельзя расценивать как положительный результат после однократного применения бетаметазона дипропионата из-за отсутствия обратной связи.
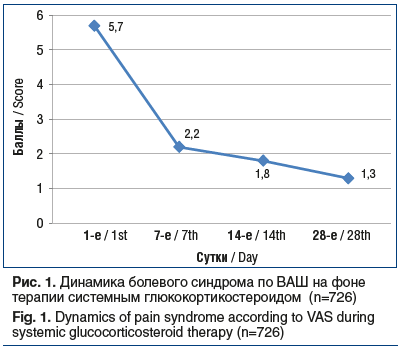
В целом отмечено стойкое снижение боли во всей группе наблюдения, начиная с 7-го дня наблюдения (рис. 1).
Обсуждение
На основании представленных в нашей работе данных можно сделать ряд предварительных заключений:
у некоторых пациентов с перенесенной коронавирусной инфекцией могут выявляться воспалительные изменения в суставах;
постковидные поражения суставов чаще всего возникают у пациентов, которые перенесли коронавирусную инфекцию в легкой форме или бессимптомно (предположительно это эффект нереализованного «цитокинового шторма»); в связи с тем, что у пациентов с постковидным артритом в анамнезе были указания на травмы или заболевания пораженных суставов, в группу риска по развитию рассматриваемого осложнения коронавирусной инфекции могут быть включены лица, страдающие остеоартритом, ревматическими заболеваниями, а также травматологические больные;
четкой зависимости возникновения постковидного артрита от возраста не выявлено, а преобладание пациентов женского пола соответствует повседневной статистике посещений ортопедического кабинета;
постковидные артриты в подавляющем большинстве случаев инертны к традиционной терапии НПВП;
предварительные данные свидетельствуют о том, что лабораторная и инструментальная диагностика не улучшает прогноз течения постковидного артрита и не влияет на эффективность лечения;
эффективной стартовой терапией постковидных воспалительных поражений суставов является назначение бетаметазона в дозе 1 мл внутримышечно однократно;
показанием к назначению бетаметазона внутримышечно в качестве основного стартового препарата для купирования артрита следует считать перенесенную пациентом коронавирусную инфекцию, поэтому врачам нужно тщательно собирать анамнез;
лечение постковидного артрита целесообразно проводить в несколько этапов. После купирования основных симптомов воспаления необходим индивидуальный подбор курса лечения, включающий симптом-модифицирующие и симптоматические препараты, а также реабилитационные мероприятия. Подобные мероприятия проводились всем нашим пациентам (результаты их использования не являлись предметом настоящей публикации).
В целом имеющийся у нас опыт позволяет говорить о наличии постковидных осложнений со стороны суставов, несмотря на то, что этот вопрос не нашел пока должного отражения в литературе и отсутствует четкое понимание причинно-следственных связей. Триггерную коронавирусную инфекцию и воспалительные изменения в суставах можно рассматривать как «большие» диагностические критерии реактивного артрита [7, 8], ведь, согласно определению, реактивный артрит — это иммуновоспалительное поражение суставов на фоне инфекционного процесса [9], в основе которого лежит развитие гипериммунного ответа на агент, находящийся интра- или экстраартикулярно [10]. Необходимо изучение корреляции между возникновением постковидного артрита и тяжестью коронавирусной инфекции, так как в наших наблюдениях пациенты переносили ее часто бессимптомно или в легкой форме. Возможно, это связано с тем, что пациенты с более тяжелым течением коронавирусной инфекции в комплексном лечении уже получали ГКС.
Заключение
Последствия COVID-19 остаются малоизученным явлением, однако костно-суставные поражения поддаются лечению с использованием ГКС в соответствии с общими принципами лечения ревматических заболеваний. Предстоит уточнить патогенетические основы развития посткоронавирусного артрита, механизм развития резистентности к терапии НПВП и разработать алгоритмы диа-
гностики, лечения и профилактики данного осложнения. Требуется особый подход к выявлению данного осложнения с привлечением терапевтов, ревматологов, инфекционистов и ортопедов.
Благодарность
Редакция благодарит ООО «МСД Фармасьютикалс» за оказанную помощь в технической редактуре настоящей публикации.
Acknowledgment
Editorial Board is grateful to MSD Pharmaceuticals LLC for the assistance in technical edition of this publication.
Сведения об авторах:
Ершов Всеволод Евгеньевич — ассистент кафедры травматологии ФГБОУ ВО Тверской ГМУ Минздрава России; 170100, Россия, г. Тверь, ул. Советская д. 4; врач травматолог-ортопед ортопедического отделения ГБУЗ «ГКБ № 1 им. В.В. Успенского»; 170006, Россия, г. Тверь, ул. С. Перовской, д. 47; ORCID iD 0000-0003-3431-4254.
Захаров Валерий Петрович — к.м.н., доцент, заведующий кафедрой травматологии и ортопедии ФГБОУ ВО Тверской ГМУ Минздрава России; 170100, Россия, г. Тверь, ул. Советская, д. 4.
Кривова Алла Владимировна — д.м.н., доцент кафедры травматологии и ортопедии ФГБОУ ВО Тверской ГМУ Минздрава России; 170100, Россия, г. Тверь, ул. Советская д. 4.
Быстров Сергей Викторович — к.м.н., ассистент кафедры хирургии, анестезиологии и реанимации ФГБОУ ВО Тверской ГМУ Минздрава России; 170100, Россия, г. Тверь, ул. Советская д. 4; заведующий отделением ортопедии ГБУЗ «ГКБ №1 им. В.В. Успенского»; 170006, Россия, г. Тверь, ул. С. Перовской, д. 47.
Контактная информация: Ершов Всеволод Евгеньевич, e-mail: vsedoc@yandex.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 04.06.2021.
Поступила после рецензирования 30.06.2021.
Принята в печать 23.07.2021.
About the authors:
Vsevolod Ye. Yershov — Assistant Professor of the Department of Traumatology, Tver State Medical University; 4, Sovetskaya str., Tver, 170100, Russian Federation; traumatologist-orthopedist of the Department of Orthopedics, City Clinical Hospital No. 1 named after V.V. Uspensky; 47, S. Perovskaya str., Tver, 170006, Russian Federation; ORCID iD 0000-0003-3431-4254.
Valery P. Zakharov — C. Sc. (Med.), Associate Professor, Head of the Department of Traumatology and Orthopedics, Tver State Medical University; 4, Sovetskaya str., Tver, 170100, Russian Federation.
Alla V. Krivova — Dr. Sc. (Med.), Associate Professor of the Department of Traumatology and Orthopedics, Tver State Medical University; 4, Sovetskaya str., Tver, 170100, Russian Federation.
Sergey V. Bystrov — C. Sc. (Med.), Assistant Professor of the Department of Surgery, Anesthesiology and Resuscitation, Tver State Medical University; 4, Sovetskaya str., Tver, 170100, Russian Federation; Head of the Department of Orthopedics, City Clinical Hospital No. 1 named after V.V. Uspensky; 47, S. Perovskaya str., Tver, 170006, Russian Federation.
Contact information: Vsevolod Ye. Yershov, e-mail: vsedoc@yandex.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method ment ioned.
There is no conflict of interests.
Received 04.06.2021.
Revised 30.06.2021.
Accepted 23.07.2021.
.
Информация с rmj.ru






