Введение
К верхушке пирамиды височной кости относят наиболее медиальную часть височной кости, которая расположена кпереди от внутренней сонной артерии и костного лабиринта, снизу прилежит к луковице яремной вены и нижнему каменистому синусу, сверху ограничена содержимым средней черепной ямки и, в частности, тройничным ганглием, сзади находится в контакте со структурами задней черепной ямки [1, 2].
Верхушка пирамиды височной кости может ограниченно поражаться холестериновой гранулемой, холестеатомой, дермоидной кистой, мукоцеле, абсцессом, первичным доброкачественным или злокачественным новообразованием и метастазами [2–4].
Большинство отохирургов, занимающихся лечением заболеваний верхушки пирамиды височной кости, пришли к общему мнению, что вследствие хорошо пневматизированной ячеистой структуры височной кости воспалительный процесс от среднего уха и сосцевидного отростка может распространиться к верхушке пирамиды височной кости [2–5].
Выбор хирургического доступа к верхушке пирамиды височной кости с целью ее дренирования зависит от состояния слуховой функции пациента, пневматизации височной кости и расположения патологического субстрата в верхушке пирамиды височной кости [5]. Дренирование верхушки пирамиды височной кости осуществляют следующими доступами: транссфеноидальным, через среднюю черепную ямку, транcмастоидальным (инфралабиринтный, транскохлеарный, инфракохлеарный, ретролабиринтный) и трансканальным (инфракохлеарный) [6–8]. По данным ряда авторов, пациентам с нормальной слуховой функцией и благоприятными анатомическими предпосылками инфракохлеарный подход рекомендуется для дренирования нижней части верхушки пирамиды височной кости в качестве основного трансканального доступа [2]. Впервые данный подход был представлен В.Y. Ghorayeb и R.A. Jahrsdoerfer; он выполнялся для дренирования верхушки пирамиды височной кости с удалением задней стенки наружного слухового прохода [9].
Стоит отметить, что в литературе не освещены вопросы, касающиеся санации инфракохлеарного туннеля. В качестве санации данного участка с применением инфракохлеарного доступа нами в 2018 г. был описан способ хирургической санации инфралабиринтной апикальной холестеатомы пирамиды височной кости с сохранением улитки, в котором формировалась открытая трепанационная полость под улиткой, что позволяло контролировать рост эпидермизации за счет визуализации структур пирамиды височной кости и осуществлять туалет инфракохлеарного туннеля [10].
Как и у всех других внутрипирамидных подходов, основным недостатком инфракохлеарного доступа является узкая область диссекции, т. к. верхушки пирамиды височной кости можно достичь, работая бором между луковицей яремной вены и внутренней сонной артерией, оставаясь при этом ниже базального завитка улитки [3, 11, 12]. Таким образом, из-за агрессивного воздействия на жизненно важные органы и структуры внутреннего уха при проведении инфракохлеарного доступа к верхушке пирамиды височной кости возможны риски кровотечения и развития нейросенсорной тугоухости [12]. Размеры инфракохлеарного туннеля, полученные при трансканальном дренировании холестериновой гранулемы, представлены в следующих научных исследованиях: с применением компьютерной томографии (КТ) [13], градуированного окуляра [14] и интраоперационно [15].
Цель работы — изучить на кадаверных височных костях морфометрические данные инфракохлеарного туннеля, достаточные для его санации.
Материал и методы
Были изучены 30 неформалинизированных кадаверных височных костей. Измерения проведены с помощью измерительного щупа, микромиллиметровой линейки, цифрового кронциркуля для внутренних измерений фирмы Kroeplin G 102 (Германия). У кронциркуля Kroeplin G 102 ножки прямые, с загнутыми во внутреннюю сторону концами, цена деления шкалы кронциркуля составляет 0,02 мм, максимальная допустимая погрешность — ±0,04 мм, диапазон измерения — 0–30 мм.
Для изучения инфракохлеарного туннеля и свободного размещения цифрового кронциркуля в месте исследования была выполнена широкая диссекция кадаверных височных костей: расширенная антромастоидотомия с обнажением сигмовидного синуса, твердой мозговой оболочки средней черепной ямки, удалением задней стенки наружного слухового прохода вместе с молоточком и наковальней. Для обеспечения широкого доступа к инфракохлеарному туннелю бором сглажена сзади шпора до фаллопиева канала, спереди костная стенка наружного слухового прохода с удалением костного кольца до височно-нижнечелюстного сустава, снизу костная стенка наружного слухового прохода с удалением костного кольца в данном отделе до уровня луковицы яремной вены или нижней стенки барабанной полости. С целью изучения непосредственно инфракохлеарного туннеля бором (отступив на 2 мм от нижней границы окна улитки) выполнено удаление finicilus и ячеек гипотимпанального клеточного тракта, а далее проведено увеличение канала вглубь и вширь — до верхушки пирамиды височной кости, сверху — до базального завитка улитки с истончением его костной капсулы, спереди — до каротидного канала, снизу — до луковицы яремной вены, сзади — до фаллопиева канала. Трепанационная полость под улиткой формировалась в соответствии с анатомией инфракохлеарного пространства кадаверных височных костей.
Измерения условно были разделены на наружные и внутренние (рис. 1). К наружным измерениям были отнесены расстояния, касающиеся расположения лицевого нерва по отношению к инфракохлеарному туннелю: от костного канала лицевого нерва в области шилососцевидного отверстия до височно-нижнечелюстного сустава, от мастоидального отдела лицевого нерва до базального завитка улитки, от мастоидального отдела лицевого нерва в области наложения задней тимпанотомии до передней границы окна улитки, от нижней стенки наружного слухового прохода до передней границы окна улитки.
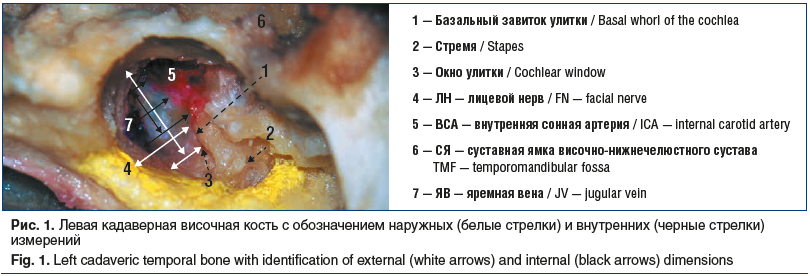
К внутренним измерениям относили расстояния между анатомическими структурами инфракохлеарного туннеля: луковицей яремной вены (истонченная нижняя стенка барабанной полости), внутренней сонной артерией (каротидный канал), базальным завитком улитки (истонченная часть переднего отдела лабиринта). Выделяли передний, средний и задний отделы инфракохлеарного туннеля, а также и его длину (рис. 2). Длина инфракохлеарного туннеля — биссектриса, проведенная между внутренней сонной артерией и луковицей яремной вены до базального завитка улитки.
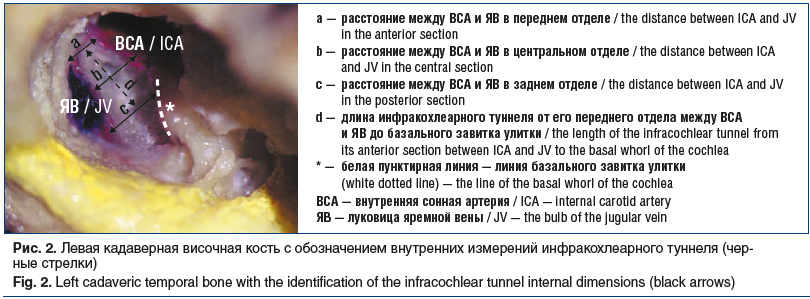
С помощью микроинструмента (микроигла) проводились измерения глубины инфракохлеарного туннеля. Микроинструмент погружали до верхушки пирамиды височной кости и у базального завитка улитки делали насечку, далее инструмент прикладывали к микромиллиметровой линейке. Проводимые измерения записывались в миллиметрах.
При проведении сравнительного анализа с данными других анатомических исследований по инфракохлеарному туннелю в расчет были взяты следующие данные: расстояние между углом, образованным луковицей яремной вены и внутренней сонной артерией до базального завитка улитки (d), расстояние между внутренней сонной артерией и луковицей яремной вены у базального завитка улитки (c), которые соответствовали длине и ширине инфракохлеарного туннеля в других научных исследованиях. Также была рассчитана площадь (мм2) для треугольной и четырехугольной формы инфракохлеарного туннеля.
Статистический анализ полученных данных проводился с использованием прикладного пакета Microsoft Excel для Windows 8.
Результаты исследования
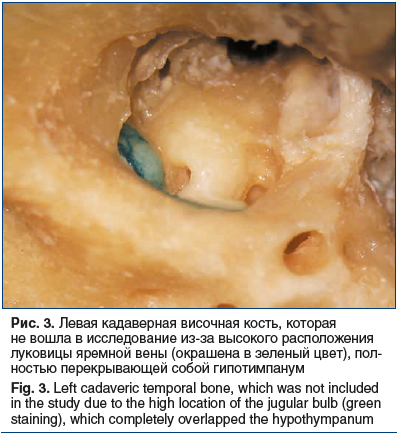
Было установлено, что из 30 макропрепаратов только на 18 (60%) удалось выполнить инфракохлеарный доступ к верхушке пирамиды височной кости, достаточный для санации патологического образования. Остальные имели склеротический тип строения височной кости с захватыванием верхушки пирамиды височной кости и анатомически неблагоприятные особенности расположения структур инфракохлеарного туннеля. В 4 (13%) макропрепаратах достичь верхушки пирамиды височной кости не удалось из-за низкого расположения каротидного канала, в 2 (7%) — из-за высокого расположения луковицы яремной вены, которая полностью перекрывала собой гипотимпанум (рис. 3), в 6 (20%) — из-за высокого расположения луковицы яремной вены и мастоидального отдела фаллопиева канала.
Из 18 (60%) созданных инфракохлеарных туннелей 7 (23%) имели четырехугольную форму, 11 (37%) — треугольную форму. Треугольную форму имели в основном макропрепараты с недостаточно пневматизированной верхушкой пирамиды височной кости. Расстояния между анатомическими структурами инфракохлеарного доступа и каналом лицевого нерва (наружные измерения) приведены в таблице 1.
У макропрепаратов с пневматизированной верхушкой пирамиды височной кости обнаружено обширное инфракохлеарное пространство. Остальные 11 макропрепаратов, которые вошли в исследование, имели диплоэтический тип строения височной кости и небольшой инфракохлеарный туннель.
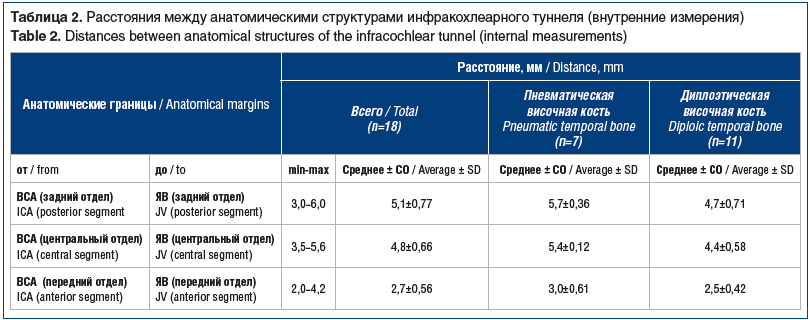
Длина биссектрисы от угла луковицы яремной вены и внутренней сонной артерии до базального завитка улитки достигала 6,3±0,21 мм для пневматического типа строения кадаверной височной кости и 4,9±0,89 мм для диплоэтического типа строения. Глубина инфракохлеарного туннеля от верхушки пирамиды височной кости до базального завитка улитки 18 макропрепаратов варьировалась от 8 до 20,6 мм (15,8±4,25 мм). Расстояния между анатомическими структурами инфракохлеарного туннеля в пневматических и диплоэтических макропрепаратах височной кости приведены в таблице 2.
Наименьшая ширина инфракохлеарного туннеля в нашей диссекции была 3 мм.
Средняя площадь инфракохлеарного туннеля, имеющего треугольную форму, составила 11,7±3,25 мм2, четырехугольную форму — 35,6±2,03 мм2. Для 18 образцов кадаверных височных костей размер площади инфракохлеарного туннеля под улиткой доходил до 21±12 мм2.
Полученные результаты измерений инфракохлеарного туннеля пневматизированной и диплоэтической височной кости не имели статистически значимых различий (p>0,05) в оценке расстояния между внутренней сонной артерией и луковицей яремной вены в его переднем отделе и отношения лицевого нерва к инфракохлеарному туннелю (наружные измерения), за исключением расстояния между нижней стенкой наружного слухового прохода и передней границей окна улитки. По остальным показателям (внутренние измерения инфракохлеарного туннеля, его длина, глубина и расстояние между нижней стенкой наружного слухового прохода до передней границы окна улитки отличались в зависимости от пневматизации верхушки пирамиды височной кости) имелись статистически значимые различия (p<0,05). Статистически значимых различий между задним и центральным отделами инфракохлеарного туннеля отмечено не было (p>0,05).
Обсуждение
При проведении сравнительного анализа с данными других научных исследований по инфракохлеарному доступу [11, 13, 14] обнаружено, что полученные нами результаты (средняя площадь инфракохлеарного туннеля 18 макропрепаратов — 21±12 мм2) были в целом сопоставимы с показателями N.A. Giddings et al. (1991) [11] (средняя площадь инфракохлеарного туннеля — 25,6±16,3 мм2), полученными на 10 кадаверных височных костях без их разграничения по степени пневматизации верхушки пирамиды височной кости с применением градуированного микроскопа. R. Leung et al. (2010) [13], проведя измерения на 102 кадаверных височных костях с применением КТ, без выполнения диссекции, показали, что для пневматизированной височной кости площадь инфракохлеарного туннеля равна 27,8 мм2, а для непневматизированной — 21,5 мм2. Эти данные отличались от наших результатов: для пневматизированной височной кости (четырехугольная форма туннеля) площадь инфракохлеарного туннеля достигала 35,6±2,03 мм2, для диплоэтической височной кости, где чаще всего встречается треугольная форма туннеля, — 12±3,25 мм2. В 2017 г. С. Wick et al. [14] провели трансканальный эндоскопический инфракохлеарный доступ 3 пациентам с целью дренирования холестериновой гранулемы верхушки пирамиды височной кости. Полученные данные по измерению инфракохлеарного хирургического туннеля существенно не отличались от наших измерений и составили 5×6 мм, 3,5×3,5 мм, 6×4 мм. В представленных научных работах отсутствуют морфометрические данные, касающиеся расположения лицевого нерва по отношению к инфракохлеарному туннелю, т. к. в основном проводилось дренирование верхушки пирамиды височной кости, которое не требует обширной диссекции височной кости, в отличие от санации инфракохлеарного пространства.
Учитывая самый минимальный размер инфракохлеарного туннеля, полученный в ходе диссекции кадаверных височных костей (3 мм), следует во время хирургического доступа к верхушке пирамиды височной кости использовать фрезу диаметром 2 мм во избежание травмирования прилегающих сосудов.
Не во всех случаях (40%) удалось выполнить инфракохлеарный доступ к верхушке пирамиды височной кости, что подчеркивает необходимость проведения КТ пациентам с заболеваниями верхушки пирамиды височной кости для визуализации размеров инфракохлеарного тракта, расположения лицевого нерва по отношению к инфракохлеарному туннелю и патологического субстрата к клеткам верхушки пирамиды височной кости. Перечисленные параметры помогут отохирургу в определении оптимального хирургического доступа к верхушке пирамиды височной кости.
Для более широкого доступа к инфракохлеарному туннелю с целью его санации от патологического содержимого мы рекомендуем прибегнуть к уменьшению задней стенки наружного слухового прохода вплоть до уровня фаллопиева канала с обязательным проведением мониторинга лицевого нерва, к частичному или полному удалению костного кольца нижней стенки наружного слухового прохода. Использование мониторинга лицевого нерва обязательно, поскольку в работе над макропрепаратами встречались образцы с вариабельным расположением канала лицевого нерва, что, в свою очередь, может привести к его травмированию зубцами фрезы в попытке достичь верхушки пирамиды височной кости. Более широкая диссекция костных структур, граничащих с гипотимпанумом, позволит улучшить визуализацию структур, окружающих инфракохлеарный туннель, и в дальнейшем предотвратить запечатывание созданной трепанационной полости в случае его открытого ведения.
Полученные результаты измерений на кадаверных височных костях: средние значения ширины инфракохлеарного туннеля (расстояние между внутренней сонной артерией и луковицей яремной вены в пределах заднего отдела инфракохлеарного туннеля) — 5,1±0,77 мм, длины инфракохлеарного туннеля (длина биссектрисы от угла луковицы яремной вены и внутренней сонной артерии до базального завитка улитки) — 5,5±0,97 мм, глубины инфракохлеарного туннеля — 15,8±4,25 мм. Расстояние между мастоидальным отделом фаллопиева канала до передней границы окна улитки — 4,8±0,85 мм — возможно в дальнейшем экстраполировать на КТ-снимки пациентов для определения показаний к проведению инфракохлеарного доступа к верхушке пирамиды височной кости.
Для безопасного проведения хирургического вмешательства и уверенности в полной санации пораженного участка верхушки пирамиды височной кости следует использовать эндоскопическую поддержку и сверхточную навигационную систему.
Выводы
Инфракохлеарный доступ на кадаверных височных костях был выполнен только в 60% случаев, что свидетельствует о высоком риске повреждения структур инфракохлеарного туннеля; 39% исследованных случаев с пневматизированной височной костью имели широкий инфракохлеарный туннель, что подчеркивает зависимость его размера от пневматизации верхушки пирамиды височной кости.
Для определения показаний к проведению инфракохлеарного доступа следует ориентироваться в КТ-снимках пациентов с заболеваниями верхушки пирамиды височной кости на пневматизацию верхушки пирамиды височной кости, размеры инфракохлеарного тракта, расположение лицевого нерва по отношению к инфракохлеарному туннелю и патологического субстрата к клеткам верхушки пирамиды височной кости.
При проведении инфракохлеарного доступа к верхушке пирамиды височной кости следует использовать фрезу диаметром 2 мм во избежание травмирования прилегающих сосудов.
Анатомические предпосылки к проведению инфракохлеарного доступа к верхушке пирамиды височной кости с целью ее санации: ширина инфракохлеарного туннеля — от 5 мм, длина инфракохлеарного туннеля — от 5,5 мм, расстояние между мастоидальным отделом лицевого нерва до передней границы окна улитки — от 4,8 мм. Данные параметры могут быть применены в оценке КТ-снимков пациентов для определения показаний к проведению инфракохлеарного доступа к верхушке пирамиды височной кости.
Сведения об авторах:
Аникин Игорь Анатольевич — д.м.н., профессор, руководитель отдела разработки и внедрения высокотехнологичных методов лечения ФГБУ «СПб НИИ ЛОР» Минздрава России; 190013, Россия, г. Санкт-Петербург, ул. Бронницкая, д. 9; ORCID iD 0000-0003-2977-2656.
Хамгушкеева Наталия Николаевна — к.м.н., научный сотрудник отдела разработки и внедрения высокотехнологичных методов лечения ФГБУ «СПб НИИ ЛОР» Минздрава России; 190013, Россия, г. Санкт-Петербург, ул. Бронницкая, д. 9; ORCID iD 000-0002-4276-651X.
Контактная информация: Хамгушкеева Наталия Николаевна, e-mail: nataliyalor@gmail.com.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах и методах.
Конфликт интересов отсутствует.
Статья поступила 14.07.2021.
Поступила после рецензирования 06.08.2021.
Принята в печать 31.08.2021.
About the authors:
Igor A. Anikin — Dr. Sc. (Med.), Professor, Head of the Department of Development and Implementation of High-Tech Treatment Methods, Saint-Petersburg Research Institute of Ear, Throat, Nose and Speech; 9, Bronnitskaya str.,
St. Petersburg, 190013, Russian Federation; ORCID iD 0000-0003-2977-2656.
Natalia N. Khamgushkeeva — C. Sc. (Med.), Researcher of the Department of Development and Implementation of High-Tech Treatment Methods, Saint-Petersburg Research Institute of Ear, Throat, Nose and Speech; 9, Bronnitskaya str.,
St. Petersburg, 190013, Russian Federation; ORCID iD 000-0002-4276-651X.
Contact information: Natalia N. Khamgushkeeva, e-mail: nataliyalor@gmail.com.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 14.07.2021.
Revised 06.08.2021.
Accepted 31.08.2021.
.
Информация с rmj.ru






