Введение
В настоящее время бессимптомная гиперурикемия (ГУ) считается общепризнанным фактором риска развития и прогрессирования заболеваний опорно-двигательного аппарата, сердечно-сосудистой патологии, метаболических нарушений и хронической болезни почек как в общей популяции, так и при ревматоидном артрите (РА) [1–5]. В то же время данных относительно влияния мочевой кислоты (МК), ее метаболизма и ГУ на рентгенологическое прогрессирование (РП) у пациентов с РА немного. Имеются патогенетические предпосылки к тому, чтобы считать РА и ГУ факторами, взаимно стимулирующими суставное повреждение. Предполагается, что при РА подвижный воспаленный сустав может быть подвержен циклическому ишемическому реперфузионному повреждению. Ксантиноксидоредуктаза (КОР) представляет собой фермент, который способствует такому окислительному реперфузионному повреждению. Описана активность КОР в синовиальной оболочке человека. В ранней работе R.E. Allen et al. [6] были проанализированы биоптаты тканей, полученных от 3 здоровых людей и 5 больных РА. Применен радиоанализ углерода-14, определяющего превращение [14C] ксантина в [14C] МК. Синовиальная оболочка больных РА содержала 0,67–305 мкг/г углерода-14, в то время как нормальная синовиальная оболочка — 1,2–5,0 мкг/г, что косвенно подтверждает повышение активности КОР в воспаленной ткани сустава.
В исследовании [7] были определены концентрации гипоксантина, ксантина и уратов в синовиальной оболочке и плазме крови у 13 пациентов с РА. Было обнаружено, что концентрация гипоксантина в плазме крови пациентов была выше, чем у контрольной группы здоровых людей, а концентрации гипоксантина, ксантина и уратов в синовиальной жидкости были выше, чем соответствующие концентрации в плазме. Были установлены положительные корреляции между соответствующими значениями ксантина и уратов в плазме и синовиальной жидкости. Эти данные косвенно указывают на локальное усиление метаболизма пуринов в воспаленной ткани сустава при РА и повышенную диффузию оксипуринов из полости сустава в плазму. Не было обнаружено никакой связи между измеренными метаболитами и продолжительностью заболевания, рентгенологическими изменениями суставов или клетками синовиальной жидкости. За исключением слабой корреляции между уратом плазмы и сывороточным гаптоглобином, измеренные метаболиты пурина не были связаны с лабораторными показателями системного воспаления [7].
D. Pekhlivanov et al. [8] выявили, что уровни МК и кальция снижались по мере повышения активности РА и были прямо взаимосвязаны с тяжестью деструктивных изменений суставов. Данных об использованной в исследовании методике, по которой определялась тяжесть деструктивных изменений в суставах, нет.
Авторы другого исследования высказывают предположение о непосредственной роли МК в хроническом воспалении при РА за счет увеличения выработки С-реактивного белка (СРБ), цитокинов и супероксида нейтрофилами [9]. Кристаллы моноурата натрия (МУН) могут отрицательно влиять на локальное ремоделирование костей путем чрезмерного образования остеокластов и снижения дифференцировки остеобластов [9].
Все известные нам работы являются морфологическими и патогенетически обосновывают взаимосвязи между обменом МК и воспалением при РА. При этом клинико-рентгенологических исследований, изучающих взаимосвязи между обменом МК и РП у пациентов с РА, в зарубежной и отечественной литературе нам не встретилось. Поэтому с учетом возможной взаимосвязи между прогрессированием РА и ГУ представляется актуальным изучение особенностей структурных изменений суставов пациентов с РА при наличии и отсутствии ГУ. Влияние лечения бессимптомной ГУ (диета, аллопуринол) на РП у пациентов с РА и ГУ изучено мало и представляет научный и практический интерес.
Цель исследования: изучить взаимосвязи между ГУ, активностью РА, РП и возможности их коррекции.
Содержание статьи
Материал и методы
Для ретроспективного анализа из числа 967 пациентов, включенных в Санкт-Петербургский городской регистр ГУ с января 2011 г. по октябрь 2021 г., были отобраны 232 пациента с РА и ГУ, а из числа лиц с РА без ГУ методом случайной выборки отобраны 232 пациента, составившие группу сравнения. Под ГУ понимали зафиксированное ≥1 раза повышение уровня МК в сыворотке крови >360 мкмоль/л.
Критерии включения в исследование: наличие информированного согласия пациента на включение в регистр; диагноз «ревматоидный артрит», верифицированный в соответствии с критериями EULAR/ACR (2010); возраст 18 и более лет на момент включения в исследование. Критерии невключения в исследование: данные пациентов с подагрическим артритом, вторичными ГУ, другими ревматическими заболеваниями (кроме вторичного остеоартрита), острыми или хроническими инфекциями (ВИЧ, гепатиты В и С и др.), обострением хронических заболеваний.
Оценка демографических данных, активности РА и РП. В исследовании представлены сведения о демографических особенностях пациентов (пол, возраст), наличии ГУ, клинических, лабораторных и рентгенологических особенностях РА.
Рентгенологическое исследование выполнялось на аппарате Q-RAD-DR, определение рентгенологических стадий РА проводили по Штейнброкеру (в модификации):
I стадия: околосуставной остеопороз.
II стадия: + сужение суставной щели (ССЩ), могут выявляться единичные эрозии (1–4).
III стадия: + множественные эрозии и подвывихи в суставах.
IV стадия: + костный анкилоз.
Рентгенологическое прогрессирование оценивалось путем подсчета числа эрозий и ССЩ по методу SENS (Simple Erosion Narrowing Score — простая шкала счета эрозий и ССЩ, 1999), основанному на методе Sharp/van der Heijde (1989). В соответствии с этим методом эрозии определяются в 32 суставах кистей (2–5-е проксимальные межфаланговые, 1–5-е пястнофаланговые, суставы 1-й запястно-пястный, 1-й межфаланговый, многоугольная (трапециевидная + кость-трапеция), ладьевидная, полулунная, лучевая и локтевая кости) и в 12 суставах стоп (1–5-е плюснефаланговые, межфаланговый сустав I пальца стопы); ССЩ подсчитываются в 30 суставах кистей (2–5-е проксимальные межфаланговые, 1–5-е пястно-фаланговые, 3–5-е запястно-пястные, ладьевидно-трапециевидный сустав, головчато-ладьевидно-полулунный сустав, лучезапястный сустав) и 12 суставах стоп (1–5-е плюснефаланговые, межфаланговый сустав I пальца стопы). Сустав считается измененным, если в нем обнаруживается любая эрозия и/или любое (даже минимальное) ССЩ. Каждому симптому присваивается 1 балл. Общее количество баллов должно укладываться в диапазон от 0 до 86 [10]. РП считали изменение счета эрозий и/или ССЩ суставов кистей и/или стоп минимум на 1 балл. Рентгенографию суставов кистей и стоп выполняли в динамике 1 раз в год (±3 мес.).
Статистическая обработка данных исследования проводилась при помощи пакета прикладных статистических программ SOFA (Statistica open for all), version 1.5.4. Проверка нормальности распределения проводилась графическим методом. Для описания количественных признаков и их вариабельности при нормальном распределении использовали среднюю арифметическую величину (М) и стандартное отклонение (SD), а при ненормальном распределении — медиану (Ме), минимальное и максимальное значения и межквартильный интервал [Q25; Q75]. Для описания качественных признаков использовали абсолютные значения и рассчитывали частоту явления в процентах. Для сравнения качественных переменных использовали критерий χ2. Для сравнения двух групп по количественным переменным использовали t-тест (парный для зависимых групп и непарный для независимых групп при нормальном распределении данных), критерий Манна — Уитни (для независимых групп) и критерий Вилкоксона (для зависимых групп) при распределении, отличном от нормального. Для сравнения 3 и более групп при нормальном распределении использовался тест ANOVA, при распределении, отличном от нормального, — тест ANOVA по Краскелу — Уоллису. Для определения взаимосвязей между явлениями рассчитывался коэффициент корреляции Пирсона (при нормальном распределении данных) и Спирмена (при распределении, отличном от нормального).
Этические аспекты. Включение данных пациентов в регистр проводилось в обезличенном виде, не позволяющем идентифицировать отдельного пациента как личность, каждому пациенту присваивался индивидуальный номер Исследование было одобрено локальными комитетами по этике ФГБОУ ВО СЗГМУ им. И.И. Мечникова и СПб ГБУЗ «КРБ № 25» (г. Санкт-Петербург).
Результаты исследования
Исходные демографические особенности пациентов и характеристики РА представлены в таблице 1.
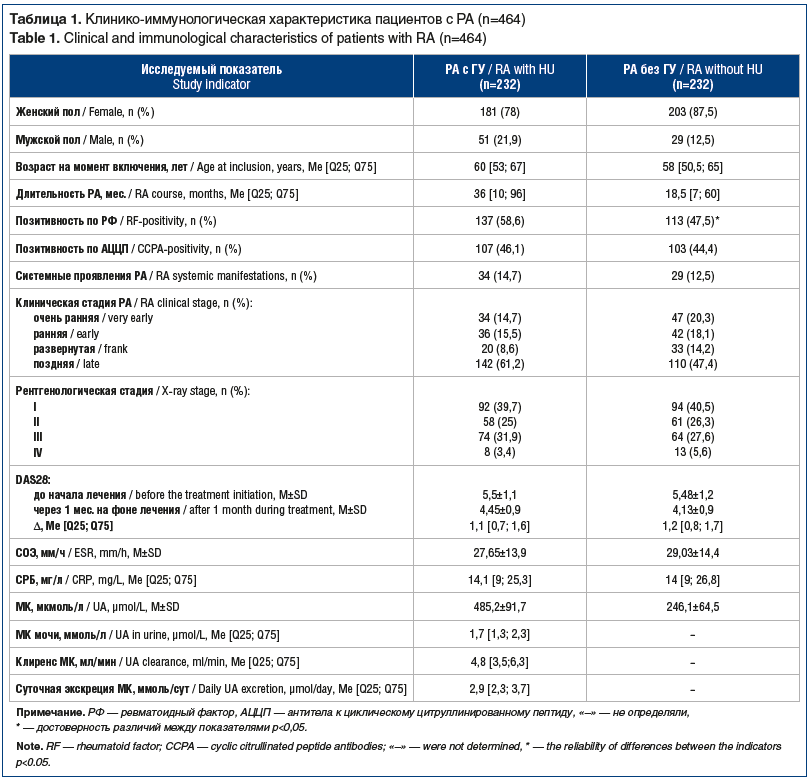
Пациенты обеих групп были не только сопоставимы по возрасту, полу, длительности заболевания, уровню активности, но и получали сопоставимое лечение (табл. 2).
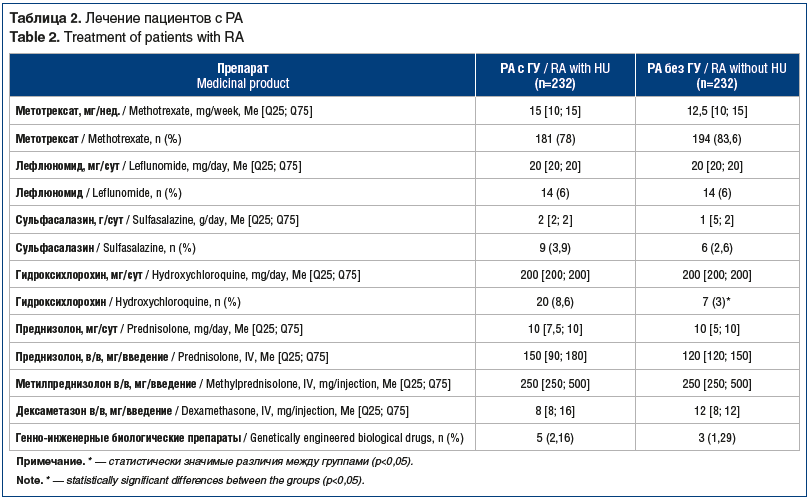
В таблице 3 для пациентов с ГУ приведены данные относительно назначения уратснижающей терапии (УСТ). Показаниями к назначению аллопуринола (например, препарата Милурит®) служили неэффективность предшествующих мероприятий по нормализации уровня МК, очень высокий сердечно-сосудистый риск и согласие пациента (некоторые пациенты отказывались от лечения и оставались на диетотерапии либо корректировали терапию сопутствующих заболеваний).

Сведения представлены по 73 пациентам, так как по остальным получить полноценные данные не удалось из-за отказа пациентов от продолжения наблюдения, утраты связи с ними и т. д. В таблице 4 представлены параметры РП, первично зафиксированные у каждого конкретного больного в ходе наблюдения. Средняя продолжительность наблюдения составила 8,46±4,74 года.
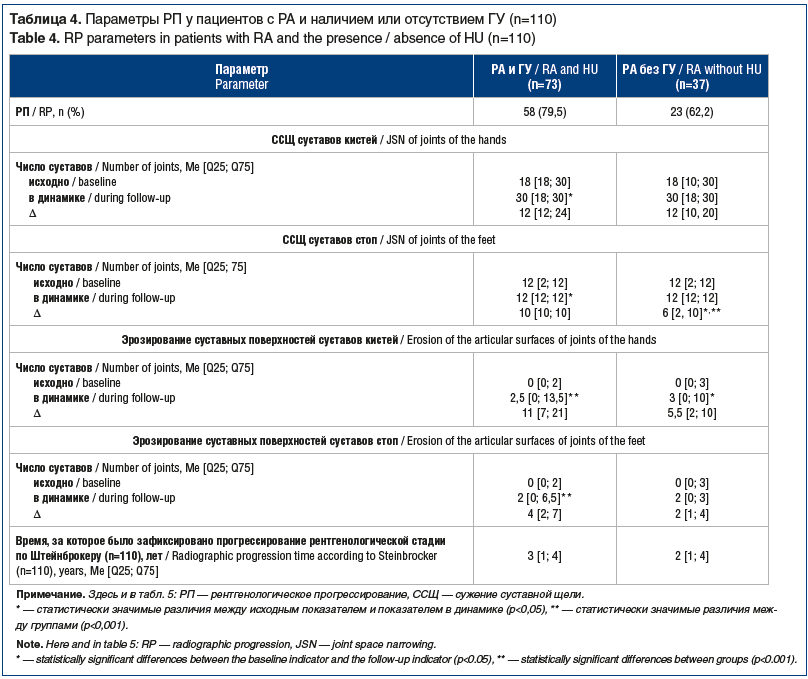
В ходе статистического анализа мы установили некоторые особенности РА (вне зависимости от наличия ГУ), ассоциированные с изменением скорости РП. Так, у больных РА с системными проявлениями РП происходило медленнее (3,5 [1; 9] года, p=0,02).
Изменение числа эрозирования суставов было наибольшим у пациентов с поздней клинической стадией РА (3,5 [1; 12]; p=0,04 для сравнения с другими клиническими стадиями). При этом у пациентов со II рентгенологической стадией РА отмечено самое быстрое РП (1 [1; 6] год; p=0,04). У пациентов с РП были выше уровни СОЭ (28,4 (12,9) мм/ч, p=0,01) и суточная экскреция МК (3,7 [1,3; 6,1] ммоль/сут, p=0,02). У серопозитивных по РФ и АЦЦП пациентов был выше счет эрозий стоп (число суставов 2 [0; 12], p=0,01). При проведении корреляционного анализа были получены взаимосвязи (p<0,05), представленные в таблице 5.
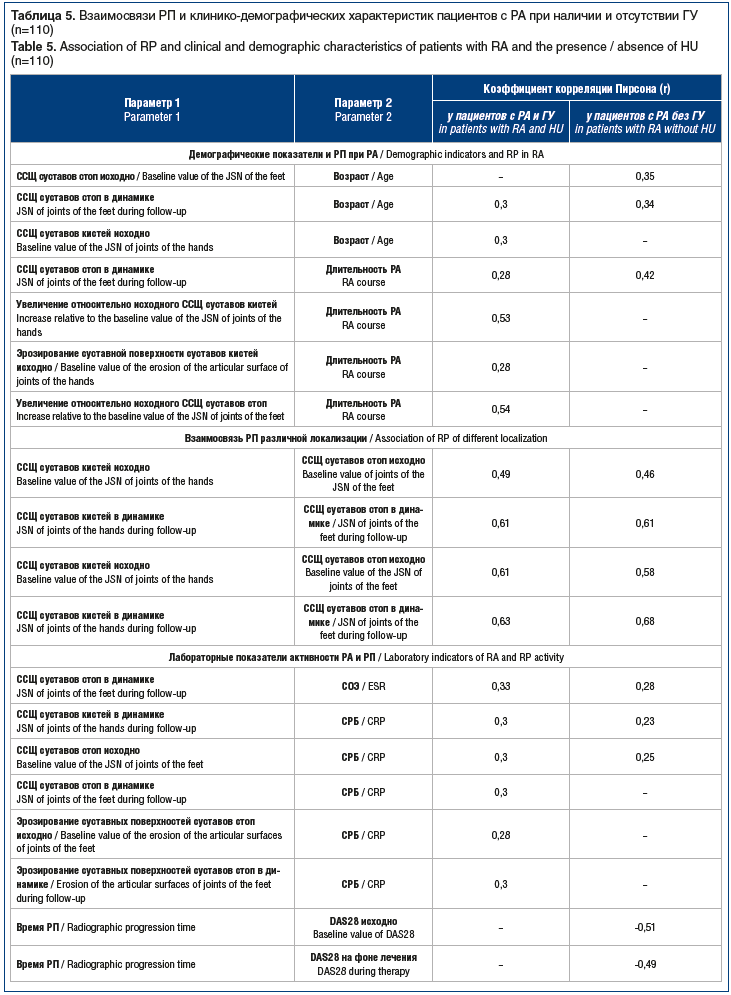
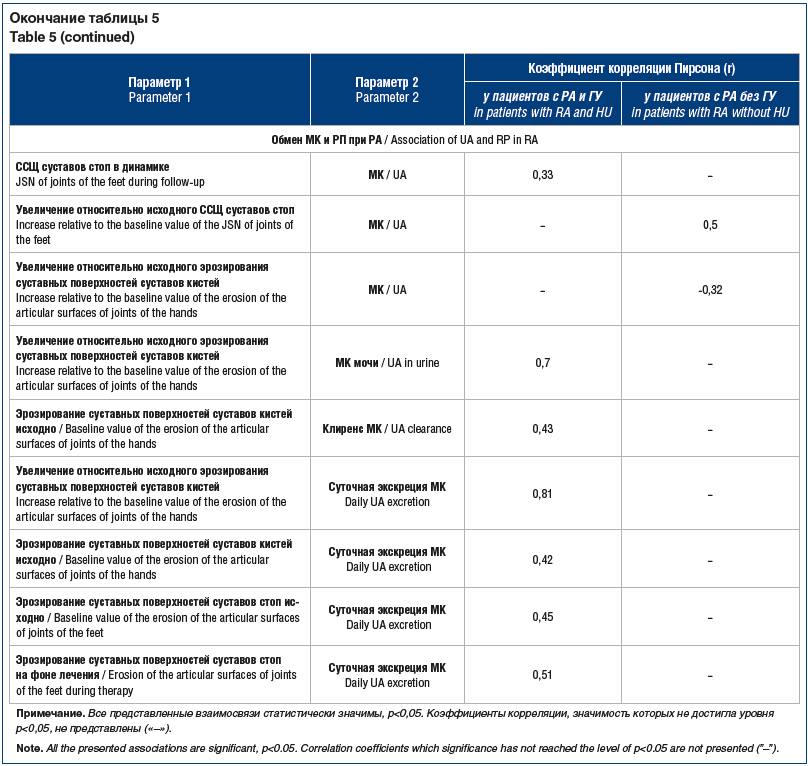
Учитывая представленные в таблице 5 данные, необходимо отметить, что у пациентов с ГУ было выявлено больше взаимосвязей со счетом эрозирования, чем у пациентов без ГУ, также при наличии ГУ не только МК в сыворотке крови положительно коррелирует с показателями РП, но и обмен МК в целом. Несмотря на одинаковую направленность взаимосвязей между обменом МК и РП у пациентов с РА и наличием или отсутствием ГУ, указанные связи имели разную силу — выраженность взаимосвязей между РП и обменом МК у пациентов с ГУ была умеренной и сильной, в то время как РП и показатели обмена МК у лиц без ГУ либо не были взаимосвязаны, либо отличались слабыми взаимосвязями.
Обсуждение
Факторы риска РП у пациентов с РА давно известны: женский пол, высокие титры РФ, позитивность по АЦЦП, раннее появление эрозий в суставах, высокая активность в начале заболевания, полиартикулярное поражение, носительство HLA-Dw4 и HLA-Dw14 (DRB1*04ген), неэффективность базисных противовоспалительных препаратов в течение 6 мес. Чувствительность определения АЦЦП в отношении прогноза прогрессии индекса Шарпа составляет 67%, а специфичность — 56%. Скорость увеличения числа эрозий в различные периоды болезни при РА вариабельна и наиболее высока в первые 5–6 лет. Относительный счет эрозий возрастает с 18,3% в дебюте до 28,9% через 12 мес. и до 44,6% через 24 мес., несмотря на существенное снижение активности заболевания. Новые эрозии появляются у 33% пациентов через 2 года. Схожие данные получены и в исследовании РАДИКАЛ [11, 12]. Результаты проведенного нами исследования в очередной раз подтверждают роль стандартных факторов риска в развитии РП: позитивность по РФ, АЦЦП, активность заболевания, большая скорость РП при начальных стадиях, большая частота РП на поздних стадиях РА.
Изменение уровня МК никогда не рассматривалось как возможный фактор риска РП у пациентов с РА. В литературе имеются данные, на основании которых можно предположить механизмы реализации негативного влияния МК на РП при РА.
1. Непосредственное участие МК в развитии воспаления и деструкции суставов
Мочевая кислота / кристаллы МУН в крови и тканях (в том числе в суставах) стимулируют продукцию провоспалительных цитокинов (либо выступая в качестве молекулы опасности, распознаются рецепторами распознавания образов (в частности, Toll-like рецепторами), на клетках врожденного иммунитета (выступающими в роли антиген-презентирующих клеток с последующей активацией клеток приобретенного иммунитета [13], либо активируя ее через систему внутриклеточной сигнализации [14]), что поддерживает активность заболевания и вызывает деструкцию суставов.
Так, в эксперименте был продемонстрирован дозозависимый эффект повышения продукции фактора некроза опухоли (ФНО) после воздействия на моноциты крови кристаллов МУН, а ФНО, в свою очередь, как известно, является одним из основных провоспалительных цитокинов, играющих важную роль в патогенезе иммуновоспалительных заболеваний, в частности РА [15]. Напротив, кристаллы пирофосфата кальция или гидроксиапатита не стимулировали значительной продукции ФНО.
В другой работе in vitro изучали влияние кристаллов МУН, отдельно или в комбинации с ФНО или интерлейкином (ИЛ) 1β, на активацию фибробластов синовиальной оболочки (ФСО) у пациентов с РА и здоровых лиц [14]. Кристаллы МУН были способны значительно увеличивать высвобождение воспалительного цитокина ИЛ-6, хемокина CXCL8 и матриксной металлопротеиназы-1 из ФСО в обеих группах [14]. Синергический эффект наблюдался после комбинированной обработки кристаллами МУН и ФНО/ИЛ-1β. Высвобождение данных молекул, стимулируемых кристаллами МУН, регулируется внутриклеточной активацией внеклеточных сигнально-регулируемых киназных путей, а не митоген-активируемым протеинкиназным путем p38 [14].
2. Индукция окислительного стресса и эндотелиальной дисфункции
На конечных этапах синтеза МК у человека участвует КОР, которая имеет две формы — ксантиндегидрогеназную (КДГ — окисляет гипоксантин до ксантина) и ксантиноксидазную (КО — окисляет ксантин до МК). КДГ может переходить в КО с образованием активных форм кислорода. И при синтезе МК высвобождаются свободные радикалы (перекись водорода при двухэлектронном восстановлении кислорода или супероксид-анион (O2-) при одноэлектронном восстановлении) [16]. Внеклеточная МК в основном играет роль антиоксиданта (однако при взаимодействии с определенными молекулами, например миелопероксидазой, образуется урат-гидропероксид, проявляющий прооксидантные свойства), тогда как внутриклеточная МК проявляет исключительно прооксидантные свойства [17]. Так, O2- взаимодействует с оксидом азота (NO) с образованием пероксинитрита с прооксидантными свойствами, снижая доступность NO. Либо происходит блокада синтеза NO через воздействие O2- на систему внутриклеточной сигнализации с последующим нарушением вазодилатации и развитием эндотелиальной дисфункции и воспаления [18].
R. Wang et al. [19] показали, что воздействие кристаллами МУН на ФСО, полученные от пациентов с РА, индуцирует экспрессию молекул адгезии сосудистого эндотелия 1 типа, которые отвечают за адгезию лейкоцитов к сосудистой стенке и последующую активацию эндотелия, сменяющуюся затем его дисфункцией.
С учетом имеющихся предпосылок представляются обоснованными выявленные нами закономерности, подтверждающие наличие более выраженного повреждения суставной ткани у пациентов с РА, имеющих ГУ, по сравнению с пациентами РА без ГУ. Более того, для пациентов с ГУ показаны выраженные взаимосвязи между уровнем МК и прогрессированием структурных повреждений суставов кистей стоп, в то время как у пациентов без ГУ подобные взаимосвязи либо не выражены, либо слабы. Интересно, что сила взаимосвязи ГУ с прогрессированием суставных изменений сопоставима с выраженностью аналогичных взаимосвязей между прогрессированием и уровнем воспалительных маркеров (СРБ/СОЭ), что делает жизнеспособной гипотезу о том, что повышение уровня МК, даже при повышенной ее экскреции, является самостоятельным провоспалительным маркером.
Указанные утверждения делают закономерной необходимость включения низкопуриновой диеты и УСТ (например, Милурит®) в обязательный план лечения пациента с РА при условии наличия у него ГУ. Вместе с тем, по данным нашей работы, только 72,41–80% пациентов с ГУ была рекомендована диета, и не более 33% пациентов получали аллопуринол. Интересно, что пациенты без РП получали УСТ вдвое чаще, чем пациенты, продемонстрировавшие подобное прогрессирование. Из тех пациентов, которые демонстрировали РП, целевых уровней МК при приеме аллопуринола достигли только 27%, тогда как из тех, у кого РП не отмечено, целевых уровней достигли 80%. Подобные результаты свидетельствуют о тесных взаимосвязях между РП и обменом МК и о необходимости титрования дозы аллопуринола до целевого уровня для достижения положительного влияния нормализации уровня МК на РП при РА, а также о необходимости повышения приверженности пациентов с ГУ как диетотерапии, так и лекарственной УСТ. Тот факт, что пациенты без РП чаще достигают целевых уровней МК, косвенно может свидетельствовать о менее выраженных нарушениях пуринового обмена у данных пациентов.
К ограничениям настоящего исследования следует отнести его ретроспективный характер, небольшое количество пациентов, по которым представлены некоторые данные.
Заключение
Гиперурикемия у пациентов с РА ассоциирована с РП, что диктует необходимость проведения масштабных исследований для дальнейшего изучения механизмов повреждающего действия нарушений пуринового обмена на суставы и разработки адекватных подходов к своевременному выявлению и коррекции.
Предварительные данные свидетельствуют о том, что достижение целевых уровней МК на фоне диетотерапии и применения аллопуринола ассоциируется с отсутствием РП в подавляющем большинстве случаев, а недостижение целевого уровня МК, напротив, связано с РП при РА.
Сведения об авторах:
Цинзерлинг Александра Юрьевна — врач-ревматолог СПб ГБУЗ «КРБ № 25»; 190068, Россия, г. Санкт-Петербург, ул. Большая Подьяческая, д. 30; ORCID iD 0000-0003-4860-0518.
Мазуров Вадим Иванович — д.м.н., академик РАН, заслуженный деятель науки Российской Федерации, профессор, руководитель центра аутоиммунных заболеваний СПб ГБУЗ «КРБ № 25»; 190068, Россия, г. Санкт-Петербург, ул. Большая Подьяческая, д. 30; главный научный консультант, директор НИИ ревматологии и заведующий кафедрой терапии, ревматологии, экспертизы временной нетрудоспособности и качества медицинской помощи им. Э.Э. Эйхвальда ФГБОУ ВО СЗГМУ им. И.И. Мечникова Минздрава России; 191015, Россия, г. Санкт-Петербург, ул. Кирочная, д. 41; ORCID iD 0000-0002-0797-2051.
Гайдукова Инна Зурабиевна — д.м.н., профессор кафед-ры терапии, ревматологии, экспертизы временной нетрудоспособности и качества медицинской помощи им. Э.Э. Эйхвальда ФГБОУ ВО СЗГМУ им. И.И. Мечникова Минздрава России; 191015, Россия, г. Санкт-Петербург, ул. Кирочная, д. 41; ORCID iD 0000-0003-3500-7256.
Башкинов Роман Андреевич — врач-ревматолог СПб ГБУЗ «КРБ № 25»; 190068, Россия, г. Санкт-Петербург, ул. Большая Подьяческая, д. 30; аспирант кафедры терапии, ревматологии, экспертизы временной нетрудоспособности и качества медицинской помощи им. Э.Э. Эйхвальда ФГБОУ ВО СЗГМУ им. И.И. Мечникова Минздрава России; 191015, Россия, г. Санкт-Петербург, ул. Кирочная, д. 41; ORCID iD 0000-0001-9344-1304.
Петрова Марианна Семеновна — к.м.н., заместитель главного врача, руководитель Городского клинического центра подагры СПб ГБУЗ «КРБ № 25»; 190068, Россия, г. Санкт-Петербург, ул. Большая Подьяческая, д. 30; доцент кафед-ры терапии, ревматологии, экспертизы временной нетрудоспособности и качества медицинской помощи им. Э.Э. Эйхвальда ФГБОУ ВО СЗГМУ им. И.И. Мечникова Минздрава России; 191015, Россия, г. Санкт-Петербург, ул. Кирочная, д. 41; ORCID iD 0000-0001-5261-6614.
Инамова Оксана Владимировна — к.м.н., главный врач СПб ГБУЗ «КРБ № 25»; 190068, Россия, г. Санкт-Петербург, ул. Большая Подьяческая, д. 30; ассистент кафедры терапии, ревматологии, экспертизы временной нетрудоспособности и качества медицинской помощи им. Э.Э. Эйхвальда ФГБОУ ВО СЗГМУ им. И.И. Мечникова Минздрава России; 191015, Россия, г. Санкт-Петербург, ул. Кирочная, д. 41; ORCID iD 0000-0001-9126-3639.
Гончар Николай Тимофеевич — к.м.н., доцент кафедры общественного здоровья, экономики и управления здравоохранением ФГБОУ ВО СЗГМУ им. И.И. Мечникова Минздрава России; 191015, Россия, г. Санкт-Петербург, ул. Кирочная, д. 41.
Контактная информация: Гайдукова Инна Зурабиевна, e-mail: ubp1976@list.ru.
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 29.07.2022.
Поступила после рецензирования 23.08.2022.
Принята в печать 15.09.2022.
About the authors:
Alexandra Yu. Tsinserling — rheumatologist, Clinical Rheumatological Hospital No. 25; 30, Bolshaya Podyacheskaya str., St. Petersburg, 190068, Russian Federation; ORCID iD 0000-0003-4860-0518.
Vadim I. Mazurov — Dr. Sc. (Med.), Academician of the Russian Academy of Sciences, Honored Scientist of the Russian Federation, Head of the Center of Autoimmune Diseases, Clinical Rheumatological Hospital No. 25; 30, Bolshaya Podyacheskaya str., St. Petersburg, 190068, Russian Federation; Chief Scientific Consultant, Director of the Research Institute of Rheumatology, Head of the Department of Therapy, Rheumatology, Temporary Disability Examination and Quality of Medical Care named after E.E. Eichwald, I.I. Mechnikov North-Western State Medical University; 41, Kirochnaya str., St. Petersburg, 191015, Russian Federation; ORCID iD 0000-0002-0797-2051.
Inna Z. Gaydukova — Dr. Sc. (Med.), Professor of the Department of Therapy, Rheumatology, Temporary Disability Examination and Quality of Medical Care named after E.E. Eichwald, I.I. Mechnikov North-Western State Medical University; 41, Kirochnaya str., St. Petersburg, 191015, Russian Federation; Clinical Rheumatological Hospital No. 25; 30, Bolshaya Podyacheskayа str., St. Petersburg, 190068, Russian Federation; ORCID iD 0000-0003-3500-7256.
Roman A. Bashkinov — rheumatologist, Clinical Rheumatological Hospital No. 25; 30, Bolshaya Podyacheskaya str., St. Petersburg, 190068, Russian Federation; postgraduate student of the Department of Therapy, Rheumatology, Examination of Temporary Disability and Quality of Medical Care named after E.E. Eichwald, I.I. Mechnikov North-Western State Medical University; 41, Kirochnaya str., St. Petersburg, 191015, Russian Federation; ORCID iD 0000-0001-9344-1304.
Marianna S. Petrova — C. Sc. (Med.), Chief Medical Officer, Head of the City Clinical Center for Gout, Clinical Rheumatological Hospital No. 25; 30, Bolshaya Podyacheskaya str., St. Petersburg, 190068, Russian Federation; Associate Professor of the Department of Therapy, Rheumatology, Examination of Temporary Disability and Quality of Medical Care named after E.E. Eichwald, I.I. Mechnikov North-Western State Medical University; 41, Kirochnaya str., St. Petersburg, 191015, Russian Federation; ORCID iD 0000-0001-5261-6614.
Oksana V. Inamova — C. Sc. (Med.), Chief Officer of Clinical Rheumatological Hospital No. 25; 30, Bolshaya Podyacheskayа str., St. Petersburg, 190068, Russian Federation; Head of the Research Institute of Rheumatology, Assistant Professor of the Department of Therapy, Rheumatology, Temporary Disability Examination and Quality of Medical Care named after E.E. Eichwald, I.I. Mechnikov North-Western State Medical University; 41, Kirochnaya str., St. Petersburg, 191015, Russian Federation; ORCID iD 0000-0001-9126-3639.
Nikolay T. Gonchar — C. Sc. (Med.), Associate Professor of the Department of Public Health, Economics and Healthcare Management, I.I. Mechnikov North-Western State Medical University; 41, Kirochnaya str., St. Petersburg, 191015, Russian Federation.
Contact information: Inna Z. Gaydukova, e-mail: ubp1976@list.ru.
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 29.07.2022.
Revised 23.08.2022.
Accepted 15.09.2022.
Информация с rmj.ru