Алгоритмы комплексной терапии часто болеющих детей
Л. И. Васечкина*, кандидат медицинских наук
Е. К. Азарова**, кандидат медицинских наук, доктор остеопатии Европы
А. В. Акинфиев**, кандидат медицинских наук
* ГБУЗ МО МОНИКИ им. М. Ф. Владимирского, Москва
** Международная академия остеопатии, Москва
Решением проблемы часто болеющих детей занимается множество специалистов.
Добросовестному педиатру важно понять истоки частых простудных заболеваний,
выявить и укрепить слабое звено, влияющее на иммунную защиту. Необходимо
помнить, что нередко респираторные инфекции сами по себе являются
физиологическим иммуностимулятором регулирующих систем растущего организма. В
наше время все возрастающей мощности лекарственных средств важно бережное
отношение к особенностям ребенка и поиск максимально адекватных действий.
К часто болеющим детям относят детей в соответствии с инфекционным индексом
(ИИ), определяемым как соотношение суммы всех случаев острых респираторных
заболеваний (ОРЗ) в течение года к возрасту ребенка. У часто болеющих детей он
составляет от 1,1 до 3,5, а у редко болеющих колеблется от 0,2 до 0,3. Если
наблюдение за ребенком осуществляется меньше года, то рассчитывают индекс
резистентности (I). Это отношение числа перенесенных ребенком острых
респираторных заболеваний к числу месяцев наблюдения. В соответствии с этим
принадлежность ребенка к группе часто болеющих можно установить, если его I
составляет 0,33 и более [1, 2].
В настоящее время выделяют 5 групп часто болеющих детей, достоверно
различающихся по своим параметрам [1]:
1-я группа. В нее входят дети с аллергическим
синдромом и семейной отягощенностью по аллергиям и заболеваниям органов
пищеварения.
У детей первой группы на протяжении первого года жизни определяют
паратрофический статус. Чаще их можно отнести к экссудативно-катаральному типу
конституции. Повторные заболевания у них обычно связаны с переводом на
искусственное вскармливание, неадекватной схемой введения прикормов, а также
началом посещения детских дошкольных учреждений.
2-я группа. В эту группу относят детей с
перинатальной неврологической патологией. Дисбаланс центральных регуляторных
механизмов создает функциональные нарушения различных систем и формирует
разнообразные органотипические диатезы, на фоне которых развиваются как вирусные
и бактериальные инфекции, так и глистно-протозойные инвазии. Как правило, эти
дети болеют с рождения и не посещают детские дошкольные учреждения. У матерей
этих детей часто наблюдаются обострения хронических заболеваний, ОРЗ,
воспалительные заболевания гениталий, стрессы и депрессивный синдром.
Беременность сопровождается угрозой невынашивания, определяется большое
количество травмирующих родовых факторов (кесарево сечение, применение
эпидуральной анестезии без показаний, дискоординация родовой деятельности и
пр.).
3-я группа. Ее составляют дети с первичными
вегетативными нарушениями, проявляющимися в раннем возрасте как
вегетовисцеральный синдром. Все матери детей этой группы страдают вегетативными
дистониями. ОРЗ проявляется периодами длительного субфебрилитета или длительного
кашля. Часто встречаются заболевания органов пищеварения.
4-я группа. В нее преимущественно входят дети с
лимфатико-гипопластическим типом конституции. Во время заболевания проявляется
яркая и разнообразная клиническая картина, характерна гипертермия, сменяющаяся
субфебрилитетом. Аллергозы у этих детей часто проявляются дермато-респираторным
синдромом. Характерна отягощенность анамнеза по подобной патологии по отцовской
линии. Во время беременности у матерей этих детей часто регистрируются маточные
кровотечения во втором триместре, роды стремительные. Дети болеют с рождения,
частота повторных ОРЗ нарастает при встрече с антигенной нагрузкой. Доказано,
что увеличение лимфоузлов и вилочковой железы — это проявление компенсаторных
реакций минорных аномалий развития иммунитета. Дети-«лимфатики» нуждаются в
тщательном диспансерном наблюдении и индивидуальной схеме лечения и вакцинации.
Максимальная выразительность проявлений этого типа конституции приходится, как
правило, на дошкольный возраст, в будущем они обычно исчезают.
5-я группа включает детей с преимущественно
обменно-конституциональными нарушениями. Тип конституции можно отнести больше к
нервно-артритическому. Выражен синдром обменных нарушений, который проявляется в
преходящих, часто ночных суставных болях, периодически возникающих расстройствах
мочеиспускания (не связанных с переохлаждением или инфекцией), избыточным
выведением солей с мочой. Необходимо отметить возможность появления
периодической ацетонемической рвоты. Чаще она развивается у детей в возрасте
2–10 лет и полностью прекращается к периоду полового созревания. Причинами
развития приступа могут быть погрешность в диете, стрессовая ситуация,
физическая перегрузка. ОРЗ носят затяжной характер, во всех семьях у родителей
выявляются обменные нарушения и патология мочевой системы. Беременность у
матерей сопровождается гестозом, обострением пиелонефрита. Роды, как правило,
патологические.
Учитывая необходимость неагрессивной и многонаправленной коррекции иммунного
статуса у часто болеющих детей, в первую очередь наше внимание привлекает факт,
что самый крупный иммунный орган человека — это кишечник. В слизистой оболочке
пищеварительного тракта сосредоточено около 80% всех иммунокомпетентных клеток
организма [3, 4].
Иммунная система желудочно-кишечного тракта (ЖКТ) представлена
периферическими органами: лимфатическими фолликулами, миндалинами и пейеровыми
бляшками. Большое количество лимфоцитов находится также в собственной пластинке
слизистой и среди клеток эпителия тонкой и толстой кишки. Лимфоциты обладают
уникальным свойством: способностью различать чужеродные антигены.
Т-лимфоциты участвуют в реакциях клеточного иммунитета: аллергических
реакциях замедленного типа, реакции отторжения трансплантата, обеспечивают
противоопухолевый иммунитет. Клеточный иммунитет является основным в иммунной
реакции против микобактерий туберкулеза, грибов, простейших и вирусов.
В-лимфоциты способны распознавать белковые, полисахаридные и липопротеидные
антигены в растворе и связывать их. В-лимфоциты получают сигнал от макрофагов и
моноцитов, активизируются, размножаются и дают начало плазматическим клеткам,
которые производят специфические для данного антигена антитела классов А, G, M,
E и D [3, 5, 6]. Они обеспечивают противоинфекционную защиту, формируют
иммунологическую память и участвуют в аутоиммунных реакциях.
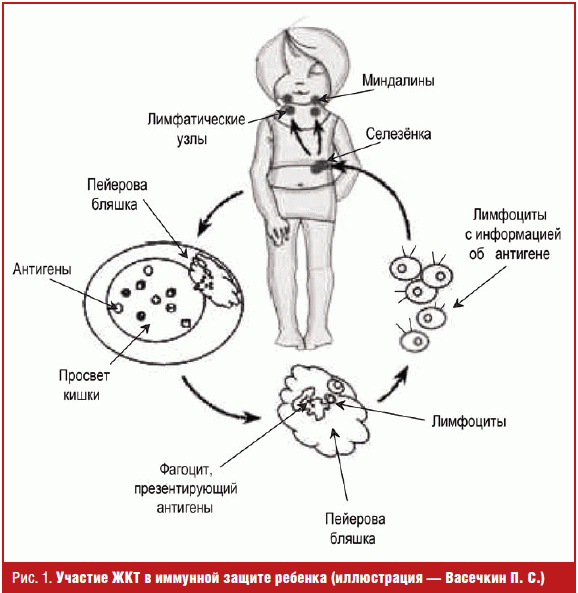
Иммунные клетки постоянно циркулируют в крови, они регистрируют чужеродные
антигены и обмениваются информацией. Доказано, что способность к миграции
иммунных клеток, связанных с ЖКТ, во много раз выше, чем у иммунных клеток
других систем [3]. Так, получив в пейеровых бляшках информацию от фагоцитов о
чужеродных антигенах, лимфоциты вначале мигрируют в мезентериальные
лимфатические узлы, затем из них попадают с кровью в селезенку, а оттуда
расселяются во все органы, имеющие слизистые оболочки, в том числе органы
дыхания, слюнные и слезные железы, мочевыводящие органы (рис. 1).
Естественная защитная система ЖКТ представлена, кроме иммунной системы
кишечника, его слизистого барьера и эпителия, также кишечной микрофлорой,
которая обусловливает ее мощную поддержку. Около 20% питательных веществ,
поступающих в кишечник, и 10% энергии, вырабатываемой организмом человека,
расходуется на питание кишечной микрофлоры [7, 8].
Нормальная микрофлора препятствует заселению кишечника патогенными микробами
и защищает хозяина от потенциально вредных факторов, попадающих в кишечник либо
возникающих в процессе жизнедеятельности [9].
Основные направления деятельности индигенной микрофлоры в обеспечении
нормального иммунного ответа [3, 9, 10]:
- изменение иммуногенности чужеродных белков путем протеолиза;
- снижение секреции медиаторов воспаления в кишечнике;
- снижение интестинальной проницаемости;
- направление антигена к пейеровым бляшкам.
Нормофлора активирует не только местный иммунитет кишечника, но и иммунную
систему всего организма, что подтверждено в опытах на безмикробных животных. На
слизистой оболочке кишечника, площадь которого составляет около 400 м2,
обитает около 100 миллиардов различных видов микроорганизмов [7].
До последнего времени единственным способом идентификации микрофлоры было
микробиологическое исследование. Его дороговизне, длительности и трудоемкости, а
также полной зависимости от условий сбора материала противопоставлен новый метод
исследования, основанный на использовании полимеразной цепной реакции (ПЦР)
[11].
Использование этого метода позволило установить, что в кишечнике живет около
тысячи видов микроорганизмов, 99% из них — это анаэробы, состав которых
существенно отличается от того, который ранее представлялся по данным посева.
Профессор Л. И. Кафарская [10–12] выделяет следующие особенности микрофлоры
толстой кишки у здоровых детей раннего возраста:
- эшерихии выявляются у 78% детей на 1-м месяце жизни и у 100% детей в
возрасте старше 6 месяцев; - клебсиеллы в повышенной концентрации (6,9–8,3 log КОЕ/г) обнаруживаются у
80–100% детей в возрасте 7–12 месяцев. К 2 годам их количество уменьшается; - цитробактеры, ацинетобактеры определяются у 30% детей;
- стафилококки коагулазонегативные — у 100%, коагулазопозитивные (Staphylococcus
aureus) — в 30–60% случаев; - энтерококки стабильно выявляются у 100% детей в концентрации 7,5 ± 0,8 log
КОЕ/г; - грибы рода Candida обнаруживаются у 40–50% детей раннего
возраста.
Таким образом, новые методы исследования позволяют продвинуться еще дальше в
понимании процессов, происходящих в организме ребенка, и более адекватно
подбирать корректирующую терапию. Недалеко то время, когда при формировании
типов конституции обязательно будет учитываться так называемый энтеротип —
присущий именно этому ребенку индивидуальный биотоп кишечника.
Разделы иммунотропной терапии часто болеющих детей в настоящее время довольно
многочисленны и их применение должно быть четко обусловлено состоянием ребенка и
пониманием страдающего звена иммунной защиты. Для этого необходимо лабораторное
обследование: клинический анализ крови, копрограмма, при необходимости —
биохимический анализ крови, ультразвуковое исследование (УЗИ) органов брюшной
полости. При подозрении на первичный иммунодефицит необходима консультация
иммунолога и иммунограмма определенного уровня.
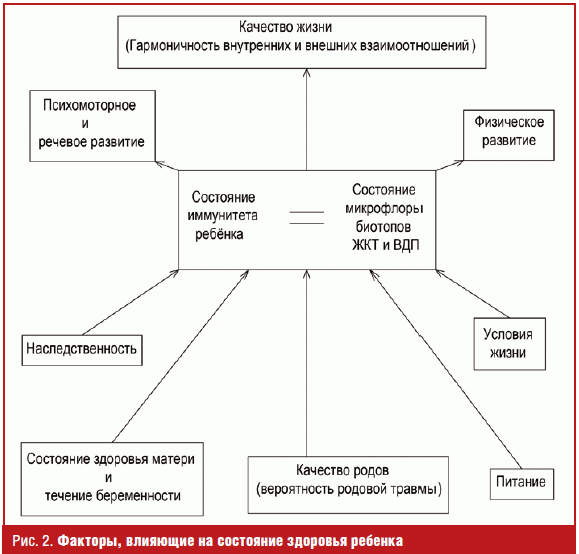
В общей практике достаточно провести анализ факторов, влияющих на иммунную
защиту, и с помощью родителей постараться их скорректировать (рис. 2).
Универсальными являются рекомендации по организации быта ребенка. Родителям
следует знать, что температура помещения, где спит и бодрствует ребенок, не
должна превышать 24 °С, влажность воздуха составлять не ниже 40%, а пребывание
на свежем воздухе занимать не менее 2 часов в день при отсутствии острых
проявлений ОРЗ. Рекомендуется изолировать емкости с бытовой химией, избегать
использования резко пахнущих спреев и длительного нахождения ребенка в
свежеотремонтированных помещениях, а также решительно пресекать любой контакт с
табачным дымом.
Части детей показана гипоаллергенная диета, которая предполагает исключение
из рациона ребенка возможных аллергенов: цитрусовых, шоколада, орехов,
морепродуктов. Ограничивается употребление соков из малины, клубники, земляники,
персиков, абрикосов, слив, томатов и моркови. Важно учитывать наличие в
продуктах салицилатов, красителей и консервантов: исключение продуктов с
консервантами Е220–227, Е249–252, Е210–219, сульфитами, нитритами, бензойной
кислотой, антиоксидантами Е321, красителями Е102, Е122, Е123, Е124, Е127, Е151,
глутаматами В550–553.
С учетом индивидуальной непереносимости, пища должна содержать достаточное
количество белка (отварное мясо, творог, сыр), свежих фруктов, ягод и овощей,
необходимо добавлять растительное и сливочное масло. Прием пищи дробный, малыми
порциями, не менее 5 раз в сутки.
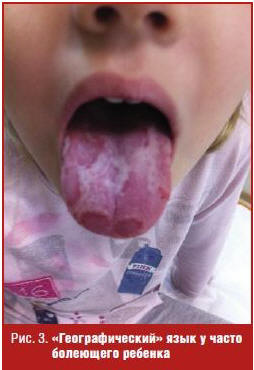
При наличии у ребенка эпизодов «географического» языка рекомендуется ведение
пищевого дневника. Эпизод десквамации эпителия возникает в течение суток после
погрешности в диете, и аллерген легко вычисляется (рис. 3).
Обязательно рекомендуется достаточный питьевой режим, потому что
недостаточная регидратация тоже может стать основой нарушений иммунитета и
развития частых простудных заболеваний у ребенка.
Части детей показано применение энтеросорбентов. С учетом требований,
предъявляемых к этой группе лекарственных средств (нетравматичность,
нетоксичность, избирательность сорбционной активности), можно рекомендовать
Энтеросгель, Фильтрум, Рекицен-РД, Лактофильтрум.
Практическое использование микробных культур-антагонистов для борьбы с
болезнетворными бактериями было предложено И. И. Мечниковым еще в 1903 году. В
настоящее время для оптимизации иммунного ответа ребенка предложено использовать
пробиотики — лиофилизированные живые или убитые штаммы бактерий — представителей
нормофлоры. Применяют как сухие пробиотики, содержащие однотипные бактерии, так
и жидкие препараты или комбинированные формы. Кроме широко известных сухих
пробиотиков, содержащих однотипные бактерии (Бифидумбактерин, Лактобактерин),
широко применяются комбинированные препараты (Примадофилус, содержащий бифидо- и
лактобактерии, Бифиформ (B. longum и энтерококки), Биовестин,
содержащий 9 штаммов различных пробиотиков: Streptococcus thermophilus,
Bifidobacterium lactis NIZO 3680, Bifidobacterium longum, Bifidobacterium lactis
NIZO 3882, Lactobacillus salivarius, Lactobacillus acidophilus, Lactococcus
lactis, Lactobacillus plantarum, Lactobacillus paracasei), жидкие
пробиотики (Нормофлорины (содержат лактобактерии и бифидобактерии в
физиологически активном состоянии, продукты жизнедеятельности бифидо- и
лактобактерий и бифидо- и лактогенные факторы)).

Одним из современных достижений является также применение неперевариваемых
ингредиентов пищи, которые способствуют улучшению здоровья за счет избирательной
стимуляции роста и метаболической активности одной или нескольких групп
бактерий, обитающих в толстом кишечнике — пребиотики (Эубикор, Дюфалак, Нормазе).
Такими свойствами обладают также инулин, галакто-олигосахариды (пектины,
декстрин), пищевые волокна, растительный и микробный экстракты (дрожжевой,
морковный, кукурузный, тыквенный и др.), аминокислоты (валин, аргинин,
глутаминовая кислота), антиоксиданты (витамины А, С, Е, каротиноиды, соли
селена), экстракты различных водорослей) [3, 7].
20 декабря 2012 года в Министерстве здравоохранения Российской Федерации был
подписан приказ № 1183 н «Об утверждении номенклатуры должностей медицинских
работников и фармацевтических работников», вступивший в силу с 18 марта 2013 г.
Этим приказом была утверждена новая должность — «врач-остеопат». Гармоничностью
подхода и обязательным учетом тонких анатомических взаимоотношений остеопатия
частично перекликается с традиционными методами лечения, но, вместе с тем, она
представляет собой современную, научно обоснованную и быстро развивающуюся
медицинскую специальность с огромной перспективой.
Применение остеопатических приемов в лечении часто болеющих детей обусловлено
их неинвазивностью, отсутствием отрицательных последствий, возможностью
комплексного лечения (рис. 4).
Особенно высока эффективность остеопатических манипуляций, если в анамнезе
часто болеющего ребенка отмечаются осложнения родов, ушибы головы и лица,
падения, нарушения осанки, затруднения при ходьбе, асимметрия головы и лица,
неудовлетворительный прикус. Кроме коррекции нарушений костяно-мышечной системы,
в лечении часто болеющих детей возможно применение висцеральных манипуляций на
гортанно-глоточном комплексе, диафрагме, печени, тонком и толстом кишечнике,
безусловно оказывающее влияние на оптимизацию иммунного ответа ребенка.
В индивидуальном порядке для коррекции иммунной защиты ребенка используются
препараты, восстанавливающие гуморальный иммунитет (иммуноглобулины местного
применения, например, Кипферон, модуляторы гуморального иммунитета — Миелопид,
Ликопид, Полиоксидоний, низкоиммунные вакцины бактериального и рибосомального
происхождения (ИРС-19, Рибомунил). Кипферон представляет собой композицию из
комплексного иммуноглобулинового препарата и рекомбинантного интерферона-α2.
Воздействие компонентов препарата обуславливает возникновение мощного
иммуномодулирующего эффекта со стимуляцией местного и общего иммунитета,
эффективно устраняет очаги воспаления и восстанавливает нормальную микрофлору.
Для коррекции иммунной защиты у часто болеющих детей применяются также
фитопрепараты. Чаще всего используются настойки элеутерококка, заманихи,
лимонника. Иммуномодулирующим действием обладает также корень солодки, трава
эхинацеи пурпурной и мелиссы лекарственной, кора сирени обыкновенной [3].
Учитывая вышеизложенное, в коррекции иммунной защиты часто болеющих детей
первой группы особое внимание следует уделить формированию рациональных пищевых
привычек и оптимизации быта. У пациентов в возрасте до одного года желательно
введение прикормов в соответствии с биологическим возрастом (определяемым массой
и степенью развития психомоторных навыков), а не с паспортным (соответствующим
определенному месяцу жизни). Это обусловлено тем, что для популяции современных
детей характерно несовпадение биологического и паспортного возраста. В ряде
случаев целесообразно применение энтеросорбентов, при обострении аллергического
синдрома — антигистаминные препараты и местное лечение дерматитов с обязательным
использованием как увлажняющих средств (Липикар, Эмолиум, Ирикар), так и
регенерантов (Деситин, F-99), а при вторичном инфицировании и комбинированных
препаратов (Тридерм). Показана поддержка микрофлоры современными биопрепаратами
(Биовестин, Эубикор, Нормофлорины).
Для детей второй группы в первую очередь необходима грамотная остеопатическая
коррекция, поддержка микрофлоры и использование фитопрепаратов. По показаниям
используются препараты, восстанавливающие гуморальный иммунитет, и низкоиммунные
вакцины. Широко применяются препараты, содержащие такие микроэлементы, как
магний, селен, железо, а также витаминотерапия преимущественно жирорастворимыми
витаминами и витаминами группы В.
Для детей третьей группы в первую очередь показана поддержка нормальной
деятельности пищеварительного тракта. По показаниям применяются как поддержка
микрофлоры современными биопрепаратами (Биовестин, Эубикор, Нормофлорины), так и
использование длительных курсов метаболитного пребиотика Хилак-форте,
стимулирующего ферментативную активность. Этим детям показана превентивная
дегельминтизация в осеннее время, а при симптомах нарушенного кишечного
всасывания — применение ферментных препаратов и пищевых добавок (Креон,
Энтеросан) или применение энтерального питания (Педиашур, Нутрини, Изосурс
Стандарт). Нормализация состояния органов пищеварения мягко и адекватно
скорректирует дефекты иммунной защиты, не нарушая индивидуальных темпов ее
развития.
Для детей четвертой группы также показана консультация остеопата и проведение
коррекции перинатальных травм. Не теряет своей актуальности поддержка микрофлоры
после перенесенных инфекционных эксцессов и правильное формирование полезных
пищевых привычек и окружающего ребенка быта, но особенностью мягкой
иммунокоррекции детей этой группы является применение метаболитной терапии (Элькар,
Карнитин, Глицин, магнийсодержащие препараты, коэнзим Q10) и сезонная
стимуляция фитопрепаратами (элеутерококк, лимонник, корень солодки).
Детям пятой группы также целесообразно применение курсов энтеросорбции,
остеопатической коррекции и применение метаболической терапии. Учитывая
возможность ацетонемического состояния, для этих пациентов недопустимы
длительные промежутки между приемами пищи, а во время ОРЗ питание должно
преимущественно состоять из легкоусвояемых сладких каш, фруктовых пюре,
творожков и киселей. В целом диета предполагает умеренное использование специй
(имбирь, кориандр, укроп, льняное семя) для стимуляции дозревания ферментной
системы.
Таким образом, адекватное применение различных способов укрепления слабых
звеньев жизнедеятельности ребенка с учетом типа его конституции превращается в
руках опытного и добросовестного педиатра в грамотную и адекватную систему
иммунокоррекции, исключающую необоснованные финансовые затраты, полипрагмазию и
гармонично вписывающуюся в ритм индивидуального развития ребенка.
Литература
-
Романцов М. Г., Ершов Ф. И. Часто болеющие дети: современная
фармакотерапия. М.: ГЭОТАР-Медиа, 2006. 192 с.: ил. -
Александрова В. А. Основы иммунной системы желудочно-кишечного
тракта. Учебно-методическое пособие. СПб: МАПО, 2006, 44 с. -
Вельтищев Ю. Е., Длин В. В. Развитие иммунной системы у детей.
М., 2005, 78 с. -
Корниенко Е. А. Актуальные вопросы коррекции кишечной микрофлоры
у детей. Учебно-методическое пособие. М.: ГОУ ВУНМЦ МЗиСР РФ, 2006. 47 с. -
Стефани Д. В., Вельтищев Ю. Е. Клиническая иммунология и
иммунопатология детского возраста. Рук-во для врачей. М.: Медицина, 1996. 384
с. -
Gebbers J. O., Laissue J. O. Der Darm als Immunorgan // Swiss Med.
1992. Vol. 3. S. 38–49. -
Копанев Ю. А., Соколов А. Л. Дисбактериоз у детей. М.: ОАО
Издательство «Медицина», 2008. 128 с. -
Gorbach S. L. Probiotics and gastrointestinal health // Am. J.
Gastroenterol, 2000, v. 1, s. 2–4. -
Ouwehand A., Isolauri E., Salminen S. The role of intestinal
mikroflora for development of the immune system in early childhood // Eur. J.
Nutr. 2002, v. 41, s. 1, p. 132–137. -
Мухина Ю. Г., Нетребенко О. К., Дегтярева М. В., Дубровская М. И.,
Ефимов Б. А., Чубарова А. И., Шумилов П. В., Калинцева В. А., Кургашева Е. К.,
Дьяконова Г. В., Кафарская Л. И. Возрастные особенности микрофлоры
кишечника ребенка и обоснование диетической коррекции (Пособие для врачей).
Курс гастроэнтерологии и диетологии ФУВ кафедры детских болезней № 2 ГОУ ВПО
РГМУ Росздрава. М., 2005, с. 50. -
Кафарская Л. И., Постникова Е. А., Шкопоров А. Н., Wang Likui, Алешкин
В. А., Афанасьев С. С., Ефимов Б. А. Качественный и количественный состав
микрофлоры кишечника у детей раннего возраста как индикатор состояния факторов
естественной резистентности и адаптивного иммунитета // Materia medica. 2006,
5–19. -
Хромова С., Ефимов Б. А., Тарабрина Н. П., Шкопоров А. Н., Кафарская
Л. И. Иммунорегуляция в системе микрофлора–интестинальный тракт //
Аллергология и иммунология. 2004, т. 5, № 2, с. 265–271.
Статья опубликована в журнале
Лечащий Врач
материал MedLinks.ru