Введение
Аплазия кожи (Aplasia cutis, АК) представляет собой редкую врожденную аномалию развития, проявляющуюся язвенными или эрозивными дефектами кожных покровов. Считают, что в развитии заболевания принимает участие целый комплекс различных факторов, включая тяжелые генетические нарушения, сопровождающиеся патологией других органов и систем. Кроме того, способствовать развитию АК могут различные экзогенные воздействия во время беременности, как механические (внутриутробная травма), так и токсические (различные вещества, в том числе лекарства и никотин).
С редкостью АК связаны трудности в установлении диагноза, выборе тактики лечения и дальнейшем наблюдении пациента. В немногих опубликованных статьях отечественных и зарубежных авторов [1–4] описаны единичные наблюдения, а обзоры литературы чаще всего не затрагивают современных подходов к ведению пациентов с этим заболеванием, поэтому существуют определенные трудности для клиницистов в вопросах ведения данной группы пациентов.
В нашей работе представлено клиническое наблюдение врожденной изолированной АК.
Содержание статьи
Клиническое наблюдение
Пациентка — новорожденная девочка от первой беременности, первых срочных оперативных родов. Ребенок родился у здоровой матери 25 лет с общеравномерносуженным тазом 2-й степени (что послужило показанием к оперативному родоразрешению). Масса тела при рождении 3260 г, рост 52 см, окружность головы 35 см, окружность груди 34 см. Оценка по шкале Апгар на 1-й минуте после рождения 8 баллов, на 5-й минуте — 9 баллов. Размер большого родничка 1,0×1,0 см. Швы костей черепа сомкнуты.
Ребенок осмотрен в первые сутки жизни. Масса тела 3100 г, частота дыхательных движений 42 в 1 мин, частота сердечных сокращений 134 в 1 мин. Состояние удовлетворительное. Крик громкий. Поза флексии. Кожные покровы розовые с субиктеричным оттенком. Транскутанный билирубин 140 мкмоль/л. Отделяемого из глаз нет. В легких дыхание пуэрильное, хрипов нет. Тоны сердца ясные, ритмичные. На коже волосистой части головы в теменной области 2 расположенных рядом язвенных дефекта. Неврологический статус: общая двигательная активность достаточная. Рефлексы: с рук (+), с ног (±). Мышечный тонус неравномерный. Большой родничок 1,0×1,0 см. Живот: мягкий, не вздут, безболезненный при пальпации. Стул кашицеобразный, желтый. Диурез достаточный. Пупочная ранка сухая, чистая, без признаков воспаления.
Ранний неонатальный период протекал с физиологической желтухой с третьих суток жизни, развитием элементов токсической эритемы.
Группа крови матери О (I), Rh+; группа крови ребенка А (II), Rh-.
Общий анализ крови: гемоглобин 218 г/л; эритроциты 6,15×1012/л; цветовой показатель 24,2; гематокрит 51; тромбоциты 204×109/л; лейкоциты 20,8×109/л: палочкоядерные 6%, сегментоядерные 59%; эозинофилы 0%; моноциты 8%; лимфоциты 27%.
Биохимический анализ крови: билирубин пуповинной крови 40 мкмоль/л, концентрация глюкозы в крови 3,69 ммоль/л.
Осмотр дерматолога: на коже волосистой части головы в теменной области 2 расположенных рядом язвенных дефекта в пределах дермы, правильной округлой формы, диаметром 1,0 см каждый, с влажным дном красно-бордового цвета, с четкими границами и венчиком гиперемии по периферии (см. рисунок).
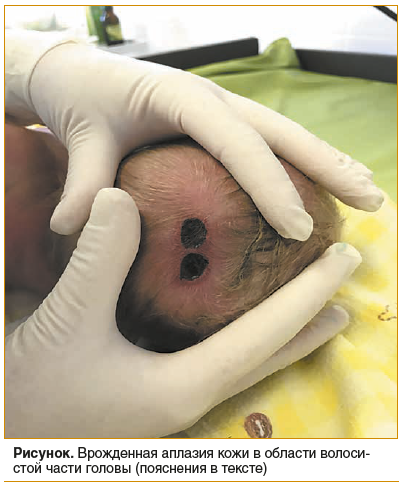
Окончательный диагноз: врожденная аплазия кожи волосистой части головы.
Представленное клиническое наблюдение служит классическим примером изолированной АК с типичной локализацией очагов поражения и характерной клинической картиной.
Прогноз в представленном случае благоприятный. Небольшие очаги в теменной области разрешились рубцеванием. Вовлечение в патологический процесс тканей только в пределах дермы также улучшает прогноз для пациента, поскольку риск развития вторичного инфицирования и других инфекционных осложнений значительно ниже по сравнению со случаями более глубокого поражения тканей.
Обсуждение
Аплазия кожи — редкая аномалия, проявляющаяся эрозивными и/или язвенными дефектами кожи с рождения или вскоре после него. Впервые данное состояние было описано Gordon в 1767 г., а обобщено Campbell в 1826 г. [5].
Частота встречаемости АК варьирует от 1 до 3 случаев на 10 000 новорожденных [6] и в среднем составляет 0,3% [7]. Эпидемиологические данные о частоте встречаемости АК нельзя считать достоверными, поскольку требуется дальнейший сбор статистического материала. Вследствие различий в выраженности клинических проявлений легкие формы заболевания или формы заболевания, ассоциированные с тяжелыми полиорганными нарушениями, зачастую не диагностируются и не попадают в статистику.
Этиология АК недостаточно изучена. Считают, что это заболевание развивается вследствие воздействия целого комплекса эндогенных и экзогенных факторов. Среди экзогенных причин отмечают внутриутробную травму, локализованные амниотические спайки и воздействие тератогенных веществ. Установлено, что развитию АК способствуют курение матери во время беременности [8], а также прием метамизола натрия, диклофенака натрия, вальпроевой кислоты, употребление марихуаны и кокаина [9]. АК может быть проявлением генетически обусловленной полиорганной патологии, что наглядно отражено в классификации Frieden, в которой все варианты АК разделены на 9 классов с учетом локализации поражения, клинических симптомов и генетических факторов заболевания (см. таблицу) [10].
![Таблица. Классификация врожденной АК по Frieden [10] Таблица. Классификация врожденной АК по Frieden [10]](https://medblog.su/wp-content/uploads/2023/08/1690883398_465_Izolirovannaya-aplaziya-kozhi-klinicheskoe-nablyudenie-Saranyuk-RV-Gosteva-TA.png)
Клиническая картина АК варьирует в зависимости от причины заболевания и ассоциированных расстройств. Очаги поражения при АК могут располагаться на любом участке кожи и занимать любую площадь, но наиболее характерна локализация на коже волосистой части головы (85% диагностированных случаев заболевания) [11]. Глубина поражения важна для прогноза заболевания. Обычно глубина очагов при АК ограничивается поражением до слоя дермы, но встречаются случаи АК с вовлечением мышечной и костной ткани.
Диагноз АК обычно не представляет затруднений, особенно когда поражения кожи отмечаются с рождения. Следует помнить о сочетании АК с рядом генетических синдромов с полиорганными поражениями.
Лечение АК зависит от площади и глубины поражения. Небольшие дефекты кожи площадью 2–4 см2 обычно требуют только консервативного лечения, основная задача которого — предотвращение инфицирования. В качестве консервативных методов лечения используют различные асептические повязки, топические антибактериальные и антимикотические препараты, которые при стабильном состоянии ребенка применяют в домашних условиях [12]. Хирургические методы лечения включают простую санацию с последующим наложением швов, аутологичную или аллогенную пересадку кожи, раннюю или отсроченную краниопластику. Раннее хирургическое лечение способствует более быстрому разрешению кожного дефекта и предотвращению многих осложнений [12].
Заключение
Редкость развития АК, различная выраженность ее клинических проявлений и сопутствующие тяжелые коморбидные расстройства создают трудности в установлении правильного диагноза и выборе рациональной тактики ведения пациентов. Именно поэтому АК представляет собой серьезную междисциплинарную проблему. Выбор тактики ведения пациентов напрямую зависит от тяжести клинических проявлений АК, площади и глубины поражения, что имеет важный социально-психологический (косметический) и медицинский (сохранение анатомо-функциональной целостности органа) аспекты. Следует помнить, что даже при незначительных клинических проявлениях АК может быть частью тяжелых наследственных синдромов, протекающих с выраженными полиорганными поражениями и обладающих высокой летальностью. Необходимы дальнейшие исследования как клинических проявлений АК, так и ее сочетания с наследственными заболеваниями.
Информация с rmj.ru