Содержание статьи
Введение
Одной из актуальных проблем современной медицины является влияние вагинального биотопа на женское репродуктивное здоровье [1]. Микробиоценоз влагалища рассматривают как динамическую комплексную мультифункциональную микроэкосистему со стабильной колонизационной резистентностью, выполняющую барьерную, ферментативную, витаминообразующую, иммунную функции [2]. Общепризнано, что на состояние микробиоты влагалища влияет комплекс экзогенных и эндогенных факторов [3]. Сложность вагинальной экосистемы связана с таксономическим разнообразием и колебаниями количественных показателей. На современном этапе выявление характерных микробных ассоциаций возможно с использованием количественной полимеразной цепной реакции (ПЦР) в режиме реального времени [2]. Метагеномное секвенирование микробиоты используется в диагностике нарушений влагалищного микробиоценоза [4, 5]. Микрофлора влагалища изменяется в онтогенезе, в ходе менструального цикла, зависит от расовой принадлежности, экологии и географического места проживания женщины, воздействия стрессорных факторов, от особенностей пищевого рациона, гигиены, мочеиспускания, инфекций, использования антибиотиков, антисептиков и др. [6].
Эндогенную микрофлору влагалища делят на облигатную, встречающуюся у 100% женщин, и факультативную, связанную с условной или абсолютной патогенностью, которая отмечается в условиях дисбиоза, бактериального вагиноза или вагинита [2]. Дисбиоз влагалища — качественно-количественное нарушение таксономично разнообразной микрофлоры вагинального биотопа, включая бактериальный вагиноз [7]. Последний считают фактором риска ВИЧ-инфицирования и преждевременных родов [8].
Бактериальный вагиноз широко распространен у женщин репродуктивного возраста [9–12]. На сегодняшний день клиндамицин и метронидазол остаются стандартными препаратами для лечения данного патологического состояния [9]. Авторы считают, что одним из возможных вариантов лечения бактериального вагиноза может быть применение комбинированного препарата для интравагинального использования, содержащего метронидазол 100 мг, рекомендованный международными и российскими клиническими протоколами в качестве первой линии терапии, и миконазола нитрат 100 мг. Данный препарат рекомендован как эффективный в отношении анаэробов и дрожжеподобных грибов рода Candida [9]. Рекомендуемая схема использования — 1 р/сут вагинально в течение 10 дней в сочетании с приемом метронидазола внутрь. Однако пероральный прием метронидазола может сопровождаться побочными эффектами, особенно у женщин с наличием экстрагенитальных заболеваний.
Цель исследования: оценить эффективность и безопасность использования вагинальных капсул, содержащих метронидазол 100 мг и миконазола нитрат 100 мг, у пациенток с бактериальным вагинозом, включая рецидивирующую форму.
Материал и методы
Проспективное исследование проведено на базе ООО «ДОНАЛЬФАМЕДИКА» (г. Ростов-на-Дону). Обследовано 62 пациентки в возрасте 18–24 лет, из них: 1-я группа (n=32) — с впервые установленным диагнозом «бактериальный вагиноз», 2-я группа (n=30) — с рецидивирующим течением бактериального вагиноза, частота рецидивов в год — более 3. Критерии включения в исследование: установленный диагноз бактериального вагиноза; отсутствие инфекций, передаваемых половым путем, родов и беременности в анамнезе; неприменение гормональных контрацептивных средств. Изучали биологический и социальный анамнез, клиническую симптоматику, состояние микробиоценоза влагалища методом мультипраймерной количественной Real-Time ПЦР, количественной ПЦР в режиме реального времени (Фемофлор 16), определяя бактериальную массу и состав вагинальной микробиоты. Для лечения использовали препарат для интравагинального применения, содержащий метронидазол 100 мг и миконазола нитрат 100 мг (монотерапия) по 1 капсуле вагинальной 1 р/сут во влагалище в течение 10 дней или сочетание этого лечения с пероральным приемом метронидазола по 250 мг 2 р/сут (комбинированная терапия) в течение 10 сут. В зависимости от лечения 1-я группа была разделена на подгруппы 1А (n=20) и 1B (n=12), а 2-я группа — на подгруппы 2A (n=18) и 2B (n=12), в которых пациентки получали монотерапию или комбинированную терапию соответственно. Эффективность терапии оценивали через 1 мес. и 12 мес. после завершения лечения. Статистическая обработка проводилась с помощью программы Statistica 6.0.
Результаты исследования
Возраст пациенток обеих групп был в пределах 18–24 лет, показатели среднего возраста (M±m) статистически значимо не различались (21,5±1,63 и 22,0±1,34 года в 1-й и 2-й группах) (р>0,1). В таблице 1 отражена структура экстрагенитальных заболеваний у обследуемых пациенток.
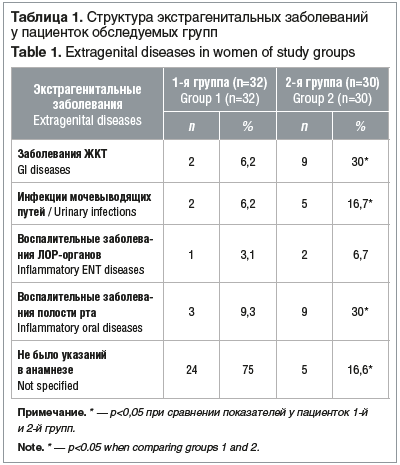
Таким образом, у пациенток с рецидивирующим течением бактериального вагиноза отмечается отягощенный экстрагенитальными заболеваниями анамнез. Жалобы на выделения из половых путей отмечались у всех пациенток обследуемых групп (табл. 2).
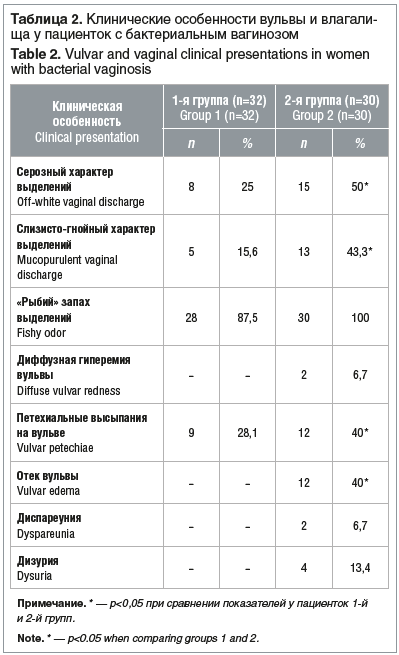
Основным симптомом практически у всех пациенток обследуемых групп были серозные выделения из половых путей. При этом у пациенток 2-й группы в 43,3% случаев они имели слизисто-гнойный характер. Диффузную гиперемию в области вульвы чаще отмечали у пациенток 1-й группы, при этом петехиальные высыпания на слизистой вульвы значимо чаще выявлялись у пациенток 2-й группы (р<0,05).
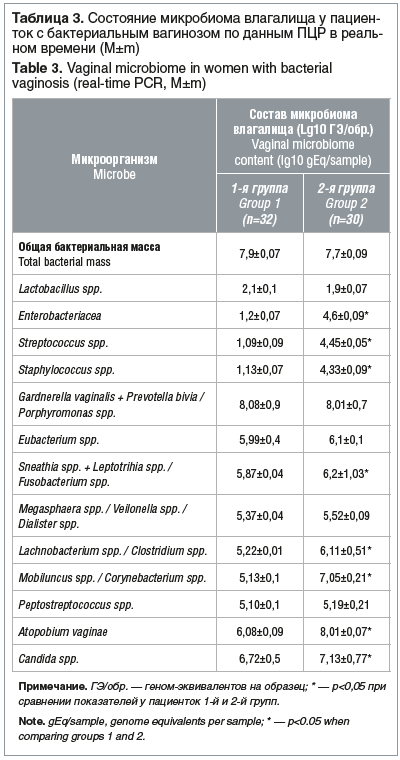
Анализ данных количественной ПЦР показал, что у всех пациенток отмечалось снижение содержания Lactobacillus spp., преобладали микст-инфекции (аэробно-анаэробные, анаэробно-дрожжевые). При этом у пациенток 2-й группы в сравнении с пациентками 1-й группы отмечалось достоверное увеличение факультативно-анаэробной и дрожжевой микрофлоры (р<0,05%) (табл. 3).
В таблице 4 представлена динамика купирования симптомов у обследуемых пациенток в зависимости от метода лечения.
Установлено, что в зависимости от методов используемой терапии у пациенток 1-й группы не было статистически достоверного различия в динамике клинических симптомов, при этом у пациенток 2-й группы на фоне комбинированной терапии быстрее купировались клинические проявления заболевания.
В таблице 5 представлена частота побочных эффектов у пациенток 1-й и 2-й групп в зависимости от метода лечения.
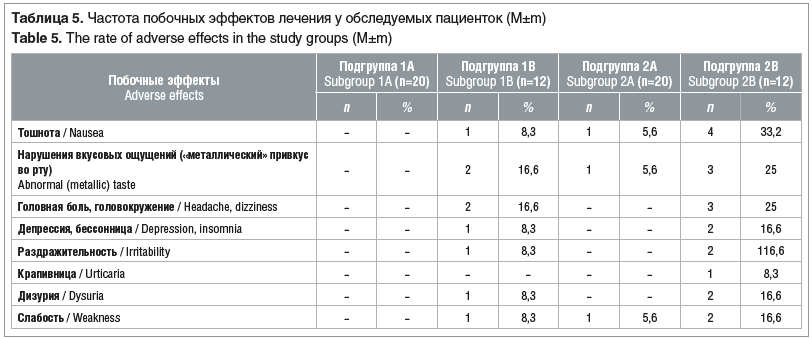
В ряде случаев при проведении комбинированной терапии отмечались побочные эффекты, которые преобладали у пациенток 2-й группы.
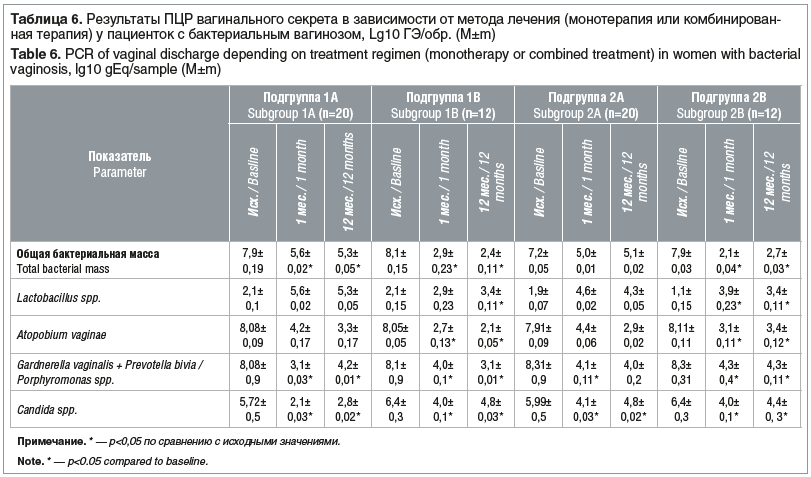
В таблице 6 приводятся результаты ПЦР вагинального секрета в зависимости от метода лечения, до лечения, через 1 мес. и 12 мес. после завершения лечения.

Выявлено, что вне зависимости от метода терапии отмечалось снижение общей бактериальной массы, логарифмического роста анаэробной микрофлоры, включая микробные геномы Atopobium vaginae, Gardnerella vaginalis + Prevotella bivia / Porphyromоnas spp., Сandida spp. (р<0,05).
Обсуждение
Капсулы вагинальные Гинокапс — это комбинированное противомикробное, противопротозойное и противогрибковое средство. Один из компонентов данного препарата — метронидазол — синтетический аналог азомицина — природного вещества, продуцируемого бактериями рода стрептомицеты (Streptomyces spp.), производное 5-нитроимидазола [13]. Данное лекарственное средство используется для лечения инфекций, вызванных анаэробными грамотрицательными (бактероиды) и грамположительными (клостридии) бактериями, при этом восстановленная нитрогруппа, взаимодействуя с ДНК клеток микроорганизма, ингибирует синтез нуклеиновых кислот, вызывая его гибель [13]. Механизм действия связан с восстановлением 5-нитрогруппы метронидазола внутриклеточными транспортными белками анаэробных микроорганизмов и простейших. Восстановленная 5-нитрогруппа метронидазола взаимодействует с ДНК клетки микроорганизма, ингибируя синтез его нуклеиновых кислот, что ведет к гибели бактерий и простейших. Метронидазол используется в лечении трихомониаза более 30 лет и является препаратом выбора при этом заболевании [14, 15]. Однако трихомониаз, будучи ведущей инфекцией, передающейся половым путем, в настоящее время диагностируется редко [16]. Метронидазол активен не только в отношении Trichomonas vaginalis, но и в отношении анаэробных и некоторых грамположительных микроорганизмов [13]. В присутствии смешанной флоры (аэробы и анаэробы) метронидазол действует синергически с антибиотиками, эффективными против аэробов [13].
Вторым действующим веществом данного препарата является миконазол — эффективное антимикотическое средство, которое оказывает свое действие прежде всего на дерматофиты и дрожжевые грибы. При интравагинальном применении активен в основном в отношении Candida albicans. Миконазол подавляет биосинтез эргостерина в грибах и изменяет состав других липидных компонентов в мембране, что приводит к гибели грибковых клеток. Миконазол не изменяет состав нормальной микрофлоры и pH влагалища (нельзя забывать об участии других микроорганизмов, в том числе грибов, в ухудшении прогноза лечения бактериального вагиноза ввиду известного факта нарушения вагинального микробиома при этом состоянии) [9, 17]. Комбинация метронидазола и миконазола нитрата успешно используется с целью терапии бактериального вагиноза и кандидозного вагинита [18].
Ряд исследований свидетельствуют о необходимости высокой дозировки препаратов. Отмечена эффективность высоких доз интравагинальной формы комбинации метронидазола и миконазола для профилактики вагинальных инфекций у ВИЧ-негативных женщин [19]. Однако авторы подчеркивают важность использования минимальной дозы в коррекции бактериального вагиноза и анаэробно-дрожжевого вагинита [18]. Клинические исследования по сравнительной оценке клинической эффективности и безопасности по шкале Udvald for Kliniske Undersogelser вагинальных капсул с комбинацией метронидазола 100 мг и миконазола нитрата 100 мг показали, что небольшие дозы метронидазола и миконазола нитрата обеспечивают высокие концентрации действующих веществ в тканях и в 100% случаев не вызывают побочных эффектов [20]. Отмечено удобство в использовании вагинальных капсул Гинокапс, за счет чего повышается комплаентность [20]. Безопасность препарата показана при использовании у беременных [21].
Восстановление нормальной микрофлоры является конечной целью любой терапии, назначаемой при патологических выделениях из влагалища. Представленные данные свидетельствуют о том, что монотерапия с применением метронидазола и миконазола в составе препарата для топического применения — безопасный метод коррекции микробиоценоза влагалища. При рецидивирующих формах бактериального вагиноза возможно применение в комбинации с противомикробными препаратами.
Результаты сравнительного анализа динамики клинических признаков и результатов ПЦР после лечения показали эффективность применения капсул вагинальных Гинокапс как в режиме монотерапии, так и в составе комбинированной терапии. Через месяц после лечения препаратом выделены в обильном количестве Lactobacillus crispatus, что соответствует микрофлоре здоровых женщин. Это еще раз подтверждает мнение авторов о том, что препарат может быть использован у пациенток со смешанной, анаэробно-дрожжевой инфекцией (Candida), в том числе с рецидивирующим течением, при этом авторы рекомендуют использовать его интравагинально 1 р/сут в течение 10 дней, в сочетании с приемом метронидазола внутрь [9]. Нами показано, что такое лечение достаточно эффективно, но в ряде случаев имеется побочное действие. Последнее проявляется у женщин с рецидивирующим течением бактериального вагиноза и, возможно, связано с имеющимися у них экстрагенитальными нарушениями, включая заболевания желудочно-кишечного тракта. В основе рецидивирующего течения заболевания лежит микроэкологическая взаимосвязь кишечного и влагалищного биоценозов в составе микробиома макроорганизма, при этом у женщин с нарушением вагинальной микробиоты выявляют дисбиоз кишечника [8]. Авторы считают, что вагинальный биотоп формируют более 400 видов бактерий и более 100 видов вирусов, находящихся в тесных взаимоотношениях с вагинальной средой [22]. У женщин репродуктивного возраста вагинальный микробиоценоз характеризуется присутствием лактобактерий, включая L. crispatus, L. gasseri, L. jensenii и L. iners [8]. Бактериальный вагиноз — патология, связанная с уменьшением колоний лактофлоры, отсутствием воспаления, снижением иммунного ответа, как правило, с наличием кандидозной инфекции [8].
Заключение
Использование комбинированного препарата для интравагинального применения, содержащего метронидазол 100 мг и миконазола нитрат 100 мг, в течение 10 дней способствует нормализации клинической картины и устранению имеющихся жалоб, нормализации микрофлоры за счет роста численности лактобактерий, с отсутствием побочных реакций. Применение капсул вагинальных Гинокапс — это наиболее физиологичный метод лечения впервые выявленного бактериального вагиноза у молодых женщин. При рецидивирующих формах рекомендовано использование данного препарата в комбинации с чувствительными к данной инфекции антибактериальными препаратами.
Благодарность
Редакция благодарит ООО «Иннолек» за оказанную помощь в технической редактуре настоящей публикации.
Acknowledgements
The technical edition is supported by LLC “Innolec”.
Сведения об авторе:
Чеботарева Юлия Юрьевна — д.м.н., доцент, доцент кафедры акушерства и гинекологии № 2 ГБОУ ВПО
РостГМУ Минздрава России; 344022, Россия, г. Ростов-на-Дону, пер. Нахичеванский, д. 29; ORCID iD 0000-0001-9609-0917.
Контактная информация: Чеботарева Юлия Юрьевна, e-mail: chebotarevajulia@inbox.ru.
Прозрачность финансовой деятельности: автор не имеет финансовой заинтересованности в представленных материалах и методах.
Конфликт интересов отсутствует.
Статья поступила 16.07.2021.
Поступила после рецензирования 30.07.2021.
Принята в печать 13.08.2021.
About the author:
Yuliya Yu. Chebotareva — Dr. Sc. (Med.), Associate Professor, associate professor of the Department of Obstetrics & Gynecology, Rostov State Medical University; 29, Nakhichevanskiy lane, Rostov-on-Don, 344022, Russian Federation; ORCID iD 0000-0001-9609-0917.
Contact information: Yuliya Yu. Chebotareva, e-mail: chebotarevajulia@inbox.ru.
Financial Disclosure: the author has no a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 16.07.2021.
Revised 30.07.2021.
Accepted 13.08.2021.
.
Информация с rmj.ru






