Индукция родов (ИР) проводится с целью скорейшего завершения беременности при наличии какой-либо патологии у матери и/или плода. Цель ИР — предотвращение неблагоприятных материнских и перинатальных исходов при родах через естественные родовые пути (ЕРП) в клинических ситуациях, когда продолжение беременности и ожидание спонтанного начала родовой деятельности представляют собой более высокий риск, чем процедура родовозбуждения.
Частота ИР в странах с высоким уровнем доходов постоянно увеличивается и составляет в Австралии 26%, в Великобритании и США — по 23,3% [1]. В хорошо спланированном проспективном исследовании, которое не потеряло своей актуальности и сегодня, установлено, что при пролонгировании беременности более определенного срока увеличивается частота осложнений, таких как мертворождение, макросомия, наличие мекония в околоплодных водах, госпитализация новорожденного в отделение реанимации и интенсивной терапии [2]. ИР имеет решающее значение для уменьшения частоты и тяжести осложнений для матери и плода у беременных высокого риска, прежде всего с гипертензивными расстройствами и сахарным диабетом [3]. Таким образом, ИР, проведенная в определенные сроки беременности, может улучшить перинатальные исходы.
При этом данные о влиянии ИР на частоту кесарева сечения (КС) в мире очень противоречивы. Большие наблюдательные исследования показали, что ИР повышает частоту абдоминального родоразрешения. Так, по данным D.B. Ehrenthal et al. [4], при применении ИР у первородящих с расположением плода в головном предлежании частота КС была в 1,87 раза выше, чем у беременных без применения ИР — 25,5% против 13,6% соответственно. Однако в одном из последних систематических обзоров, в который вошли 37 рандомизированных контролируемых исследований, продемонстрировано, что риск КС при ИР у беременных с интактными плодными оболочками достоверно ниже, чем при выжидательной тактике ведения [5]. Также интересны данные исследования ARRIVE, в котором на 6106 женщинах продемонстрировано у первородящих низкого перинатального риска снижение частоты КС при ИР в сроке 39 нед. в сравнении с таковой при выжидательной тактике ведения (18,6% против 22,2% соответственно) [6].
В 2015 г. T.A. Nippita et al. [1] предложили классификацию беременных с показаниями к ИР. Классификация создана с учетом паритета, срока беременности, КС в анамнезе, предлежания плода и количества плодов с целью оценки эффективности ИР в однородной группе. Мы применили данную классификацию в ГБУЗ ЯО «Областной перинатальный центр» (далее — Перинатальный центр), являющемся стационаром уровня 3А.
Цели исследования — оценка эффективности ИР, проведенной по одинаковым методикам в различных группах, определение категории беременных с наилучшим и наихудшим ответом на ИР, а также поиск клинико-анамнестических факторов снижения эффективности ИР в отдельных группах беременных.
Содержание статьи
Материал и методы
Ретроспективный анализ историй родов пациенток отделения патологии беременности Перинатального центра, которым проведена индукция родовой деятельности по локальному протоколу «Подготовка шейки матки к родам и родовозбуждение», разработанному в 2013 г. Протокол предусматривает применение ряда разрешенных в РФ методик, таких как назначение мифепристона, простагландинов интравагинально в виде геля, механический способ дилатации шейки матки (катетер Фолея) и амниотомия с последующим или без последующего введения окситоцина. Всего проанализировано 765 случаев ИР за период с 01.04.2018 по 31.12.2018. Амниотомия применена у 557 (72,8%) женщин, катетер Фолея — у 456 (59,6%), мифепристон — у 87 (11,4%) и динопростон в виде геля — у 65 (8,5%). У 423 (55,3%) беременных была использована одна методика родовозбуждения, у 287 (37,5%) — две и у 55 (7,2%) — три и более.
Из исследования исключены случаи ИР, проведенной после преждевременного излития околоплодных вод, и случаи антенатальной гибели плода до начала родовозбуждения. Сформированы 10 групп в соответствии с международной классификацией эффективности ИР, предложенной T.A. Nippita.
Эффективной считалась ИР при завершении родов через ЕРП и отсутствии перинатальной смертности и тяжелой асфиксии у новорожденного. В соответствии с МКБ-10 критериями тяжелой асфиксии новорожденного считались 3 и менее балла на 1-й минуте жизни по шкале Апгар.
В своем исследовании мы проанализировали распределение беременных по группам, частоту КС в группах с головным предлежанием плода и доношенным сроком беременности в зависимости от паритета и зрелости шейки матки на момент начала ИР по шкале Бишопа в модификации RCOG, применяемой в настоящее время во всем мире [7]. Были также проанализированы группы с тазовым предлежанием плода и анамнезом КС с головным предлежанием плода с целью выявления факторов, ухудшающих прогноз самопроизвольного окончания родов при их индукции. Все результаты были сопоставлены с данными, полученными в исследовании T.A. Nippita et al. [1]. Кроме того, оценивали показатели перинатальной смертности, частоту тяжелой асфиксии новорожденных при ИР и без ИР.
Контрольную группу составили беременные и роженицы, которые в это же время родоразрешались без применения ИР (2565 человек).
Для статистической обработки результатов применена программа Statistica 10. Достоверными считались различия при р<0,05.
Результаты и обсуждение
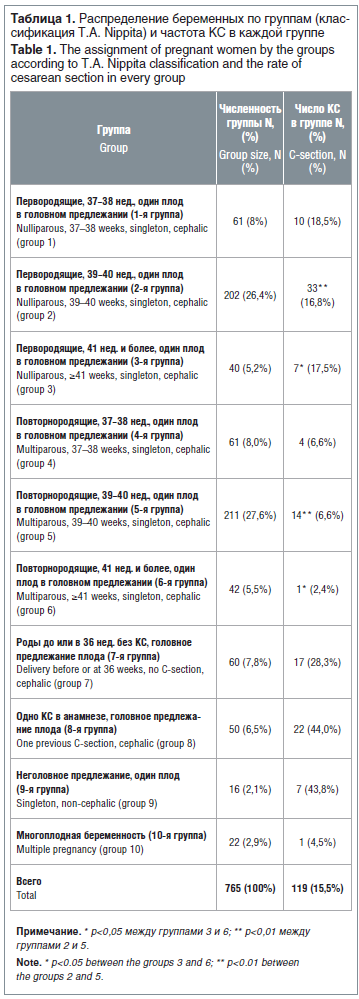
Распределение пациенток по группам в соответствии с классификацией T.A. Nippita приведено в таблице 1.
Показаниями к ИР были: гестационный сахарный диабет (ГСД) — 271 беременная (35,4%), гипертензивные расстройства — 204 (26,7%), тенденция к перенашиванию беременности — 103 (13,5%), синдром задержки роста плода (СЗРП) — 58 (7,6%), крупный плод — 33 (4,3%), мало- и многоводие — 31 (4,1%), многоплодие — 18 (2,4%), акушерский холестаз — 13 (1,7%), резус-конфликт — 11 (1,4%), другие показания — 22 (2,9%).
Как видно из таблицы 1, наибольшую группу составили повторнородящие в сроке 39–40 нед. с головным предлежанием плода (5-я группа). При этом частота КС в этой группе была одной из самых низких — 6,6%. Наибольшая частота КС зарегистрирована в 8-й группе (беременные с КС в анамнезе и головным предлежанием плода) — 44,0%. Однако эта группа немногочисленна и в структуре всех пациенток с ИР составила всего 6,5%.
В целом при ИР частота КС составила 15,5% (119 пациенток из 765), тогда как частота абдоминального родоразрешения в Перинатальном центре за этот же период времени (с 01.04.2018 по 31.12.2018) у пациенток, не включенных в исследование, составила 20,7% (531 из 2565), что достоверно выше (р=0,04).
Мы не установили достоверного различия в частоте КС между группами 1, 2, 3, в которые вошли первородящие женщины с одним плодом в головном предлежании в сроках беременности от 37 до ≥41 нед. У повторнородящих женщин с одним плодом в головном предлежании частота КС в сроки 37–38 нед. (4-я группа) и 39–40 нед. (5-я группа) была абсолютно одинакова и составляла 6,6%, а в сроке 41 нед. и более (6-я группа) — 2,4%, что, однако, не имеет статистически достоверного отличия от 4-й и 5-й групп (р=0,66 и р=0,47 соответственно).
При сравнении частоты КС в группах перво- и повторнородящих с одинаковым сроком беременности установлена достоверно меньшая частота КС у повторнородящих, начиная со срока 39 нед. и более (2-я и 5-я группы — р=0,004; 3-я и 6-я группы — р=0,049). В сроках 37–38 нед. между перво- и повторнородящими (1-я и 4-я группы) достоверной разницы в частоте КС не выявлено (р=0,16).
Мы провели сравнение частоты КС в 1, 2, 3-й группах (первородящие в сроках от 37 до ≥41 нед. с головным предлежанием плода) и в 4, 5, 6-й группах (повторнородящие в сроках от 37 до ≥41 нед. с головным предлежанием плода) в зависимости от зрелости шейки матки на момент начала родовозбуждения.
На рисунке 1 приведена частота КС при ИР при доношенной одноплодной беременности с головным предлежанием плода в зависимости от зрелости шейки матки и паритета. При зрелости шейки матки 4 балла и менее частота КС в группах перво- и повторнородящих не различалась. При зрелости шейки матки от 5 до 9 баллов и 10 и более баллов частота успешной ИР была достоверно выше у повторнородящих женщин в сравнении с первородящими.
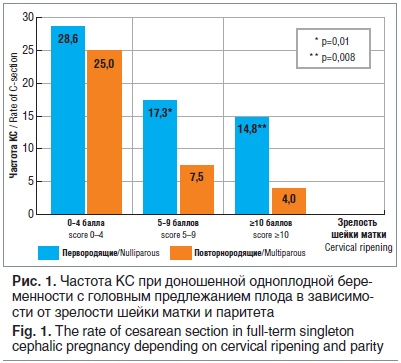
T. Nakano et al. [8] показали, что у 44% возрастных (35 лет и старше) первородящих попытка ИР при доношенном сроке беременности заканчивается неудачно и роды завершаются экстренным КС.
Основными факторами риска неудачной попытки ИР и проведения экстренного КС в данном исследовании были гипертензивное расстройство и незрелая шейка матки.
В группе преждевременных родов с головным предлежанием плода (7-я группа) частота КС составила 28,3%. В целом в Перинатальном центре частота КС припреждевременных родах с головным предлежанием плода в последние годы составляет 23,8–26% независимости от того, являются они спонтанными или индуцированными, и независимо от наличия КС в анамнезе [9]. Таким образом, применение ИР при недоношенной беременности, по нашим данным, не ассоциировано с увеличением частоты КС при преждевременных родах.
У пациенток с одним КС в анамнезе (8-я группа) доля КС при ИР составила всего 44%, тогда как, по данным нашего предыдущего исследования [9], среди всех беременных
с КС в анамнезе и головным предлежанием плода частота абдоминального родоразрешения составила 63,6%. Безусловно, при ИР происходит более тщательный отбор беременных для самостоятельных родов, с чем и связана более низкая частота КС при ИР. Однако, по нашему мнению, несмотря на это, группа беременных с КС в анамнезе и ИР остается резервом для снижения частоты КС в клинике, поскольку, по данным Американского общества акушеров-гинекологов (ACOG), в случае принятия решения о вагинальном родоразрешении у беременных с КС в анамнезе частота успешных родов составляет не менее 60–80% [10].
В таблице 2 приведены показатели женщин из 8-й группы (с КС в анамнезе), у которых попытка ИР была удачной и роды завершились через ЕРП, и женщин с КС в анамнезе, у которых попытка ИР была неудачной, в связи с чем пришлось проводить абдоминальное родоразрешение.
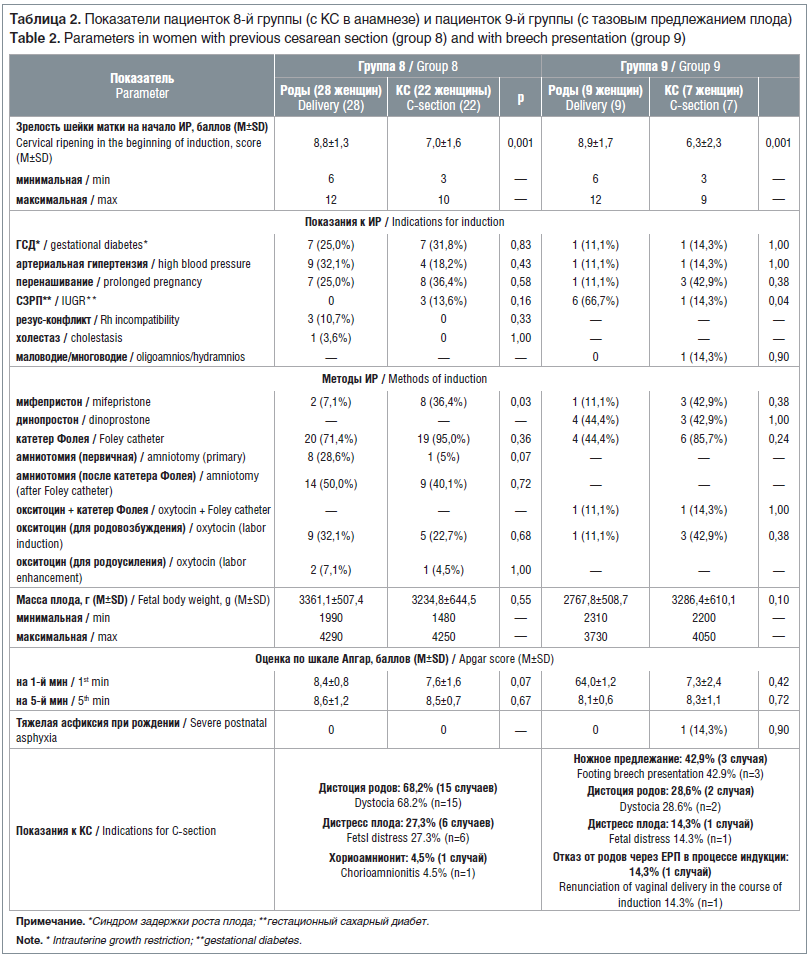
Как видно из таблицы 2, наиболее значимыми факторами неудачной ИР у женщин с КС в анамнезе были достоверно меньшая зрелость шейки матки и применение мифепристона. При начале родовозбуждения с амниотомии частота успешной индукции была существенно, но статистически недостоверно выше. Эффективность остальных способов подготовки шейки матки к родам и ИР в группе успешного окончания родов и в группе КС достоверно не различалась. При родовозбуждении у пациенток с рубцом на матке нами был применен окситоцин: в 32,1% случаев вагинальных родов и в 22,7% случаев родов, закончившихся повторным КС. Также в 7,1 и 4,5% случаев соответственно окситоцин применялся для родоусиления.
При применении окситоцина все пациентки с КС в анамнезе подписывали информированное добровольное согласие, а окситоцин назначался консилиумом врачей по согласованию с врачебной комиссией.
Основным показанием к КС в процессе проведения ИР при ее неудаче была дистоция родов, включающая в себя неэффективность родовозбуждения, первичную или вторичную слабость родовой деятельности, дискоординацию родовой деятельности. Безусловно, при КС в анамнезе рубец на матке является сдерживающим фактором применения адекватной терапии аномалий родовой деятельности, прежде всего инфузии окситоцина. Каждый 4-й случай КС при ИР выполнен по показанию «дистресс плода». Следует отметить, что при проведении ИР у пациенток с КС в анамнезе проводилась кардиотокография (непрерывный КТГ-мониторинг), что способствовало своевременной регистрации признаков внутриутробного страдания плода. Кроме того, при появлении децелераций у беременной и роженицы с рубцом на матке решение о родоразрешении абдоминальным путем принималось быстрее и чаще, чем в аналогичной ситуации у женщины без КС в анамнезе. Это связано с тем, что дистресс плода является начальным симптомом расхождения матки по рубцу. При этом в проведенном анализе случаев расхождения матки по рубцу (разрыва матки) не зарегистрировано.
Диагноз хориоамнионита как показание к КС был зарегистрирован только у одной беременной. Этот диагноз выставлен в соответствии с федеральными клиническими рекомендациями «Септические осложнения в акушерстве», утвержденными 06.02.2017. Хориоамнионит развился на фоне длительности безводного промежутка 7 ч при наличии Escherichia coli в результатах бактериологического исследования из цервикального канала.
В таблице 2 приведены данные пациенток 9-й группы (с тазовым предлежанием плода), у которых попытка ИР была удачной и роды завершились через ЕРП, и женщин, у которых попытка ИР была неудачной, в связи с чем проводилось родоразрешение путем КС.
В таблице 2 продемонстрировано, что наиболее значимым фактором, позволяющим прогнозировать успешное завершение родов через ЕРП после ИР при тазовом предлежании плода, как и при КС в анамнезе, является зрелость шейки матки. На момент начала ИР в группе успешного окончания родов шейка матки была более зрелой, чем в группе женщин, у которых роды в процессе индукции завершились абдоминальным родоразрешением. Также фактором успешного окончания родов через ЕРП было наличие СЗРП как показания к ИР. Основным показанием к КС у женщин с ИР при тазовом предлежании плода был переход чисто-ягодичного или смешанно-
ягодичного предлежания в ножное в процессе индукции. Дистоция родов была показанием к КС в каждом 4-м случае, наименьшее число абдоминальных родоразрешений выполнено по показанию «дистресс плода» и при отказе женщины от родов через ЕРП. Федеральные клинические рекомендации «Тазовое предлежание плода (ведение беременности и родов)», утвержденные 18.05.2017, разрешают выполнять КС при отказе пациентки от родов через ЕРП.
Частота успешного окончания родов через ЕРП при индукции у женщин с тазовым предлежанием плода составила 56,2%.
В таблице 3 приведено сравнение эффективности ИР, проводимой в Перинатальном центре (г. Ярославль) и в клинике T.A. Nippita. В Перинатальном центре ИР была более эффективной, чем в клинике T.A. Nippita, у беременных всех групп, за исключением групп с КС в анамнезе и повторнородящих в сроках 39–40 нед. с одноплодной беременностью и головным предлежанием плода. Возможно, в группе с КС в анамнезе в нашей клинике сказалось сдержанное отношение к инфузии окситоцина у женщин с рубцом на матке. В Российской Федерации отсутствуют федеральные рекомендации по родоразрешению беременных с КС в анамнезе. Практика большинства родовспомогательных учреждений нашей страны предполагает проведение повторного КС при наличии даже одного рубца на матке. В связи с этим акушер-гинеколог, ведущий индуцированные роды у женщины с КС в анамнезе, оказывается в ситуации психологического дисбаланса, который выдерживают не все. Зачастую это приводит к ускоренному принятию решения о выполнении КС по экстренным показаниям в той ситуации, в которой женщина без рубца на матке, возможно, продолжила бы рожать самостоятельно и успешно родила через ЕРП.

Более высокая частота КС при ИР у повторнородящих является резервом для снижения частоты КС в нашей клинике, в т. ч. при индуцированных родах. Частота тяжелой асфиксии новорожденного при ИР составила 5,4‰, без ИР — 6,5‰ (р=0,94). Перинатальная смертность при ИР не зарегистрирована. Частота тяжелой асфиксии в обеих группах достоверно не различалась, что указывает на отсутствие значимого влияния ИР на состояние плода. Важно также подчеркнуть, что перинатальной смертности при применении ИР во всех исследуемых группах не зарегистрировано.
Заключение
Применение ИР в Перинатальном центре следует считать эффективным, поскольку, во-первых, при ИР частота КС была ниже, чем без ИР, во-вторых, частота тяжелой асфиксии при ИР была сопоставима с таковой без ИР.
По нашим данным, факторами, повышающими эффективность ИР, следует считать повторные роды, головное предлежание плода, срок беременности более 38 нед., многоплодную беременность, а также отсутствие КС в анамнезе. Наиболее часто успешная ИР была зафиксирована у беременных с многоплодной беременностью.
Также следует отметить, что все методики ИР, которые применялись в Перинатальном центре, продемонстрировали высокую эффективность в клинических исследованиях. Так, R. Frydman et al. [11], которые провели единственное на сегодняшний день рандомизированное плацебо-контролируемое исследование эффективности применения мифепристона для ИР, показали, что частота самопроизвольных родов при его применении достоверно выше, чем в группе плацебо (54% против 18% соответственно, р<0,01). Авторы считают мифепристон безопасным, эффективным и подходящим для ИР при доношенной беременности. S. Delaney et al. [12] продемонстрировали более высокую эффективность применения катетера Фолея, наполненного 60 мл жидкости, чем при наполнении его 30 мл жидкости. Авторы рекомендуют применять у первородящих женщин для ИР только катетер Фолея, наполненный 60 мл жидкости. Мы в своей работе придерживались данных рекомендаций, что позволило добиться более высокой частоты спонтанных родов у первородящих женщин во все сроки доношенной беременности в сравнении с данными T.А. Nippita. Таким образом, классификация T.A. Nippita позволяет объективно проанализировать эффективность ИР в различных группах беременных и сопоставить эти данные с результатами работы других клиник.
Сведения об авторах:
1,2Гурьев Дмитрий Львович — к.м.н., главный врач, доцент кафедры акушерства и гинекологии, ORCID iD 0000-0002-3728-8840;
2Охапкин Михаил Борисович — д.м.н., профессор, заведующий кафедрой акушерства и гинекологии, ORCID iD 0000-0001-6277-2987;
2Гурьева Дарья Дмитриевна — студентка 5 курса лечебного факультета, ORCID iD 0000-0002-1245-7521;
2Кабанов Иван Владимирович — студент 5 курса лечебного факультета, ORCID iD 0000-0002-4412-2195;
1Гурьева Марина Сергеевна — к.м.н., заместитель директора по клинико-экспертной работе, ORCID iD 0000-0003-4362-3171;
1Нидерштрат Любовь Николаевна — акушер-гинеколог отделения патологии беременности, ORCID iD 0000-0003-4212-4266;
1Сорокина Татьяна Александровна — акушер-гинеколог акушерского физиологического отделения, ORCID iD 0000-0001-8249-4785.
1ГБУЗ ЯО «Областной перинатальный центр». 150042,
г. Ярославль, Тутаевское ш., д. 31в.
2ФГБОУ ВО «Ярославский государственный медицинский университет». 150000, г. Ярославль, ул. Революционная, д. 5.
Контактная информация: Гурьев Дмитрий Львович, e-mail: d_guriev@mail.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 21.11.2019.
About the authors:
1,2Dmitry L. Guryev — MD, PhD, Head Doctor, Associate Professor of the Department of Obstetrics and Gynecology, ORCID iD 0000-0002-3728-8840;
2Mikhail B. Okhapkin — MD, PhD, Professor, Head of the Department of Obstetrics and Gynecology, ORCID iD 0000-0001-6277-2987;
2Darya D. Guryeva — student of 5th course of the Medical Faculty, ORCID iD 0000-0002-1245-7521;
2Ivan V. Kabanov — student of 5th course of the Medical Faculty, ORCID iD 0000-0002-4412-2195;
1Marina S. Guryeva — MD, Deputy of the Head physician, ORCID iD 0000-0003-4362-3171;
1Luobov N. Nidershtrat — MD, obstetrician of the Department of Pathological Pregnancy, ORCID iD 0000-0003-4212-4266;
1Tatiana A. Sorokina — MD, obstetrician of Physiological Obstetrical Department, ORCID iD 0000-0001-8249-4785.
1Regional Perinatal Center. 31V, Tutaevskoe shosse, Yaroslavl, 150042, Russian Federation.
2Yaroslavl State Medical University. 5, Revolutsyonnaya str., Yaroslavl, 150000, Russian Federation.
Contact information: Dmitry L. Guryev, e-mail: d_guriev@mail.ru. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 21.11.2019.
Информация с rmj.ru






