Симптомокомплекс дисбиоза у больных атопическим дерматитом и методы его коррекции
Л. С. Круглова, доктор медицинских наук
НПЦ дерматовенерологии и косметологии Департамента здравоохранения города, Москва
На сегодняшний день проблема лечения атопического дерматита (АтД) обусловлена, прежде всего, широкой распространенностью и неуклонным ростом заболеваемости как среди детского населения, так и взрослого. При этом постоянно рецидивирующее течение АтД, порой торпидное с резистентностью к традиционно применяемым методам терапии, создает потребность в интеграции лечебно-реабилитационных мероприятий, направленных на восстановление нарушенных функциональных и резервных возможностей организма. Развитие медицинской науки позволяет рассматривать атопический дерматит не только в рамках клинических симптомов заболевания, но и с точки зрения взаимосвязи с различными коморбидными состояниями, отягчающими течение АтД. Так, по современным представлениям одним из отягчающих течение АтД факторов является нарушение резистентности микрофлоры кишечника и кожи. И если в первом случае вопрос до сих пор остается открытым для дискуссии, то во втором — изменение аутомикрофлоры кожи (АМФК) при атопическом дерматите признается всеми исследователями.
На основании современных воззрений организм человека является определенной экологической нишей для множества разнообразных микроорганизмов, которые формируют своего рода биотопы, являющиеся достаточно сложными системами, сформировавшимися в процессе эволюции и выполняющими многочисленные функции в организме человека. Для биотопов, наряду с многокомпонентностью и количественным разнообразием входящих в них представителей микрофлоры, характерна определенная колониальная резистентность, то есть постоянство микробного сообщества, что обеспечивает естественные механизмы защиты и нормальное функционирование микробного биоценоза, а также устойчивость применительно к особенностям макроорганизма [1]. Безусловно, нормальное функционирование биотопов является важным фактором, отражающим состояние общего здоровья.
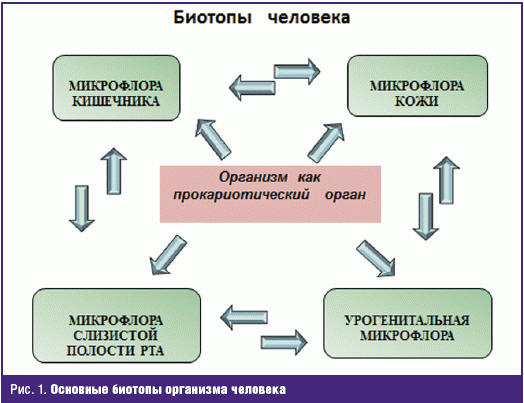
Наличие четырех основных биотопов, а именно аутомикрофлоры кожи, слизистой полости рта, кишечника и урогенитальной области, позволяет рассматривать человеческий организм как своеобразный прокариотический орган (рис. 1). При этом изменения в одном из биотопов могут приводить к нарушениям резистентности в других, а также провоцировать развитие либо обострение различных заболеваний.
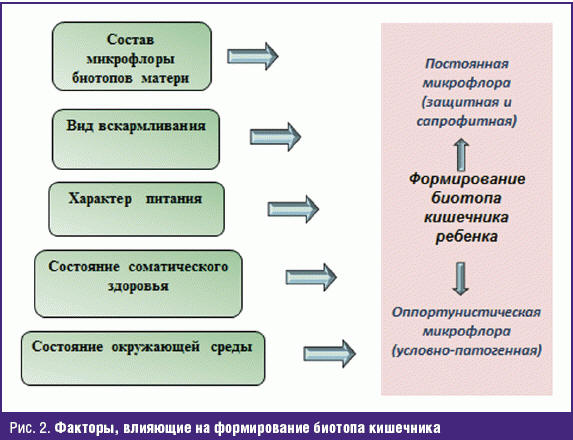
На формирование микрофлоры биотопов оказывает влияние множество как эндогенных, так и экзогенных факторов [2, 3] (рис. 2). Заселение микробиоты кишечника начинается с момента рождения ребенка, проходит несколько этапов, что напрямую связано с изменением характера питания, и в большей степени затрагивает количественный межвидовой состав. Завершается процесс формирования в препубертатном периоде.
Биотоп кишечника является наиболее представительным и по численности, и по видовому разнообразию — так, в нем может встречаться до 500 видов различных микроорганизмов (бактерий, вирусов, грибов) [4, 5]. При этом в разных отделах самого биотопа количество и состав микроорганизмов различен, в тонком кишечнике микробов меньше и это преимущественно лактобациллы, стрептококки и вейлонеллы, в толстом кишечнике их больше и преобладают кишечные палочки с нормальными ферментативными свойствами, бифидобактерии и лактобактерии. Основными функциями, которые и обеспечивают представители нормальной биоты кишечника, являются: выработка ферментов, участвующих в метаболизме белков, липидов, жиров, нуклеиновых и желчных кислот, формирование механизмов иммунной защиты, поддержание гомеостаза организма, продукция биологически активных веществ и витаминов, детоксикация эндогенных и экзогенных субстратов и многие другие.
Микрофлору кишечника принято подразделять на постоянную (защитную, сапрофитную) и оппортунистическую (условно-патогенную) (рис. 3). Постоянная защитная микрофлора наиболее многочисленная (до 95%) и в основном представлена лактобактериями, бифидобактериями и кишечной палочкой с нормальными ферментативными свойствами. Как раз они и обеспечивают колониальную резистентность биотопа кишечника: так, бифидобактерии, лактобактерии выделяют молочную, уксусную кислоты, другие вещества, обладающие избирательным антимикробным действием, что подавляет избыточное размножение условно-патогенной микрофлоры и препятствует проникновению и закреплению на слизистой патогенных микробов. Помимо этого компоненты клеточной стенки данных бактерий способны активировать систему врожденного иммунного ответа, что приводит к запуску адаптивных механизмов иммунной защиты. Так, бифидобактерии стимулируют клеточное звено иммунитета и участвуют в синтезе иммуноглобулинов. Плюс ко всему эти бактерии являются естественными биосорбентами и способны сорбировать соединения тяжелых металлов, фенолов, формальдегидов и других токсичных вещества [6, 7]. Однако считается, что, скорее всего, недостаточное количество лактобактерий является основным отягощающим фактором при атопическом дерматите. Именно лактобактерии в значительной степени снижают всасывание аллергенов в кишечнике и стимулируют синтез иммуноглобулинов класса А, которые, особенно в раннем детском возрасте, являются основными антителами против пищевых аллергенов [8, 9].
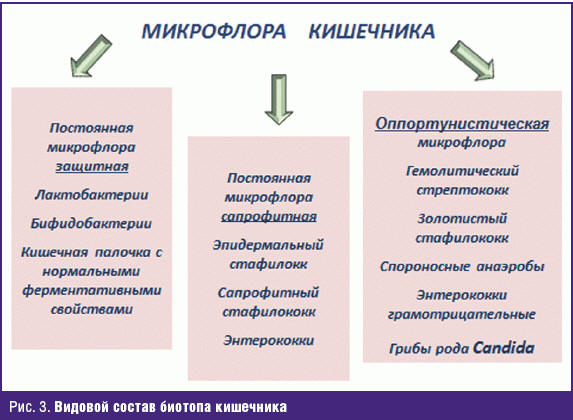
Сапрофитная микрофлора кишечника представлена эпидермальным и сапрофитным стафилококками, энтерококками и другими микроорганизмами, основной функцией которых является утилизация конечных продуктов метаболизма макроорганизма [5].
Оппортунистическая микрофлора может быть представлена различными микроорганизмами (бета-гемолитический стрептококк, золотистый стафилококк, спороносные анаэробы, грамотрицательные энтерококки, грибы рода Candida), которые при определенных условиях вызывают патологический процесс [5].
Таким образом, в кишечном микробиоценозе как в единой системе существуют корреляционные связи между различными видами микроорганизмов. Нарушение колонизационной резистентности кишечника, связанное с изменением состава постоянной микрофлоры, способствует колонизации патогенными и условно-патогенными бактериями, нарушению основных функций, что и приводит к формированию дисбиоза (Мельникова, 1997; Билимова, 2000; Белова с соавт., 2004; Cammarota, Ogava, 1998).
В соответствии с существующим в России медицинским стандартом оказания специализированной помощи при патологии желудочно-кишечного тракта, дисбиоз кишечника рассматривается как своеобразный клинико-лабораторный синдром, который характеризуется изменением качественного и/или количественного состава аутомикрофлоры, с возможной транслокацией микроорганизмов в несвойственные для них биотопы, при этом данные изменения могут сопровождаться клиническими симптомами поражения кишечника. В широком понимании дисбиоз является проявлением общего нарушения в различных микробиотах организма, которое приводит к нарушению функционирования микробиот и сопровождается определенными симптомами, ассоциированными с различными патологическими состояниями [5, 10, 11]. Так, при развитии дисбиоза защитная микрофлора кишечника перестает полноценно выполнять свои функции, что может приводить к формированию патологических состояний либо усугублению течения существующей патологии [12, 13].
В частности, у 80–90% больных атопическим дерматитом диагностируется дисбиоз кишечника, при этом наряду с дефицитом лактобактерий и бифидобактерий наблюдается избыточный рост Staphylococcus aureus, Escherichia coli с измененными свойствами, грибов рода Candida. Наличие патогенной микрофлоры вызывает аутосенсибилизацию организма с развитием иммуноаллергических реакций в основном по IgE-зависимому типу. Помимо этого определенные штаммы S. aureus выделяют токсины, которые выступают в роли суперантигенов, способных активировать до 10% лимфоцитов. В то же время отмечается усиление пищевой сенсибилизации из-за нарушений барьерной функции кишечника. Безусловно, все эти факторы в значительной степени утяжеляют течение АтД, приводят к торпидности процесса (рис. 4). Это подтверждается многочисленными исследованиями, в результате которых выявлена корреляция между степенью выраженности дисбиоза и тяжестью клинических проявлений АтД, а также данными о повышении эффективности проводимого лечения при целенаправленном воздействии на микрофлору кишечника [14, 15].
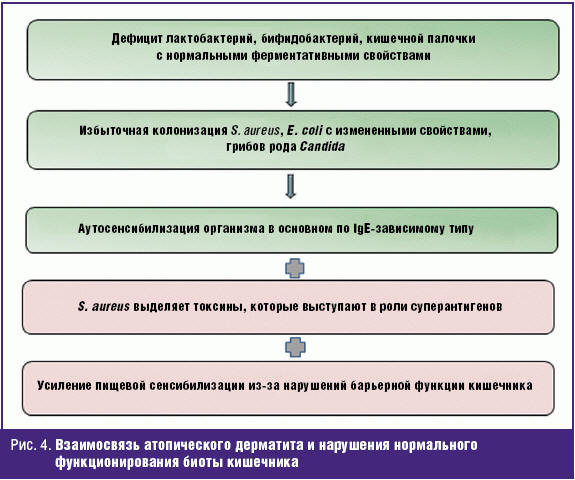
Кроме прямого влияния дисбиоза на сенсибилизацию организма при АтД, в настоящее время доказано опосредованное влияние на состав аутомикрофлоры кожи, а нарушения в данном биотопе (в основном это S. aureus и грибы рода Candida) играют важную роль в развитии осложненных форм атопического дерматита [16]. Таким образом, комплексное лечение АтД должно включать методы детоксикации (в частности, энтеросорбции) и использование препаратов, восстанавливающих и стимулирующих развитие собственной нормальной микрофлоры кишечника.
Энтеросорбция является неинвазивным методом детоксикации и направлена на выведение из организма различных эндогенных и экзогенных аллергенов, токсинов, патогенных микроорганизмов и продуктов их жизнедеятельности. Современные энтеросорбенты должны соответствовать определенным требованиям, отражающим их эффективность и безопасность: высокая сорбционная емкость, отсутствие токсических свойств и системной фармакокинетики, атравматичность для слизистых оболочек ЖКТ, хорошая эвакуаторная способность, комплаентность [17]. На сегодняшний день одним из самых эффективных сорбентов является лигнин — природное органическое соединение на основе пищевых волокон, который не усваивается в пищеварительной системе человека и полностью ферментируется кишечными бактериями [18, 19]. Важнейшее свойство лигнина — высокая сорбционная активность.
В то же время большой интерес представляет развитие относительно нового направления в лечении атопического дерматита — включение в комплекс терапевтических мероприятий пребиотиков, выделенных из естественных источников и обладающих определенными регулирующими свойствами в отношении нарушений резистентности биотопа кишечника. В отличие от пробиотиков, которые поставляют необходимые бактерии извне, пребиотики выступают в качестве питательной среды для развития собственной нормальной микрофлоры организма, что способствует более быстрому и устойчивому восстановлению нормальной аутомикрофлоры кишечника [20, 21]. Как правило, в качестве пребиотиков используют вещества, содержащие бифидогенные факторы, стимулирующие рост и развитие полезных бактерий, например лактулозу — синтетический стереоизомер молочного сахара лактозы.
Таким образом, на сегодняшний день идеальным сочетанием можно считать комбинацию пребиотика и сорбента. Таким препаратом является Лактофильтрум. В качестве сорбента препарат содержит растительный компонент — лигнин, который обладает неспецифическим дезинтоксикационным действием. За счет большой площади поверхности и развитой системы микропор препарат обладает неспецифическим дезинтоксикационным действием и высокой сорбционной емкостью, что позволяет выводить из организма токсины, аллергены и патогенные микроорганизмы. В качестве пребиотика выступает лактулоза, положительное влияние которой на микрофлору кишечника обусловлено целым рядом фармакологических свойств. Так, продукты бактериального метаболизма лактулозы сдвигают pH среды в толстой кишке в кислую сторону, что приводит к подавлению размножения патогенных микроорганизмов и угнетению процессов гниения. Помимо этого, являясь пищевым субстратом для бактерий, лактулоза стимулирует рост собственных бифидобактерий и лактобактерий в толстом кишечнике, а это, в свою очередь, восстанавливает нарушенные функции биотопа кишечника. Активные составляющие препарата не инактивируются в агрессивных средах желудка и двенадцатиперстной кишки, что обеспечивает 100% доставку непосредственно к месту действия. Лактофильтрум производится из компонентов природного происхождения в таблетированной форме, что делает его достаточно удобным в применении. Препарат практически не имеет противопоказаний к применению и побочных эффектов [22, 23].
Под нашим наблюдением находилось 50 пациентов (средний возраст 16,7 ± 2,1 года, продолжительность заболевания 12,3 ± 1,8 года) с диагностированным по основным критериям атопическим дерматитом в стадии обострения. У большинства пациентов АтД носил распространенный характер — индекс SCORAD (SCORing Atopic Dermatitis) составил 38,4 ± 5,2 балла, индекс ЕASI (Eczema Area and Severity Index) — 26,5 ± 3,1 балла, что соответствует среднетяжелому течению АтД. В зависимости от проводимого лечения пациенты были разделены на две сопоставимые по основным клинико-морфофункциональным параметрам группы. В первую (основную) группу вошли 25 пациентов, которые получали препарат Лактофильтрум по 2 таблетки три раза в сутки на протяжении 21 дня и фармакотерапию, соответствующую стандартам при данной патологии. Пациенты второй группы (25 человек) получали традиционную медикаментозную терапию.
Под влиянием комплексного лечения в основной группе через 3 недели индекс SCORAD снизился на 86%, ЕASI — на 74%. В контрольной группе снижение было достоверно менее значимым — 70% и 62% соответственно (рис. 5).
В процессе лечения с улучшением клинической картины заболевания пропорционально улучшались и показатели качества жизни. При этом более выраженная положительная динамика дерматологического индекса качества жизни (ДИКЖ), особенно в первые дни терапии, была отмечена у пациентов основной группы. Так, через одну неделю параметры ДИКЖ улучшились на 26% в первой группе и лишь на 12% во второй группе. К концу курса ДИКЖ улучшился на 86% и 68% соответственно. Таким образом, по оценке самими пациентами эффективности и комфортности проводимого лечения метод, включающий применение Лактофильтрума, является наиболее эффективным.
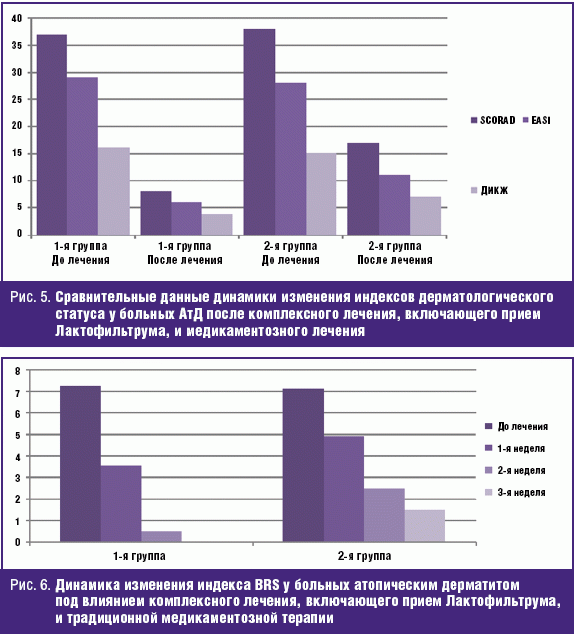
Основным клиническим симптомом атопического дерматита является зуд. Анализ влияния комплексного метода терапии на выраженность зуда проводился с использованием опросника Behavioral rating scores (BRS). До лечения в первой группе значение индекса BRS составило 7,2 ± 0,5 балла, во второй группе — 7,1 ± 0,3 балла. Уже через 1 неделю от начала лечения в первой группе отмечался более выраженный регресс субъективной симптоматики: снижение индекса BRS на 52%, во второй группе — на 37%. К концу лечения в первой группе значение индекса BRS составило 0,3 ± 0,1 балла (снижение 96%). В контрольной группе к концу лечения индекс снизился на 77% — 1,6 ± 0,4 балла (рис. 6).
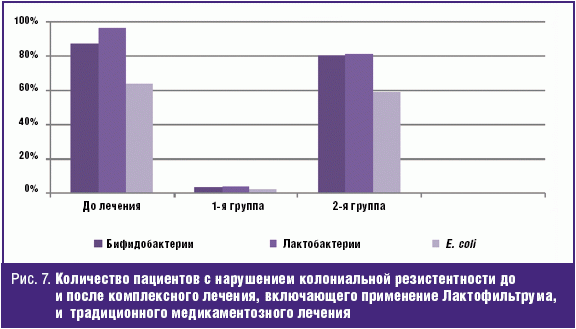
До лечения у большинства пациентов (88%) отмечалось нарушение колониальной резистентности с достоверным снижением количества лактобактерий, бифидобактерий и кишечной палочки с нормальными ферментативными свойствами, при этом у 36% дисбиоз сопровождался клиническими симптомами дисфункции кишечника: метеоризм, усиление перистальтики, нарушение стула, дискомфортные субъективные ощущения. После комплексного лечения в основной группе у 96% пациентов определялось нормальное содержание представителей защитной микрофлоры. Такая же тенденция наблюдалась и в отношении клинических симптомов дисбиоза. В группе сравнения достоверно значимых изменений количественного содержания лактобактерий, бифидобактерий и E. coli не отмечалось (рис. 7).
Эти данные находились в соответствии с показателями, отражающими состояние АМФК, которое исследовалось с помощью мазков отпечатков на предмет обсемененности S. aureus. До лечения у большинства больных (72%) отмечался высокий показатель АМФК — более 100 КОЕ/отпечаток, у 28% — повышенный показатель АМФК — 20–100 КОЕ/отпечаток. После комплексной терапии в основной группе высокий показатель АМФК не определялся ни у одного пациента, повышенный — у 12%. В контрольной группе повышенный показатель АМФК отмечался у 72% больных, высокий показатель АМФК — у 20%, нормальный — лишь у 8% больных.
Таким образом, одним из факторов, отягчающих течение атопического дерматита, может являться нарушение колониальной резистентности кишечника (дисбиоз), которое сопровождается нарушениями функций данного биотопа и приводит к повышенной эндотоксинемии, аллергизации и несостоятельности иммунобиологической реактивности макроорганизма. Комплексная терапия больных атопическим дерматитом должна включать методы энтеросорбции и применение пребиотиков, в частности, Лактофильтрума, обладающего высокой фармакологической эффективностью.
Литература
- Ришко Е. Ю. Аутомикрофлора кожи в области биологически активных точек как индикатор здоровья пациентов с бронхолегочной патологией и критерий оценки эффективности их иглорефлексотерапии. Автореф. дисc. канд. мед. наук. М., 2005. 24 с.
- Yang Y. W., Tsai C. L., Lu C. Y. Exclusive breastfeeding and incident atopic dermatitis in childhood: a systematic review and meta analysis of rospective cohort studies // The British Journal of Dermatology. 2009; 161 (2): 373–383.
- Шендеров Б. А. Медицинская микробная экология и функциональное питание. Т. III. Пробиотики и функциональное питание. М.: Грант. 2001. 208 с.
- Дисбиоз кишечника: руководство по диагностике и лечению. Под редакцией Е. И. Ткаченок, А. Н. Суворова. СПб: Спецлит. 2007. 238 с.
- Овсянников Д. Ю. Дисбактериоз кишечника у детей: этиология, клиническое значение, диагностические критерии, современные методы коррекции // Педиатрия. 2011, 2, с. 10–19.
- Беюл Е. А., Куваева И. Б. // Клиническая медицина. 1986, 11, с. 37–44.
- Летцель Х., Хергет Х. Управление симбиозом (лечение больных дисбиозом). Пер. с нем. М., 2009. 42 с.
- Новокшонов А. А., Соколова Н. В., Бережкова Т. В., Сахарова А. А. Клиническая эффективность нового энтеросорбента в комплексной терапии острых кишечных инфекций вирусной этиологии у детей // Лечащий Врач. 2009, № 7, c. 78–80.
- Копанев Ю. А., Соколов А. Л. Дисбактериоз кишечника: микробиологические, иммунологические, клинические, микрологические аспекты. М., 2002. 147 с.
- Николаев В. Г. Энтеросорбция: состояние вопроса и перспективы на будущее // Вестник проблем биологии и медицины. 2007, № 4, с. 7–17.
- Ратникова Л. И., Пермитина. Энтеросорбция в лечении интоксикационного синдрома // Материалы III Ежегодного Всероссийского конгресса по инфекционным болезням. Москва, 28–30 марта 2011. 306–307.
- Учайкин В. Ф., Новокшонов А. А., Соколова Н. В., Бережкова Т. В. Энтеросорбция — роль энтеросорбентов в комплексной терапии острой и хронической гастроэнтерологической патологии. Пособие для врачей. М., 2008. 24 с.
- Боткина А. С., Бельмер С. В. Дерматологические проявления заболеваний ЖКТ. Материалы XIV Конгресса детских гастроэнтерологов России. М., 2007.
- Плаксина И. А. Распространенность и клинико-иммунологические особенности течения атопического дерматита, сопровождающегося дисбиозом кишечника. Автореф. дисс. канд. мед. наук. Краснодар, 2007. 21 с.
- Тучков Д. Ю. Синдром диареи при атопическом дерматите у детей раннего возраста. Автореф. дисс. канд. мед. наук. Оренбург, 2004. 20 с.
- Фокина Р. А. Особенности течения атопического дерматита в условиях Якутии у детей и подростков в сравнительном аспекте // Дальневосточный медицинский журнал. Приложение 4. 2007, с. 18–19.
- Нагорная Н. В., Лимаренко М. П. Энтеросорбция в педиатрической практике: выбор оптимального сорбента // Медицина сегодня. 2010; 11–12, с. 331–332.
- Применение метода энтеросорбции в практической медицине // Сборник клинических исследований препаратов Фильтрум-СТИ и Лактофильтрум. Часть III: Аллергология. Дерматология. Нефрология. Профессиональная патология. Наркология. М., 2006. 24 с.
- Ревякина В. А. Энтеросорбенты в комплексной терапии атопического дерматита у детей // Эффективная фармакотерапия в дерматовенерологии и дерматокосметологии. 2010; № 2: С. 14–16.
- Ishida Y., Nakamura F., Kanzato H. et al. Clinical effects ofacidophilus strain L-92 on perennial allergic rhinitis: a double blind, placebo controlled study // J. Dairy Sci. 2005; 88: 527–533.
- Galdeano C. M., Perdigton G. The probiotic bacterium Lactobacillus casei induces activation of the gut mucosal immune system through innate immunity // Clin. Vacc. Immunol. 2006; 13: 219–226.
- Калюжная Л. Д., Милорава Т. Т., Турик Н. В. и др. Новый пребиотик в комплексной терапии атопического дерматита у детей. Применение метода энтеросорбции // Искусство лечения. 2006; 10 (36).
- Снарская Е. С. Коррекция эндотоксемии при атопическом дерматите у детей препаратом Лактофильтрум // Педиатрия. 2011, 2, с. 36–40.
Статья опубликована в журнале Лечащий Врач
материал MedLinks.ru