Ключевые слова: поздняя кожная порфирия, многофакторное заболевание, ВИЧ-инфекция, порфирины.
Для цитирования: Уфимцева М.А., Канева Е.В., Худорожкова Н.П. Поздняя кожная порфирия // РМЖ. Дерматология. 2016. № 10. С. 651–654.
Для цитирования: Уфимцева М.А., Канева Е.В., Худорожкова Н.П. Поздняя кожная порфирия // РМЖ. 2016. №10. С. 651-654
+Ufimtseva M.A., Kaneva E.V., Khudorozhkova N.P.
Ural State Medical University, Ekaterinburg, Russia
Porphyria cutanea tarda is the most prevalent subtype of porphyria and the most common inherited condition produced by additional exogenous factors. The paper reviews etiology and pathogenesis as well as clinical signs of porphyria cutanea tarda. Currently, this subtype of porphyria is considered as a multifactorial disorder which is resulted from the latent or manifest liver damage followed by porphyrin metabolism abnormalities. A variety of exogenous and endogenous factors contribute to the pathogenesis of this disease. The paper addresses the classification of clinical manifestations of porphyria cutanea tarda. It is classified by the prevalent site of lesion into cutaneous, cutaneous visceral, cutaneous nervous, and mixed subsets. 80% of these patients present with atypical forms, i.e., scleroderma-like, ulcero-necrotic, or melanoderma-like. Inherited erythropoietic and hepatic porphyrias are diagnosed by typical abnormalities in laboratory tests and skin manifestations. Major diagnostic criteria of porphyria cutanea tarda and pathognomonic symptoms are discussed. The clinical case illustrates the diagnosis of porphyria cutanea tarda in an HIV-positive woman.
Key words: HIV-positive patient, multifactorial disorder, HIV infection, porphyrins.
For citation: Ufimtseva M.A., Kaneva E.V., Khudorozhkova N.P. Porphyria cutanea tarda // RMJ. Dermatology. 2016. № 10. P. 651–654.
Статья посвящена проблеме поздней кожной порфирии
Определение, эпидемиология
Поздняя кожная порфирия (ПКП) – наиболее распространенная форма порфирии, обусловленная нарушением синтеза гемов печени, сопровождающаяся повышенным образованием и выделением уропорфирина и копропорфирина мочой и задержкой их в коже [1].
Выявляется с частотой 0,5 случая на 100 тыс. населения [1, 2]. Как правило, болеют мужчины в возрасте 40–50 лет [2–4]. В то же время за минувшие 10 лет в 3 раза в сравнении с 1970-ми годами увеличилось число женщин с ПКП [2].
ПКП – заболевание с хроническим рецидивирующим течением, четко связанным с сезонами года. Рецидивы болезни у 90–95% больных наступают в весенне-летний период [5].
Этиология
Многочисленные исследования подтверждают, что порфирия редко зависит от одной определенной причины, но чаще является многофакторным заболеванием и набор факторов риска индивидуален для каждого пациента [6].
Выделяют 2 основных типа заболевания:
1) наследственный (аутосомно-доминантный), выявляется в детском возрасте во всех поколениях;
2) приобретенный (спорадический), при котором у всех без исключения больных имеет место сочетанная патология внутренних органов:
а) стеатогепатит (алкогольной и/или вирусной этиологии);
б) патология сердечно-сосудистой системы (артериальная гипертензия, стенокардия, инфаркт миокарда в анамнезе);
в) патология ЖКТ (язвенная болезнь желудка и двенадцатиперстной кишки, хронический панкреатит алкогольной этиологии);
г) патология дыхательной системы (хронический обструктивный бронхит), курение;
д) сахарный диабет;
е) хронические дерматозы (диссеменированная красная волчанка, хроническая пиодермия, экзема, псориаз).
Ведущим фактором в развитии ПКП является употребление алкоголя. При наличии наследственной предрасположенности даже кратковременная интоксикация способна привести к быстрому прогрессированию специфических нарушений порфиринового обмена. В то же время при отсутствии генетически детерминированных дефектов в системе ферментов поломка в метаболизме порфиринов возникает после продолжительной интоксикации и обусловлена прямым токсическим действием [1, 4, 7]. Еще одним немаловажным триггерным фактором является наличие хронической НСV-инфекции. Активно протекающий хронический гепатит С диагностируют у 25–90% пациентов с ПКП в разных регионах планеты, в том числе в России [8].
Среди страдающих ПКП 66% женщин принимали эстрогены (с этим, возможно, связано увеличение числа больных порфирией женщин за последние 10 лет), 13% исследуемых были ВИЧ-инфицированы [7]. Некоторые исследования предполагают участие ВИЧ-инфекции в повреждении окислительной системы печени, что приводит к нарушению обмена порфирина и таким образом провоцирует развитие порфирии [6, 9–12]. Диагноз тяжелой ПКП, особенно у молодых людей, должен служить причиной немедленного обследования на ВИЧ [11].
Перегрузка железом также зачастую связана с этим заболеванием и, как полагают, играет определенную роль в его патогенезе [3, 13]. Еще одним предрасполагающим фактором развития порфирии является длительный контакт с нефтепродуктами [8, 14, 15].
Патогенез
Блокирование или частичное снижение активности уропорфириноген-III-декарбоксилазы, участвующей в биосинтезе порфиринов, с увеличением активности печеночной синтетазы сигма-аминолевулиновой кислоты приводит к увеличению уровня порфиринов (плазмы, мочи, печени, кала) с последующей фотосенсибилизацией тканей [16, 17].
Классификация
В зависимости от преобладания поражения кожи, внутренних органов или нервной системы выделяют 4 клинические формы поздней кожной порфирии: кожную, кожно-висцеральную, кожно-нервную и смешанную.
Кожная форма характеризуется изолированным поражением кожи при нормальных показателях печеночных проб (трансаминаза, билирубин, щелочная фосфатаза).
Для кожно-висцеральной формы характерно полиорганное проявление заболевания. В развитии патологии провоцирующим фактором служат перенесенные заболевания печени, в том числе вирусный гепатит. Поражения печени развиваются через 1–2 года на фоне кожных проявлений, что выявляется на УЗИ (гепатомегалия).
Кожно-нервная форма поздней кожной порфирии развивается у подавляющего большинства пациентов на фоне черепно-мозговой травмы (ушиб, сотрясение). Сопровождается развитием полиневритического синдрома, который характеризуется гипестезией в области рук и лица, похуданием лица, кистей и плечевого пояса со снижением мышечной силы. Одновременно развиваются вегетативно-трофические нарушения (выраженный гипертрихоз в височно-скуловой области, дистрофические изменения ногтевых пластин, преждевременное старение кожи лица). Реже встречается астено-вегетативный синдром с трофическими нарушениями.
Смешанная форма поздней кожной порфирии развивается у лиц с отягощенным анамнезом (употребление наркотиков, алкоголизм, туберкулез легких, сифилис, малярия, бруцеллез). Характеризуется быстрым развитием поражения нервной системы (полиневритический, астено-вегетативный синдром с выраженными трофическими нарушениями) и патологическими изменениями печени, которые прогрессируют и завершаются формированием цирроза печени [2].
Клиника
Клинически ПКП характеризуется появлением на открытых участках кожи (тыл кистей, лицо, шея, ушные раковины) зудящих пузырей величиной до 10 мм в диаметре, наполненных прозрачным содержимым [2]. Пузыри быстро вскрываются с образованием эрозий, которые покрываются корками, иногда серозно-гнойного характера. Отмечается легкая ранимость кожи при малейшей травме [1].
Высыпания обычно возникают после солнечного облучения, вследствие чего обострения заболевания наблюдаются летом и осенью при солнечной погоде. Постепенно нарастает меланоз открытых участков кожи, усиливаются естественные складки лица, появляются морщины, признаки преждевременного старения кожи. Больные выглядят значительно старше своих лет. Наблюдается фиолетово-коричневое окрашивание век и конъюнктивы. На месте бывших пузырей остаются атрофические поверхностные рубцы.
ПКП свойственны поражения печени, нарушение функций ЖКТ, ожирение. Встречаются различные поражения органа зрения: конъюнктивит, расширение сосудов глазного дна, помутнение роговицы, нарушение цветовосприятия [16, 18–20].
При лабораторных исследованиях выявляется повышение активности аминотрансфераз, гамма-глутамилтрансферазы, гипергаммаглобулинемия, гиперпорфиринемия, гиперферремия. Патогномонично увеличение концентрации уропорфирина и копропорфирина I и III фракций [16, 20, 21].
Клинический случай
Пациентка Д., 36 лет, считает себя больной с апреля 2012 г., когда, проснувшись утром, заметила два пузырька на носу размером 2–3 мм, с прозрачным содержимым. Самостоятельно вскрыла, после чего образовались корки желтоватого цвета, наступил полный регресс кожных высыпаний.
Второй эпизод заболевания наблюдался в июле 2012 г.: пузырьки 3–4 мм на тыльной поверхности обеих кистей, с прозрачным содержимым. Обратилась за помощью к дерматологу по месту жительства, где был поставлен диагноз: фотодерматоз. Получала лечение: Sol. Chloropyramini 2% – 1 ml № 5 in amp., внутримышечно; Sol. Calcii chloridi 10% – 10 ml № 10 in amp., внутривенно; Sol. Betamethasoni 1,0 ml № 1 in amp., внутримышечно. На фоне проводимого лечения стали появляться новые пузыри размером от 3 до 10 мм, с тенденцией к периферическому росту. На месте пузырей образовались медленно заживающие, резко болезненные эрозии.
После проведения дополнительного обследования, на основании оранжево-красного свечения мочи под лампой Вуда поставлен диагноз: поздняя кожная порфирия. Далее произведена коррекция лечения: Caps. Tocopheroli acetatis 0,2 № 20, по 1 капсуле 1–2 раза в сутки в течение 1 нед.; Ung. Dioxomethyltetrahydropyrimidini+Chloramphenicoli 100,0, наружно на высыпания утром; Linimenti Zinci oxydi 10% – 30 ml, тонким слоем на места поражения на ночь, для лица – фотозащитный крем с SPF 50. Положительного эффекта от терапии не наблюдалось. Пузыри продолжали появляться на лице, шее, верхних конечностях и пальцах стоп.
В анамнезе: BИЧ IVБ стадии с 2000 г., фаза мнимой ремиссии на фоне ретровирусной терапии; в 2002 г. – аппендэктомия. Употребление героина в 1993–1995 гг. Ранее – алкоголизм, на данный момент употребление алкоголя 1 раз в месяц 0,5 л водки. Курение с 1998 г., 1 пачка сигарет в день.
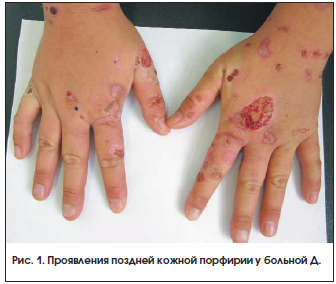
Локальный статус: кожа вне очагов высыпаний физиологической окраски, сухая, тургор снижен. Кожный процесс носит распространенный характер, симметричный, локализован на лице, шее, верхних конечностях, преимущественно на тыльной поверхности кистей, кожи стоп. Процесс представлен везикулами, пузырями с серозным, серозно-геморрагическим содержимым, покрышка напряжена, легко травмируется. На месте вскрывающихся везикул – эрозии ярко-красного цвета, серозно-геморрагические и серозно-гнойные корки. Кожа в местах поражения гиперемирована, утолщена. В местах заживших дефектов отмечаются очаги дисхромии с нечеткими границами и атрофические рубцы неправильных очертаний (рис. 1). Субъективно: чувство жжения, умеренная болезненность эрозий. Общее состояние удовлетворительное: предъявляет жалобы на слабость, общее недомогание.
Моча в свете ультрафиолетовых лучей лампы Вуда имеет оранжево-красное свечение. В биохимических анализах крови: повышение АСТ до 51,22 (референсный интервал 5–34 МЕ/л), глобулинов – до 34,07 (19–30 г/л), снижение альбуминов до 34,08 (35–54 г/л). Общий анализ крови: СОЭ – 30 мм/ч, остальные показатели в пределах нормы. Анализ крови на маркеры вирусных гепатитов – отрицательный результат. Микроскопическое исследование на клетки Тцанка и эозинофилию пузыря – отрицательный результат. Исследование кала на гельминты и простейшие – не обнаружены. Содержание уропорфиринов в моче – в норме, копропорфирина – повышено. Порфирины в кале не определялись. Антитела к Treponema pallidum не обнаружены. Другие лабораторные показатели в пределах нормы. Патологии со стороны других органов и систем не выявлено.
Лечение: Disol 400 ml, внутривенно капельно (Натрия ацетат + Натрия хлорид); Tab. Calcii gluconatis 0,5 № 40, по одной таблетке внутрь 3 раза в день; Tab. Cetirizini 0,05 № 10, по одной таблетке внутрь 1 раз в день; Sol. Fucorcinum 10 ml, наружно на очаги поражения 2–4 раза в сутки; Ung. Betamethasoni + Gentamycini 30,0, наружно на очаги поражения 2 раза в сутки.
Проводимую терапию перенесла удовлетворительно, без побочных эффектов. Состояние улучшилось. Высыпания на всех участках пораженной кожи перешли в стадию регресса, на местах инволюции элементов – очаги дисмеланоза. Прогноз благоприятный.
Данное сообщение представляет собой особый интерес по ряду клинических аспектов. Во-первых, пациент – женского пола, что при данной патологии встречается достаточно редко. Во-вторых, нельзя исключить то, что причиной развития ПКП, возможно, стали употребление героина и наличие ВИЧ-инфекции в анамнезе, на основании чего мы можем отнести данный клинический случай к смешанной ПКП. HCV-инфекция, как наиболее частая причина ПКП, у пациентки отсутствует и не принимает участия в патогенезе заболевания. Контакт с нефтепродуктами, прием гормональных контрацептивов, перегрузку железом, которые также играют роль триггерных факторов в развитии ПКП, пациентка отрицает. Семейный анамнез по заболеваниям кожи не отягощен – нельзя предполагать наследственный характер заболевания. К сожалению, среди прочих лабораторных и инструментальных исследований не проведено УЗИ печени. Следовательно, мы не можем с абсолютной уверенностью отрицать развитие алкогольного стеатогепатита, сформировавшегося ранее на фоне хронической алкогольной интоксикации, что также могло привести к развитию данной патологии. Но, по данным исследований кафедры профилактической медицины и общественного здравоохранения Медицинского университета города Техаса, 13% исследуемых больных со смешанной ПКП имели ВИЧ, что не отрицает наличия ВИЧ-инфекции в качестве одного из главных предрасполагающих факторов развития ПКП [11].
На данном этапе сложно судить, какие именно факторы имеют ключевое значение в развитии заболевания, необходимо помнить о его полиэтиологическом характере. И, как в приведенном выше примере, наряду с прочими причинами, нельзя забывать о роли ВИЧ-инфекции в патогенезе ПКП.
Литература
1. Оркин В.Ф., Шабогина А.А., Олехнович Н.М., Платонова А.Н., Надежкина Е.В., Кочнева Е.В. Поздняя кожная порфирия // KlinDermatolVenerol. 2008. № 3. С. 20–23 [Orkin V.F., Shabogina A.A., Olehnovich N.M., Platonova A.N., Nadezhkina E.V., Kochneva E.V. Pozdnjaja kozhnaja porfirija // KlinDermatolVenerol. 2008. № 3. S. 20–23 (in Russian)].
2. Кузнецова Н.П., Чащин А.Ю., Афанасьева И.Г. Отдаленные результаты лечения и реабилитации больных поздней кожной порфирией // Рос. журн. кож. и вен. бол. 2007. № 5. С. 8–11 [Kuznecova N.P., Chashhin A.Ju., Afanas’eva I.G. Otdalennye rezul’taty lechenija i reabilitacii bol’nyh pozdnej kozhnoj porfiriej // Ros. zhurn. kozh. i ven. bol. 2007. № 5. S. 8–11 (in Russian)].
3. Кривошеев А.Б., Кривошеев Б.Н., Кондратова М.А. Метаболический синдром и поздняя кожная порфирия // Рос. журн. кож. и вен. бол. 2011. № 5. С. 20–27 [Krivosheev A.B., Krivosheev B.N., Kondratova M.A. Metabolicheskij sindrom i pozdnjaja kozhnaja porfirija // Ros. zhurn. kozh. i ven. bol. 2011. № 5. S. 20–27 (in Russian)].
4. Кривошеев А.Б., Кривошеев Б.Н., Морозов Д.В. Латентная поздняя кожная порфирия: клинические, биохимические и прогностические аспекты // Рос. журн. кож. и вен. бол. 2008. № 3. С. 8–15 [Krivosheev A.B., Krivosheev B.N., Morozov D.V. Latentnaja pozdnjaja kozhnaja porfirija: klinicheskie, biohimicheskie i prognosticheskie aspekty // Ros. zhurn. kozh. i ven. bol. 2008. № 3. S. 8–15 (in Russian)].
5. Кривошеев Б.Н., Кривошеев А.Б. Биоритмы метаболизма порфиринов при поздней кожной порфирии // Рос. журн. кож. и вен. бол. 2007. № 2. С. 37–42 [Krivosheev B.N., Krivosheev A.B. Bioritmy metabolizma porfirinov pri pozdnej kozhnoj porfirii // Ros. zhurn. kozh. i ven. bol. 2007. № 2. S. 37–42 (in Russian)].
6. Egger N.G., Goeger D.E., Payne D.A. et al. Porphyria cutanea tarda: multiplicity of risk factors including HFE mutations, hepatitis C, and inherited uroporphyrinogen decarboxylase deficiency // Dig. Dis. Sci. 2002. Vol. 47. P. 419–426.
7. Jalil S., Grady J.J., Lee C., Anderson K.E. Associations among behavior-related susceptibility factors in porphyria cutanea tarda // Clin. Gastroenterol. Hepatol. 2010. Vol. 8. P. 297–302.
8. Кривошеев А.Б., Кривошеев Б.Н. Противовирусная терапия поздней кожной порфирии, ассоциированной с хроническим вирусным гепатитом С // Рос. журн. кож. и вен. бол. 2009. № 2. С. 39–45 [Krivosheev A.B., Krivosheev B.N. Protivovirusnaja terapija pozdnej kozhnoj porfirii, associirovannoj s hronicheskim virusnym gepatitom S // Ros. zhurn. kozh. i ven. bol. 2009. № 2. S. 39–45 (in Russian)].
9. Almehni A., Deliri H., Szego G.G. et al. Porphyria cutanea tarda in a patient with HIVinfection // W. V. Med. J. 2005. Vol. 101. P. 19–21.
10. Aziz Ibrahim A., Esen U.I. Porphyria cutanea tarda in pregnancy: a case report // J. Obstet. Gynaecol. 2004. Vol. 24. P. 574–575.
11. Hift R.J., Corrigall A.V., Hancock V. et al. Porphyria cutanea tarda: the etiological importance of mutations in the HFE gene and viral infection is population-dependent // Cell. Mol. Biol. (Noisy-le-grand). 2002. Vol. 48. P. 853–859.
12. Wickliffe J.K., Abdel-Rahman S.Z., Lee C. et al. CYP1A2*1F and GSTM1 alleles are associated with susceptibility to porphyria cutanea tarda // Mol. Med. 2011. Vol. 17. P. 241–247.
13. Labidi J. Porphyria cutanea tarda in a chronic hemodialysis patient // Saudi J. Kidney Dis. Transpl. 2010. Vol. 21. P. 919–922.
14. Васильев О.Н. Применение делагила в комплексе с преднизолоном при урокопропорфирии (поздней кожной порфирии) // Рос. журн. кож. и вен. бол. 2005. № 5. С. 38–40 [Vasil’ev O.N. Primenenie delagila v komplekse s prednizolonom pri urokoproporfirii (pozdnej kozhnoj porfirii) // Ros. zhurn. kozh. i ven. bol. 2005. № 5. S. 38–40 (in Russian)].
15. Кривошеев Б.Н., Кривошеев А.Б. Поздняя кожная порфирия как внепеченочное проявление хронической HCV-инфекции // Рос. журн. кож. и вен. бол. 2008. № 2. С. 13–18 [Krivosheev B.N., Krivosheev A.B. Pozdnjaja kozhnaja porfirija kak vnepechenochnoe projavlenie hronicheskoj HCV-infekcii // Ros. zhurn. kozh. i ven. bol. 2008. № 2. S. 13–18 (in Russian)].
16. Кожные и венерические болезни. Справочник / под ред. О.Л. Иванова. М.: Медицина, 1997. С. 213–214 [Kozhnye i venericheskie bolezni. Spravochnik / pod red. O.L. Ivanova. M.: Medicina, 1997. S. 213–214 (in Russian)].
17. Хэбиф Т.П. Кожные болезни. Диагностика и лечение: пер. с англ. Т.П. Хэбиф / под ред. А.А. Кубановой. М.: Медпресс-информ, 2006. С. 376–380 [Hjebif T.P. Kozhnye bolezni. Diagnostika i lechenie: per. s angl. T.P. Hjebif / pod red. A.A. Kubanovoj. M.: Medpress-inform, 2006. S. 376–380 (in Russian)].
18. Кузнецова Н.П., Панков Б.С., Чубарова А.С. и др. Порфирии. М., 1981. С. 66–146 [Kuznecova N.P., Pankov B.S., Chubarova A.S. i dr. Porfirii. M., 1981. S. 66–146 (in Russian)].
19. Монахов С.А. Поздняя кожная порфирия // Рос. журн. кож. и вен. бол. 2002. № 5. С. 83–85 [Monahov S.A. Pozdnjaja kozhnaja porfirija // Ros. zhurn. kozh.-ven. bol. 2002. № 5. S. 83–85 (in Russian)].
20. Пономарев А.А., Куликов Е.П., Караваев Н.С., Федосеев А.В. Редкие кожно-висцеральные синдромы. Рязань, 1998. С. 422–442 [Ponomarev A.A., Kulikov E.P., Karavaev N.S., Fedoseev A.V. Redkie kozhno-visceral’nye sindromy. Rjazan’, 1998. S. 422–442 (in Russian)].
21. Фицпатрик Т., Джонсон Р., Вульф К. и др. Дерматология: Атлас-справочник : пер. с англ. М., 1999. С. 262–267 [Ficpatrik T., Dzhonson R., Vul’f K. i dr. Dermatologija: Atlas-spravochnik : per. s angl. M., 1999. S. 262–267 (in Russian)].
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
Информация с rmj.ru