Обзор посвящен целесообразности использования витамина-гормона D с профилактической и лечебной целью
Нарушение образования гормонов и их дефицит являются важными причинами многих заболеваний человека. Дефицит одного из них — D-гормона (чаще представленный D-гиповитаминозом либо D-витаминной недостаточностью), обладающего широким спектром биологических свойств и участвующего в регуляции многих важных физиологических функций, также имеет негативные последствия и лежит в основе ряда видов патологических состояний и заболеваний, которые во время менопаузы будут только усугубляться [1, 2].
Термином «витамин D» объединяют группу сходных по химическому строению и существующих в природе нескольких форм витамина D:
витамин D1 — соединение эргокальциферола и люмистерола в соотношении 1:1;
витамин D2 — эргокальциферол, образующийся из эргостерола под действием солнечного света, главным образом в растениях; представляет собой наряду с витамином D3 одну из двух наиболее распространенных природных форм витамина D;
витамин D3 — колекальциферол, образующийся в организме животных и человека под действием солнечного света из 7-дегидрохолестерина. Именно его рассматривают как «истинный» витамин D, тогда как другие представители этой группы считают модифицированными производными витамина D;
витамин D4 — дигидротахистерол или 22,23-дигидроэргокальциферол;
витамин D5 — ситокальциферол (образуется из 7-дегидроситостерола).
Исторически сложилось, что D-гиповитаминоз был связан с заболеваниями скелета, включая: дефицит кальция, фосфора и нарушения костного обмена, остеопороз, переломы, снижение мышечной силы. В 2000-х гг. внимание исследователей было обращено на связь дефицита витамина D с раком, сердечно-сосудистыми заболеваниями (ССЗ), метаболическими расстройствами, инфекционными и аутоиммунными заболеваниями, а также смертностью [4].
Дефицит витамина D проявляется диффузной болью в костях и мышцах, слабостью, парестезиями, а также повышенной восприимчивостью к воспалению в концевых пластинах позвонков, способствует увеличению частоты таких заболеваний, как ревматоидный артрит, системная красная волчанка, рассеянный склероз, сахарный диабет 1 типа, синдром раздраженного кишечника [5].
Исследования свидетельствуют о том, что дефицит витамина D во время беременности ассоциирован с ее неблагоприятными исходами: повышенным риском преэклампсии, инфекций, преждевременных родов, кесарева сечения, гестационного диабета. Оптимальная конверсия витамина D в 1,25(ОН)
во время беременности достигается при уровне 25(ОН)D
более 40 нг/мл. Рандомизированные клинические исследования демонстрируют снижение частоты осложнений беременности у пациенток, получающих высокие дозы витамина D. У женщин, получающих витамин D, снижен риск дефицита витамина D (рахита) у ребенка. Хотя и общепризнанно, что беременность и лактация представляют собой состояния с повышенной потребностью в витамине D, четких рекомендаций по адекватному восполнению его дефицита в настоящее время нет [2].
Дефицит витамина D в настоящее время является глобальной проблемой общественного здравоохранения, затрагивающей более 1 млрд людей во всем мире [6, 7].
По результатам исследований, до 80% канадского и европейского населения имеют дефицит витамина D, в то время как приблизительно треть населения США испытывает его недостаток [8]. Немецкий опрос показал, что чуть более 60% населения Германии имеют уровень 25(OH)D
ниже 20 нг/мл [9].
40 нмоль/л, данные показатели шкалы депрессии Бека бы-ли значительно ниже. Лечение высокими дозами витамина D в течение 1 года может улучшить эти показатели [14].
Глобальный рост ожирения также может быть связан с более низкими значениями 25(OH)D3, при этом значения 25(OH)D3 обратно пропорциональны индексу массы тела и ожирению [15]. Эта связь сохраняется после корректировки физической активности и изменения питания. Предполагается, что ожирение является независимым фактором риска для снижения уровня 25(OH)D3 в сыворотке, а дефицит витамина D может зависеть от своевременного изменения образа жизни [16].
Средний уровень 25(OH)D3 очень мал при избыточном весе и ожирении, а низкие уровни 25(OH)D3 в сыворотке крови, по-видимому, связаны с гипертриглицеридемией, резистентностью к инсулину и метаболическим синдромом (МС) у лиц с ожирением, более низким уровнем холестерина высокой плотности [17].
Два исследования (NHANES III и NHANES в 2003–2004 гг.) показали значительную обратную связь между концентрациями 25(OH)D3 в сыворотке крови и МС, включая артериальную гипертонию (АГ), заболевания периферических артерий, ишемическую болезнь сердца, инфаркт миокарда, сердечную недостаточность и инсульт. Повышение уровня 25(OH)D3 более 16 нг/мл ассоциируется со статистически значимым снижением артериального давления (АД). Уровень 25(OH)D3 находится в обратной зависимости от толщины интима-медиа и толщины максимальной атеросклеротической бляшки в сонной артерии [18].
Нормализация уровня витамина D может уменьшать систолическое АД и таким образом понижать риск ССЗ. Также в ряде исследований продемонстрировано, что коррекция дефицита витамина D предотвращает дальнейшую гипертрофию кардиомиоцитов у больных АГ. Экспериментальные исследования указывают, что витамин D участвует в регулировании активации ренина и образовании ангиотензина, непосредственно подавляя чрезмерную экспрессию ренина [19]. Дефицит витамина D также независимо связан с низким уровнем липопротеидов высокой плотности и степенью выраженности ожирения [20].
Эстрогены имеют множественные функции в головном мозге: облегчают синаптогенез, индуцируют усиление секреции фактора роста, защищают от окислительного стресса и регулируют нейротрансмиссию (например, серотонин, норэпинефрин и ацетилхолин) в системах мозга, связанных с познанием и настроением [21]. Активность их проявляется посредством активации внутриклеточных, трансмембранных и мембранных рецепторов эстрогенов наряду с негеномными механизмами. При этом существуют два основных подтипа эстрогеновых рецепторов (ER): ERα и ERβ [22]. ERα преимущественно экспрессируется в гипоталамусе и миндалевидном теле — областях, связанных с вегетативной функцией, эмоциональной регуляцией, ассоциативной и эмоциональной памятью. ERβ в большом количестве присутствуют в гипоталамусе, гиппокампе, коре головного мозга и могут быть связаны с механизмами антидепрессантных эффектов [23].
Основным источником витамина D является воздействие солнечных лучей, особенно между 10:00 и 15:00, весной, летом и осенью [24]. Ежедневное потребление 400 МЕ может быть легко достигнуто благодаря пребыванию на солнце, например, в обеденный перерыв (без риска возникновения эритемы для всех широт). Однако для получения дозы 1000 МЕ во время обеденного перерыва на солнце требуется более интенсивное воздействие на участки кожи, а суточная доза, превышающая 4000 МЕ, вряд ли достижима при такой короткой экспозиции [25].
Метаболизм витамина-гормона D
Витамин D, синтезируемый в коже, может циркулировать в кровотоке как минимум вдвое дольше, чем витамин D, поступающий с пищей из таких продуктов, как жирная рыба, грибы, яйца, молоко (рис. 1). У взрослого человека, одетого в купальный костюм, минимальная доза ультрафиолетового излучения, необходимая для загара, приводит к выработке количества витамина D, эквивалентного 10 000–25 000 МЕ, принятого с пищей [24].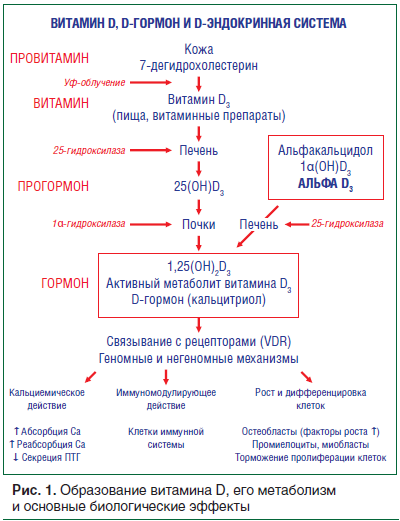
25(OH)D3 — единственный метаболит витамина D, который используется для определения его дефицита, недостаточности или достаточного уровня, является основной циркулирующей формой витамина D, отражающей его суммарное потребление с пищей, и витамина D, который вырабатывается на солнце в коже [26].
Оценка статуса витамина D должна проводиться путем определения уровней 25(OH)D3 в сыворотке крови надежным методом. Рекомендуется проверка надежности используемого в клинической практике метода определения 25(OH)D3 относительно международных стандартов (DEQAS, NIST) [27].
Основываясь на всей этой информации, многие из эталонных лабораторий теперь используют нормативный диапазон для 25(OH)D3 — от 20 до 100 нг/мл. Другие лаборатории признают рекомендацию экспертов о том, что предпочтительный уровень 25(OH)D3 > 30 нг/мл является наиболее желательным, т. к. они сообщили о 45–
65-процентном увеличении эффективности транспорта кальция в кишечнике, когда женщины смогли достичь уровня 25(OH)D3 > 32 нг/мл [28].
В клинических рекомендациях «Дефицит витамина D у взрослых: диагностика, лечение и профилактика», разработанных ФГБУ «Эндокринологический научный центр» Минздрава России и Российской ассоциацией эндокринологов, отмечено, что для поддержания уровня 25(OH)D3 >30 нг/мл может потребоваться потребление витамина D не менее 1500–2000 МЕ/сут (уровень доказательности АI) [2].
Международное эндокринологическое общество руководствуется моделью, которая предполагает использовать ежедневную дозу 1500–2000 МЕ витамина D в день для людей 19–70 лет, чтобы поддерживать сывороточные уровни 25(OH)D3 выше 30 нг/мл с предпочтительным диапазоном 25(OH)D3 40–60 нг/мл. Но есть еще разногласия по поводу «здорового» уровня 25(OH)D3. Многие исследователи предполагают, что верхний предел нормальных значений для 25(OH)D3 составляет 100 нг/мл, однако эта рекомендация основана исключительно на кальциемическом эффекте витамина D, а не на других последствиях для здоровья, включая смертность [29].
Всемирная организация здравоохранения опубликовала в 2008 г. обзор на тему связи витамина D и раковых заболеваний и стала инициатором нескольких исследований на эту тему [30]. К настоящему времени получены данные об увеличении риска рака молочной железы, толстого кишечника, простаты, эндометрия, яичников, пищевода, желудка, поджелудочной железы, мочевого пузыря, почек, ходжкинской и неходжкинской лимфом на фоне дефицита витамина D [31, 32].
Клинические рекомендации по профилактике дефицита витамина D
Уровень витамина D (25(OH)D3) в анализах крови ниже 75 нмоль/л (30 нг/мл) определяется как опасный. В этой связи рекомендуется для минимального уровня смертности от всех причин стремиться к уровню витамина D (25(OH)D3) в крови в диапазоне от 100 нмоль/л (40 нг/мл) до 140 нмоль/л (56 нг/мл) [33].
Показаниями для применения витамина D являются:
дефицит витамина D;
рахит и рахитоподобные заболевания;
гипокальциемическая тетания;
остеомаляция;
заболевания костей на метаболической основе (такие как гипопаратиреоз и псевдогипопаратиреоз).
В России витамин D применяют в основном в двух формах — водном и масляном растворе. Водный раствор содержит особые наночастицы, называемые мицеллами. Они имеют липидный гидрофобный внутренний компонент, с которым связан витамин D, и гидрофильную оболочку, дающую возможность наночастицам одинаково распространяться по всему объему водной среды. При этом гидрофобные концы амфифильных молекул (десятки и сотни
молекул), объединяясь вместе, формируют гидрофобное ядро мицеллы (внутренний компонент), а гидрофильные концы образуют наружную гидрофильную оболочку мицеллы, которая стабилизируется снаружи молекулами растворителя и адсорбированными ионами из водной среды. Благодаря мицеллам витамин D переходит в водорастворимую форму.
Рассмотрим две ситуации:
1. Имеется физиологическое пищеварение. Тогда желчь имеет нормальный состав, и кишечник способен обеспечить путем образования нормального количества полноценных желчных кислот переход жиров и жирорастворимых витаминов (включая витамин D3) в мицеллы для их успешного всасывания, что без желчных кислот и мицелл невозможно. В таком случае для восполнения дефицита витамина D3 пациент может использовать как водный раствор этого витамина, так и масляный — в обоих случаях будет эффективное усвоение препарата.
2. Есть нарушения пищеварения, вызванные различными причинами. Это могут быть различные заболевания ЖКТ (панкреатит, гепатит и стеатогепатит с холестазом, муковисцидоз и другие заболевания) или такие причины, как преклонный возраст пациента, прием специфических лекарств, влияющих на работу органов пищеварения (гиполипидемические препараты, хелаторы, антацидные средства, кортизол, барбитураты, дифенин), использование пациентом специфической диеты, не способствующей полноценному формированию мицелл и мешающей усвоению жирорастворимых витаминов. В итоге у такого пациента значительно уменьшается образование желчных кислот и мицелл в пищеварительном тракте или отмечается их полное отсутствие, и его кишечник уже не может полноценно усвоить жирорастворимые витамины, включая витамин D3. Единственным выходом из этой ситуации является применение водного раствора уже готовых мицелл, содержащих витамин D3. При этом нарушение нормальной секреции желчных кислот и формирования мицелл в кишечнике пациента уже не влияет на нормальное усвоение им витамина D3.
Аквадетрим® — это водорастворимый препарат, основой которого является колекальциферол (витамин D3). 1 капля препарата содержит 500 ME колекальциферола (1 мл=30 капель=15000 ME). Переход витамина D3 в водорастворимое состояние осуществляется с помощью поли-этоксилированной формы касторового масла — полиэтиленгликолевого эмульгатора глицерилрицинолеат макрогола.
Индивидуальный подбор дозы витамина D при его недостаточности или дефиците можно осуществлять в соответствии с рекомендациями Российского общества эндокринологов 2015 г. [2].
Препарат принимают в 1 ложке жидкости (1 капля содержит 500 МЕ колекальциферола). Дозу устанавливают индивидуально, с учетом количества витамина D, которое получает пациент в составе пищевого рациона и в форме лекарственных препаратов. Для беременных женщин возможен прием препарата (Аквадетрим®) в двух вариантах: ежедневно на протяжении всей беременности по 500 МЕ/сут или по 1000 МЕ/сут, начиная с 28-й нед. беременности. Беременным женщинам нельзя применять витамин D в высоких дозах, т. к. в случае передозировки может дать о себе знать его тератогенное действие. Кормящая женщина, которая использует данное средство в больших дозах, может спровоцировать развитие симптомов передозировки у ребенка [34].
Информация с rmj.ru







