Применение статинов в практике терапевта
М. В. Лебедева*, 1, кандидат медицинских наук
О. В. Сусалева**
Н. В. Мальцева**
И. Л. Степанова**
*ГБОУ ВПО Первый МГМУ им. И. М. Сеченова МЗ РФ, **ФКУЗ ЦП № 1 МВД России, Москва
На протяжении двух последних столетий одной из главных проблем современной практической медицины остаются сердечно-сосудистые заболевания (ССЗ). ССЗ лидируют среди причин смертности и инвалидности взрослого населения. Ежедневно в России от ССЗ умирает более 3000 человек [1]. В группу заболеваний системы кровообращения входят ишемическая болезнь сердца (ИБС) и цереброваскулярная болезнь, которые, будучи обусловлены главным образом развитием атеросклероза, являются наиболее распространенными хроническими патологиями, приводящими к потере трудоспособности, снижению качества жизни, инвалидизации и смертности больных [2]. Такие пациенты, как правило, имеют длительный анамнез артериальной гипертензии (АГ). В практике терапевта указанные больные составляют большинство и требуют особого внимания, так как среди них наиболее высок процент сердечно-сосудистых катастроф и осложнений, таких как инфаркт миокарда (ИМ), инсульт, нарушения сердечного ритма, сердечная недостаточность, снижение функции почек.
Есть ли реальные пути для уменьшения частоты данных осложнений и чем врач-терапевт первичного звена может оптимизировать лечение таких больных?
Очевидно, что речь идет прежде всего об адекватной антигипертензивной терапии, которая направлена как на коррекцию артериального давления (АД), так и на защиту органов-мишеней. Однако практика показывает, что этого недостаточно. Эндотелий, как одна из мишеней сосудистой патологии, испытывает на себе влияние не только повышенного АД, но и повреждается атеросклеротическим процессом. Патологическое воздействие атерогенных фракций холестерина начинается задолго до формирования гемодинамически значимых бляшек, препятствующих току крови в жизненно важных органах. Связь сердечно-сосудистых событий с уровнем общего холестерина и холестерина липопротеинов низкой плотности хорошо известна и на сегодняшний день не вызывает сомнений. Так, более тридцати лет назад в крупных эпидемиологических исследованиях (Фремингемское, MRFIT) была обнаружена отчетливая прямая корреляция между концентрацией холестерина и уровнем смертности от ИБС [3–5], что впоследствии было многократно подтверждено [6–11].
Внедрение в 1980-х гг. в клиническую практику статинов (ингибиторов синтеза холестерина) позволило существенно повлиять на соответствующие факторы риска, связанные с высокой смертностью от ССЗ. В это же время в арсенал врачей прочно вошли принципы медицины, основанной на доказательствах, когда эффективность и безопасность, оцениваемые по частоте наступления конкретных событий (например, смерть, инфаркт, инсульт и т. д. — «твердые» конечные точки) стали обязательными и определяли показания к применению любых методов лечения.
Результаты клинических исследований статинов с оценкой «твердых» конечных точек (таких как общая и сердечно-сосудистая смертность, сердечно-сосудистая заболеваемость, частота госпитализаций) послужили весомым обоснованием для расширения показаний к назначению этих препаратов у больных с ИБС, ИМ, острым коронарным синдромом (ОКС), сахарным диабетом (СД) 2-го типа, у лиц, перенесших транзиторную ишемическую атаку или ишемический инсульт, а также у больных с АГ и несколькими сердечно-сосудистыми факторами риска. Лидером в этом направлении является аторвастатин.
У принимающих аторвастатин снижение общей смертности составило 43%, коронарной смерти — 47%, а нефатального ИМ — 52% [13].
Однозначным является доказательство того, что аторвастатин в первую очередь приводит к замедлению и регрессу атеросклероза у пациентов с ИБС (исследование REVERSAL) [14].
Терапия аторвастатином в дозе 80 мг/сут, назначенная в первые часы после начала ОКС, снижает смертность и количество нефатальных ишемических событий у этих пациентов (исследование MIRACL) [15]. Исследование, проведенное у пациентов с инсультом или транзиторными ишемическими атаками (ТИА) и без ИБС показало, что применение аторвастатина 80 мг/сут значимо снижало количество инсультов и кардиоваскулярных событий [16]. Сегодня уже более 20 лет опыта клинического применения Липримара (аторвастатин), препарат зарегистрирован в 118 странах, опыт применения насчитывает более 230 млн пациенто-лет. Всего за время применения аторвастатина в более чем 400 клинических исследованиях самого высокого уровня приняло участие колоссальное количество пациентов, что и определяет в настоящее время лидирующие позиции аторвастатина в профилактике и лечении ССЗ.
Липримар — это единственный препарат, в показаниях к применению которого указана как первичная, так и вторичная профилактика ССЗ. Так, первичная профилактика сердечно-сосудистых осложнений показана пациентам без клинических признаков ИБС, но имеющих несколько факторов риска ее развития — возраст старше 55 лет, никотиновая зависимость, АГ, СД, низкие концентрации холестерина липопротеинов высокой плотности (ХС ЛПВП) в плазме крови, генетическая предрасположенность, в т. ч. на фоне дислипидемии.
Вторичная профилактика сердечно-сосудистых осложнений должна проводиться у пациентов с ИБС с целью снижения суммарного показателя смертности, ИМ, инсульта, повторной госпитализации по поводу стенокардии и необходимости в реваскуляризации [12].
Следует особо отметить, что решение о начале лечения статинами принимается врачом на основании диагноза пациента (табл.). Это касается как любых клинических проявлений атеросклероза, так и заболеваний, ассоциированных с его прогрессированием, например, СД.
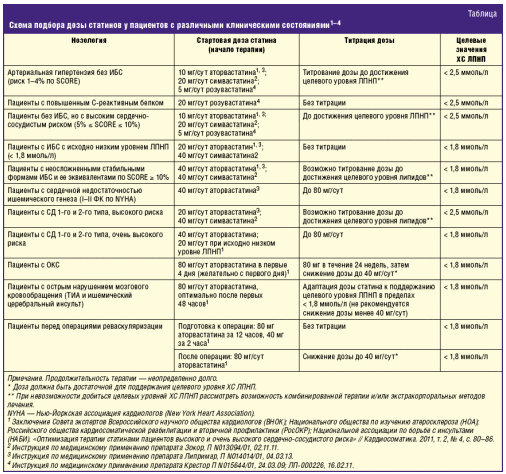
Особое внимание следует уделить больным с АГ, имеющим три и более факторов риска. Основными из них являются мужской пол, отягощенная наследственность, курение, ожирение, метаболический синдром. В данных случаях следует проводить первичную профилактику атеросклеротических заболеваний с реальной возможностью снизить частоту развития у этих больных инфарктов, инсультов.
При назначении статинов необходимо исследовать липидный профиль крови, сывороточные значения печеночных ферментов аспартатаминотрансферазы (АСТ), аланинаминотрансферазы (АЛТ), а также общую креатинфосфокиназу (КФК). Через 4–6 недель лечения следует оценить переносимость и безопасность лечения (жалобы пациента, повторный анализ крови — липиды, АСТ, АЛТ, КФК).
При выборе дозы определяющими являются диагноз и анамнез пациента.
При титровании дозы в первую очередь ориентируются на переносимость и безопасность лечения, во вторую — на достижение целевых уровней липидов. При повышении активности трансаминаз печени более 3 уровней от верхней границы нормы целесообразно повторить анализ крови еще раз. Кроме того, необходимо исключить другие причины гиперферментемии: прием алкоголя накануне, холелитиаз, обострение хронического гепатита или другие первичные и вторичные заболевания печени. Причиной повышения активности КФК могут служить повреждения скелетной мускулатуры: интенсивная физическая нагрузка накануне, внутримышечные инъекции, полимиозит, мышечные дистрофии, травмы, операции, поражения миокарда (ИМ, миокардит), гипотиреоз, застойная сердечная недостаточность и др.
В нашей практике накоплен большой опыт многолетних клинических наблюдений применения Липримара.
Клиническое наблюдение 1.
Женщина, 54 лет, с 49 лет страдает СД 2-го типа, компенсированным, наследственность не отягощена.
При обследовании: утолщение комплекса интима-медиа до 1,1 мм, бляшек нет (по данным ультразвукового исследования (УЗИ) сонных артерий) — признак атеросклероза.
Креатинин крови в норме, но микроальбуминурия увеличена в 2,5 раза, начальное снижение скорости клубочковой фильтрации — признаки диабетической нефропатии. Уровень холестерина липопротеинов низкой плотности (ХС ЛПНП) увеличен до 4,7 ммоль/л.
Клинических признаков атеросклероза нет, однако наличие и длительность СД 2-го типа характеризуется поражением органов-мишеней (почки, эндотелий), а, кроме того, по последним рекомендациям, СД приравнен к ИБС по степени риска развития сердечно-сосудистых осложнений.
Следовательно, пациентке целесообразно назначить статины — показан прием Липримара в дозе 40 мг/сут ввиду значительной высоты сердечно-сосудистого риска.
Через год — сохраняется компенсация СД 2-го типа, клинических проявлений атеросклероза нет, функции почек, печени в норме, микроальбуминурия не превышает 2-кратной нормы, достигнут целевой уровень ХС ЛПНП 1,9 ммоль/л.
Рекомендовано продолжить проводимую терапию, в том числе прием Липримара в дозе 40 мг/сут.
Клиническое наблюдение 2.
Мужчина, 57 лет, АГ 2-й степени, метаболический синдром, наследственность не отягощена.
При обследовании: уровень микроальбуминурии увеличен в 3,5 раза, ХС ЛПНП увеличен до 5,2 ммоль/л, инсулин крови в 1,5 раза. Получает лечение: ингибитор ангиотензинпревращающего фермента, тиазидный диуретик, антагонист кальциевых каналов, Аспирин. АД на целевом уровне. Назначать ли статины?
Для пациента с АГ и тремя факторами риска целесообразно назначить аторвастатин (Липримар в дозе 20 мг/сут) с целью первичной профилактики сердечно-сосудистых осложнений.
При обследовании через 4 месяца: уровень микроальбуминурии снижен до 1,5-кратного, ЛПНП — 2,9 ммоль/л, АСТ, АЛТ, КФК в норме, инсулин крови на прежнем уровне.
Рекомендовано:
- продолжить лечение Липримаром в дозе 20 мг/сут;
- диета, в том числе для снижения веса;
- разработаны индивидуальные физические нагрузки — прогулки пешком 4 раза/нед по 40 мин.
Таким образом, приведенные клинические наблюдения показывают принцип принятия решения о назначении статинов с целью профилактики сердечно-сосудистых осложнений. Помимо исходящего из их механизма действия гипохолестеринового эффекта, для статинов описаны плейотропные (дополнительные, не связанные с гиполипидемическим) эффекты.
К ним относятся:
- улучшение функции эндотелия;
- влияние на воспаление в виде снижения уровня воспалительных маркеров (C-реактивный белок, провоспалительные цитокины);
- уменьшение агрегации тромбоцитов;
- снижение уровня перекисного окисления липидов.
У оригинального аторвастина эти свойства выражены максимально, в том числе по сравнению с другими статинами. Именно сочетание гиполипидемического и фактически противовоспалительного эффектов определяет целесообразность применения аторвастатина у больных сердечно-сосудистыми заболеваниями. Противовоспалительный эффект оказывает воздействие на эндотелий, снижая выраженность агрессивных факторов прогрессирования атеросклероза на внутренней поверхности сосудов, а также позволяет замедлить рост атеросклеротических бляшек, поддерживать стабильное состояние уже сформированных бляшек.
Следует отметить чрезвычайно высокий уровень безопасности аторвастатина (Липримара) во всем спектре применяемых доз [17]. Препарат достоверно реже других статинов вызывает нежелательные явления, статистически доказано, что сравнение с плацебо демонстрирует меньшее число побочных эффектов терапии аторвастатином. Препарат не требует изменения дозы при снижении функции почек, его можно назначать даже в высоких дозах больным, находящимся на гемодиализе. Поражение печени, чаще всего оцениваемое по повышению трансаминаз, также отмечается нечасто при приеме аторвастатина и носит транзиторный характер. Если все-таки уровень АСТ, АЛТ у пациента, находящегося на терапии Липримаром, повысился и составляет более 3-кратного от верхней границы нормы, следует исключить наиболее частые причины такого состояния. Чаще всего «виновником» является сам пациент, допустивший диетические погрешности, среди которых на первом месте — прием алкоголя, чрезмерное употребление богатых жирами продуктов (колбасные или кондитерские изделия, пища, приготовленная на животном жире), на втором — бесконтрольный прием лекарственных препаратов (нестероидные противовоспалительные препараты, антиаритмические средства, цитостатики), на третьем — сопутствующие инфекционные и аутоиммунные заболевания печени. Большое количество выполненных исследований позволило накопить доказательную базу и показать безопасность применения аторвастатина, в том числе у пациентов с заболеваниями печени [18].
Совокупность эффектов, свойственных статинам, максимально проявляется у аторвастатина — современного лидера в этом классе препаратов. Возможность предотвращать сердечно-сосудистые катастрофы, снижать частоту ИМ, инсульта, внезапной сердечной смерти путем назначения аторвастатина у больных с ССЗ позволяет врачу-терапевту активно влиять на снижение сердечно-сосудистой смертности у своих пациентов.
В настоящее время терапия статинами рассматривается как долговременная стратегия первичной и вторичной профилактики сердечно-сосудистых заболеваний и тяжелых ишемических исходов: смерть, инсульт, инфаркт миокарда. В данном классе лекарственных препаратов оригинальный препарат аторвастатин (Липримар) подтвердил эффективное влияние на снижение смертности от сердечно-сосудистых осложнений при хорошей переносимости и высокой безопасности.
Литература
- Шальнова С. А., Деев А. Д. Тенденции смертности в России в начале XXI века (по данным официальной статистики) // Кардиоваскулярная терапия и профилактика. 2011. № 6. С. 5–10.
- Аронов Д. М., Лупанов В. П. Атеросклероз и коронарная болезнь сердца. Изд. 2-е, переработ. М.: Триада-Х, 2009. 248 с.
- D’Agostino R. B., Sr., Vasan R. S., Pencina M. J. et al. General Cardiovascular Risk Profile for Use in Primary Care: The Framingham Heart Study // Circulation. 2008; 117: 743–753.
- Bitton A., Gaziano T. The Framingham Heart Study’s Impact on Global Risk Assessment // Progress in Cardiovascular Diseases. 2010. Vol. 53, Issue 1, p. 68–78.
- Mortality rates after 10. 5 years for participants in the Multiple Risk Factor Intervention Trial. Findings related to a priori hypotheses of the trial. The Multiple Risk Factor Intervention Trial Research Group // JAMA. 1990; 263: 1795–1801.
- Оганов Р. Г., Масленникова Г. Я., Колтунов И. Е., Калинина А. М. Необходимые условия для профилактики сердечно-сосудистых и других неинфекционных заболеваний в Российской Федерации // Кардиоваск. терапия и профилактика. 2010; 9 (6): 4–9.
- Ference B. A., Yoo W., Alesh I. et al. Effect of long-term exposure to lower low-density lipoprotein cholesterol beginning early in life on the risk of coronary heart disease: a Mendelian randomization analysis // J Am Coll Cardiol. 2012, Dec 25; 60 (25): 2631–2639.
- Чазов Е. И. Патогенетические основы предупреждения атеросклероза // Тер. арх. 1985. № 11. С. 29–33.
- Чазов Е. И. Фундаментальные исследований и практическая кардиология. М.: Наука. 1981. С. 42–59.
- Никитин Ю. П., Симонова Г. И. Липиды как факторы риска атеросклероза. В рекомендациях ВНОК «Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза (IV пересмотр)».
- Сусеков А. В., Константинов В. О., Зубарева М. Ю., Горнякова Н. Б. Медикаментозное лечение дислипидемий. В рекомендациях ВНОК «Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза (IV пересмотр)».
- Инструкция по медицинскому применению препарата Липримар от 02.06.2009.
- Athyros V., Papageorgiou A., Mercouris B. Treatment with atorvastatin to the National Cholesterol Educational Program goal versus «usual» care in secondary coronary heart desease prevention. The GREACE study // Current Medical Research and Opinion. 2002; 18, 4: 220–228.
- Doggrell S. A. Is atorvastatin superior to other statins? Analysis of the clinical trials with atorvastatin having cardiovascular endpoints // Rev Recent Clin Trials. 2006, May; 1 (2): 143–153.
- Schwartz G. G., Olsson A. G., Ezekowitz M. D. et al. Effects of atorvastatin on early recurrent ischemic events in acute coronary syndromes: the MIRACL study: a randomized controlled trial // JAMA. 2001, Apr 4; 285 (13): 1711–1718.
- Amarenco P., Benavente O., Goldstein L. B. et al. Results of the Stroke Prevention by Aggressive Reduction in Cholesterol Levels (SPARCL) trial by stroke subtypes // Stroke. 2009, Apr; 40 (4): 1405–1409.
- Кухарчук В. В., Каминный А. И. Оценка гиполипидемической эффективности и безопасности различных доз аторвастатина // Кардиология. 2007. Т. 47, № 10. С. 51–57.
- Сусеков А. В., Горнякова Н. Б. Доказательная база аторвастатина: международные и отечественные исследования // Consilium Medicum. 2008, т. 10, № 11, c. 71–79.
Статья опубликована в журнале Лечащий Врач
материал MedLinks.ru







