Новые направления клинического использования азитромицина в педиатрической практике
И. В. Андреева, кандидат медицинских наук
О. У. Стецюк, кандидат медицинских наук
НИИ антимикробной химиотерапии ГБОУ ВПО СГМА Минздравсоцразвития России, Смоленск
Азитромицин (Сумамед®) — первый представитель группы полусинтетических 15-членных макролидных антибиотиков (азалидов) — применяется в клинической практике с 1991 г. и является одним из наиболее часто назначаемых препаратов во многих странах мира. Так, по данным информационно-аналитической компании IMS Health (2009) в США было выписано 53,8 млн рецептов на азитромицин (5-е место среди всех лекарственных средств) [1]. В настоящее время азитромицин одобрен Администрацией США по контролю за качеством продуктов питания и лекарственных средств (Food and Drug Administration — FDA) для использования у взрослых и детей старше 6 месяцев для лечения инфекций, вызванных чувствительными к нему возбудителями, в том числе инфекций дыхательных путей (ИДП) [2]. Азитромицин обладает высокой активностью в отношении как типичных, так и атипичных бактериальных возбудителей ИДП, а его фармакокинетические особенности позволяют создавать максимальные концентрации в инфицированных тканях. Основными показаниями к использованию препарата являются острый средний отит, острый бактериальный риносинусит, внебольничная пневмония и острый стрептококковый тонзиллит/фарингит, скарлатина, инфекции кожи и мягких тканей (рожа, импетиго, вторично инфицированные дерматозы). К настоящему времени проведен ряд клинических исследований, подтверждающих эффективность азитромицина при других нозологических формах, о которых и пойдет речь в данном обзоре.
Рецидивирующие инфекции дыхательных путей
Традиционно считалось, что большинство случаев так называемых острых респираторных заболеваний (ОРЗ), острого бронхита и ларинготрахеита вызваны вирусами и не требуют назначения антибиотиков. Однако в последнее время появляется все больше информации о роли бактериальных возбудителей (таких как Mycoplasma pneumoniae, Chlamydia pneumoniae) в этиологии подобных инфекций, особенно у лиц молодого возраста без сопутствующей патологии [3, 4] и у детей [5]. Так, частота инфекции, вызванной C. pneumoniae и M. pneumoniae, при острых респираторных инфекциях составляет, в среднем, до 10% во внеэпидемический период и может достигать 25–50% во время эпидемических вспышек [3]. Несомненно, препаратами выбора при лечении инфекций, предположительно вызванных «атипичными» возбудителями (хламидиями и микоплазмами), являются макролиды.
В исследовании, выполненном S. Esposito с соавт. [6], была изучена роль M. pneumoniae и C. pneumoniae в развитии ОРЗ у детей с рецидивирующими ИДП, а также способность специфической антибактериальной терапии уменьшать частоту возникновения рецидивов. В исследовании приняло участие 353 часто болеющих детей (ЧБД) в возрасте от 1 до 14 лет; контрольную группу составили 208 здоровых детей. ЧБД были рандомизированы в группы лечения с использованием только симптоматической терапии и симптоматической терапии с азитромицином (10 мг/кг/сутки 3 дня в неделю на протяжении 3 недель). Инфекции, вызванные «атипичными» возбудителями, были диагностированы у 54% ЧБД и только у 3,8% детей контрольной группы (р < 0,0001). Краткосрочный (на протяжении 1 месяца) клинический эффект более часто отмечался у ЧБД, получавших азитромицин, однако различия были статистически значимыми только в группе пациентов с инфекцией, вызванной «атипичными» возбудителями. Долговременный клинический эффект (на протяжении 6 месяцев) отмечался достоверно чаще у ЧБД при терапии азитромицином, независимо от этиологии рецидивирующих ИДП. Авторы полагают, что «атипичные» бактерии, возможно, играют определенную роль в возникновении рецидивирующих инфекций дыхательных путей у детей и длительная терапия азитромицином может значительно улучшить течение острого эпизода и уменьшить риск возникновения рецидивов [6].
В другом исследовании, в котором участвовало 1706 детей в возрасте от 6 месяцев до 14 лет с рецидивирующими инфекциями дыхательных путей (≥ 8 эпизодов ОРЗ в год, если возраст ребенка < 3 лет и ≥ 6 эпизодов в год, если возраст ребенка ≥ 3 лет), было показано, что, независимо от возраста и клинического диагноза, назначение макролидов пациентам с рецидивирующими инфекциями дыхательных путей приводило к статистически более выраженной и краткосрочной, и долговременной клинической эффективности терапии по сравнению с бета-лактамами (p < 0,0001) или назначением только симптоматической терапии (p < 0,0001) [5].
Длительный кашель и коклюш
Длительный кашель — одна из частых причин обращений к врачам-педиатрам, наиболее вероятной причиной которого может быть коклюш. Заболеваемость коклюшем остается на высоком уровне, несмотря на наличие эффективной и безопасной вакцины. Серологически подтвержденная инфекция Bordetella pertussis выявляется в 37% случаев кашля, продолжающегося более 2 недель после перенесенного ОРЗ [12]. Еще у 12,9% детей с длительным кашлем была выявлена инфекция M. pneumoniae [12]. Таким образом, примерно в половине случаев длительного кашля, обусловленного инфекционными причинами, имеются показания для назначения антибактериальных препаратов (АБП) из группы макролидов.
Препаратом выбора при лечении и постэкспозиционной профилактике коклюша считается эритромицин, который назначается на протяжении 14 дней [13]. Тем не менее, несмотря на эффективность терапии эритромицином, необходимость применения 4 раза в сутки и достаточно высокая частота возникновения нежелательных лекарственных реакций со стороны желудочно-кишечного тракта являлись причиной низкой комплаентности рекомендованного 14-дневного курса [14]. В последние десятилетия в исследованиях in vitro была продемонстрирована активность азитромицина в отношении B. pertussis, а в клинических исследованиях подтверждена эффективность данного препарата (таблица).
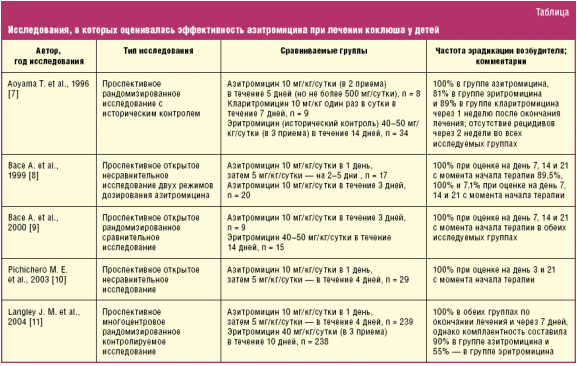
Согласно результатам Кокрановского систематического обзора по применению АБП для лечения и профилактики коклюша, включавшего 12 рандомизированных контролируемых исследований (общее число участников 1720), 3-дневный курс терапии азитромицином не уступал по эффективности 14-дневному курсу лечения эритромицином по клинической и микробиологической эффективности, а также частоте возникновения микробиологических рецидивов инфекции [13]. В настоящее время азитромицин включен в рекомендации Центров по контролю и профилактике заболеваний США (англ. Centers for Disease Control and Prevention, CDC) по лечению коклюша. Его необходимо назначать детям до 6 месяцев в дозе 10 мг/кг один раз в сутки в течение 5 дней; детям старше 6 месяцев — 10 мг/кг в первый день (но не более 500 мг), далее по 5 мг/кг (2–5-й дни терапии) [14].
Болезнь кошачьей царапины
Болезнь кошачьей царапины впервые была описана в 1931 г., однако ее возбудитель, Bartonella henselae, был идентифицирован только в 1983 г., что связано со значительными трудностями при культивировании данного патогена [15]. Заболевание распространено повсеместно и чаще всего поражает детей и молодых лиц, однако может встречаться и у взрослых пациентов. Типичные проявления у лиц без иммунодефицита включают возникновение через 3–10 дней на месте повреждения, нанесенного животным, красно-коричневой безболезненной папулы. Спустя 1–3 недели развивается односторонняя регионарная лимфаденопатия. Заболевание медленно прогрессирует. Состояние пациентов, как правило, удовлетворительное, наблюдаются легкие неспецифические проявления, такие как общее недомогание, потеря аппетита, боли в животе, а также мышечные или суставные боли. В 25% случае заболевание протекает бессимптомно. Диагноз устанавливается на основании данных анамнеза (контакт с кошками и наличие царапин) и серологического исследования — определение антител класса IgG к B. henselae в титре более 1:256. Длительность инфекционного процесса обычно не превышает 6 месяцев [15].
Несмотря на то, что болезнь кошачьей царапины у людей с сохраненным иммунитетом склонна к самоизлечению и без терапии выздоровление наступает через 2–3 месяца, было показано ускоренное разрешение лимфаденопатии (в течение 1 месяца) при лечении коротким курсом азитромицина [16–18]. У детей азитромицин назначается в течение 5 дней в дозе 10 мг/кг в первый день, а в последующие 4 дня по 5 мг/кг [18, 19].
Необходимо отметить, что к числу других антибактериальных препаратов, потенциально активных в отношении B. henselae, относятся рифампицин, доксициклин, гентамицин, ко-тримоксазол и ципрофлоксацин (монотерапия или комбинация двух препаратов) [15, 20]. Часть из них не разрешена для применения в педиатрии, другие характеризуются неблагоприятным профилем безопасности, поэтому при лечении детей целесообразно отдавать предпочтение азитромицину [21].
Кишечные инфекции
Ограниченные возможности антибактериальной терапии кишечных инфекций у детей и рост резистентности возбудителей к АБП диктуют необходимость поиска новых подходов к терапии шигеллезов у детей [22]. Одним из новых направлений является изучение эффективности азитромицина при данной нозологической форме, что базируется на фармакокинетических и фармакодинамических данных и клиническом опыте применения азитромицина у взрослых [23, 24]. Проведены и первые успешные клинические исследования его эффективности при шигеллезах у детей.
Во время вспышки шигеллеза в Израиле в 2003 г. было инфицировано 73 человека, среди которых 83% составили дети в возрасте от 6 месяцев до 18 лет. Всем детям с шигеллезом, подтвержденным положительной фекальной культурой, назначалась налидиксовая кислота в дозе 55 мг/кг/сутки в 4 приема внутрь в течение 5 дней. Поскольку к моменту завершения курса ее применения у 25 детей сохранялась диарея, было принято решение о замене налидиксовой кислоты азитромицином, который назначался внутрь в дозе 10 мг/кг/сутки в течение 3 дней. У всех (100%) детей, принимавших азитромицин, диарея купировалась через 48 ч после начала терапии, в то время как в группе, получавшей только налидиксовую кислоту, купирование диареи произошло лишь у 65% детей [25].
В другом исследовании, проведенном в 1998–2000 гг., участвовало 75 детей в возрасте от 6 месяцев до 5 лет с диагнозом «шигеллез». Пациенты были рандомизированы на две группы: первая получала цефиксим в дозе 8 мг/кг/сутки (максимальная доза — 400 мг/сутки) в течение 5 дней, вторая — азитромицин в дозе 12 мг/кг в первый день (максимальная доза — 500 мг), затем по 6 мг/кг (максимально — 250 мг/сутки) в течение последующих 4 дней. Проводимая терапия оказалась клинически эффективной у 93% пациентов первой группы и у 78% — второй (p = 0,1, то есть различия недостоверны). Средняя продолжительность диареи с момента начала лечения составила в среднем 2,5 дня в первой группе и около 4 дней — во второй. Эрадикация возбудителя на 3-й день терапии была достигнута у 59% пациентов, принимавших цефиксим, и у 93% пациентов, принимавших азитромицин, эти различия были статистически достоверными. На 7-й день положительный результат бактериологического исследования был получен у одного ребенка из группы азитромицина и у двух детей из группы цефиксима [26].
Таким образом, результаты описанных исследований демонстрируют клиническую и микробиологическую эффективность азитромицина при шигеллезах у детей. Простой режим дозирования, быстрые темпы клинического улучшения и достаточный уровень эрадикации шигелл, наиболее вероятно обусловленный высокими внутриклеточными концентрациями азитромицина, являются основанием к проведению дальнейших исследований, направленных на подтверждение правильности данной терапевтической стратегии.
Хламидийная инфекция у новорожденных
Chlamydia trachomatis является самым распространенным в США возбудителем микробных инфекций, передающихся половым путем. Перинатальная передача C. trachomatis происходит обычно при естественных родах, но инфекция может иметь и вторичный характер, возникая в результате повреждения оболочек плода, прямой контаминации носоглотки и легких новорожденного. Описаны случаи хламидийной инфекции у новорожденных после кесарева сечения. У 35–50% новорожденных, матери которых инфицированы хламидиями, развивается конъюнктивит и у 11–20% — пневмония. Хламидийная инфекция представляет собой наиболее частую причину неонатального конъюнктивита, развивающегося между 5-м и 12-м днями жизни.
Поскольку хламидии распространяются по слезному протоку и в носоглотку, по меньшей мере, у 33% новорожденных развивается хламидийная пневмония. В тех случаях, когда признаки конъюнктивита отсутствуют, пневмония развивается у 11–20% новорожденных от инфицированных и не получавших лечение матерей [27]. C. trachomatis, может также вызывать подострую афебрильную пневмонию у детей в возрасте 1–3 месяцев.
Центрами по контролю и профилактике заболеваний США (CDC) для терапии хламидийного конъюнктивита и пневмонии у новорожденных рекомендуется применение эритромицина основание или этилсукцинат в дозе 50 мг/кг/сутки внутрь в 4 приема в течение 14 дней. Однако при этом обращается внимание на возможность возникновения у детей до 6 недель серьезного нежелательного эффекта эритромицина — гипертрофического пилоростеноза, который встречается в 8 раз чаще у детей, получающих эритромицин внутрь (но не местно), между 3-м и 13-м днями жизни [28–30]. В основе этого феномена, предположительно, лежат широко известные прокинетические свойства эритромицина. Риск развития пилоростеноза при применении других макролидов (азитромицина, кларитромицина) не установлен. Несмотря на то, что данные, касающиеся использования азитромицина при лечении хламидийной инфекции новорожденных, ограничены, существует подтверждение эффективности короткого курса азитромицина в дозе 20 мг/кг/сутки 1 раз в день внутрь в течение 3 дней для лечения хламидийной инфекции у новорожденных, то есть он может являться более безопасной альтернативой эритромицину [31, 32]. Следует отметить, что ни один другой макролидный антибиотик (кроме упомянутого выше эритромицина с сомнительным профилем безопасности у данной категории пациентов) не имеет официального одобрения для использования у новорожденных и детей первых месяцев жизни для лечения хламидийной инфекции.
Угревая болезнь
Угревая болезнь является наиболее распространенной дерматологической проблемой у подростков и молодых людей. В течение последних десятилетий было доказано, что системное применение АБП играет основную роль в лечении пациентов с угревой болезнью, у которых имеются воспалительные элементы. В ряде случаев системная антибактериальная терапия приводит к возникновению побочных эффектов, что вносит свой вклад в снижение комплаентности пациентов. Учитывая тот факт, что обычно назначаемыми системными антибиотиками при угревой болезни являются тетрациклины, а данная группа АБП характеризуется не вполне благоприятным профилем безопасности, целесообразным, особенно у подростков, является поиск более безопасных для применения альтернативных АБП. Азитромицин обладает противовоспалительными свойствами и предотвращает рост Propionibacterium acnes — основного патогена, вовлеченного в патогенез воспалительного процесса при угревой болезни [33].
По данным открытого многоцентрового несравнительного исследования, выполненного у пациентов со II степенью воспалительных форм acne vulgaris, применение азитромицина в дозе 500 мг в сутки в течение 3 последовательных дней в месяц на протяжении 3 месяцев привело к статистически достоверному уменьшению количества воспалительных элементов на различных участках лица [33].
В другом исследовании у 57 пациентов в возрасте от 13 до 41 года с умеренно выраженной угревой болезнью длительное (на протяжении 12 недель) применение азитромицина в дозе 500 мг 3 раза в неделю продемонстрировало высокую (80,7%) клиническую эффективность и хорошую переносимость (нежелательные лекарственные реакции были зарегистрированы у 11,3% пациентов), на основании чего авторы делают вывод об эффективности, безопасности и высокой комплаентности применения азитромицина при среднетяжелых формах acne vulgaris и у подростков, и у взрослых пациентов [34].
Отдельное открытое несравнительное исследование эффективности азитромицина было проведено у 52 итальянских подростков со среднетяжелыми и тяжелыми папуло-пустуллезными формами угревой болезни. Азитромицин назначался в дозе 500 мг 3 раза в неделю на протяжении 8 недель без сопутствующего местного лечения. У 90,4% пациентов отмечалось значимое улучшение (снижение более чем на 20% количества воспалительных элементов) уже в течение первых 4 недель лечения. Все пациенты завершили 8-недельный курс лечения. Максимально выраженное очищение кожи отмечалось к 8 недели лечения у 61,5% пациентов. Эффект сохранялся в течение 4 месяцев после завершения приема азитромицина. Препарат характеризовался хорошей переносимостью — нежелательные явления отмечались только у 3 пациентов (5,6%) [35].
В ходе еще одного рандомизированного двойного слепого контролируемого клинического исследования, проведенного в Иране, сравнивалась эффективность и безопасность азитромицина и доксициклина в лечении угревой болезни средней степени тяжести и изучалось влияние возраста пациента на исходы лечения [36]. В исследовании приняли участие 100 пациентов с умеренными формами acne vulgaris, которые обратились за амбулаторной помощью в дерматологическую клинику. Пациенты были рандомизированы на 2 группы А и D: группа А получала азитромицин в дозе 500 мг в сутки 4 последовательных дня в месяц на протяжении 3 последовательных месяцев; пациенты группы D принимали доксициклин в дозе 100 мг в сутки в течение 3 последовательных месяцев. Как оказалось, оба АБП были сопоставимы по клинической эффективности и безопасности при умеренно выраженных формах акне, однако доксициклин был статистически достоверно более эффективен у пациентов в возрасте старше 18 лет [36].
Таким образом, азитромицин по данным целого ряда клинических исследований продемонстрировал высокую эффективность и благоприятный профиль безопасности при лечении угревой болезни у подростков и лиц молодого возраста.
Заключение: Таким образом, Сумамед® (азитромицин), обладает высокой активностью в отношении как типичных, так и атипичных бактериальных возбудителей дыхательных путей, а его фармакокинетические особенности, позволяют создавать максимальные концентрации в инфицированных тканях. Это один из эффективных и наиболее удобных АБП, применяемых в амбулаторной практике. На основании представленных данных можно сделать вывод о том, что наряду с хорошо известными традиционными показаниями к применению азитромицина, существует еще целый ряд перспективных областей для его клинического использования в педиатрии, включающих достаточно широкий перечень дополнительных клинических состояний, при которых уже получены достоверные данные об эффективности и безопасности азитромицина. Все это открывает новые возможности его использования в респираторной медицине при рецидивирующих ИДП, длительном кашле, хламидийной инфекции у новорожденных, а также угревой болезни, болезни кошачьей царапины, кишечных инфекциях.
Литература
- Bartholow M. Top 200 Prescription Drugs of 2009 // Pharmacy Times. May 11, 2010.
- Langtry H. D., Balfour J. A. Azithromycin: a review of its use in paediatric infectious diseases // Drugs 1998; 56: 273–297.
- Blasi F. Atypical pathogens and respiratory tract infections // Eur Respir J 2004; 24: 171–181.
- Gonzales R., Sande M. A. Uncomplicated acute bronchitis // Ann. Intern. Med. 2001; 135 (9): 839–840.
- Principi N., Esposito S., Cavagna R. et al. Recurrent respiratory tract infections in pediatric age: a population-based survey of the therapeutic role of macrolides // J Chemother 2003; 15 (1): 53–9.
- Esposito S., Bosis S., Faelli N. et al. Role of atypical bacteria and azithromycin therapy for children with recurrent respiratory tract infections // Pediatr Infect Dis J 2005; 24 (5): 438–444.
- Aoyama T., Sunakawa K., Iwata S. et al. Efficacy of short-term treatment of pertussis with clarithromycin and azithromycin // J Pediatr 1996; 129: 761–764.
- Bace A., Zrnic T., Begovac J. et al. Short-term treatment of pertussis with azithromycin in infants and young children // Eur J Clin Microbiol Infect Dis 1999; 18 (4): 296–298.
- Bace A., Kuzmanovic N., Novac D. Clinical comparative study of azithromycin and erythromycin in the treatment of pertussis — preliminary results // ICMAS-5, Jan 26–28, Seville, 2000: abstract # 36.
- Pichichero M. E., Hoeger W. J., Casey J. R. Azithromycin for the treatment of pertussis // Pediatr Infect Dis J 2003; 22 (9): 847–9.
- Langley J. M., Halperin S. A., Boucher F. D. et al. Azithromycin is as effective as and better tolerated than erythromycin estolate for the treatment of pertussis // Pediatrics 2004; 114: 96–101.
- Wang K., Chalker V., Bermingham A. et al. Mycoplasma pneumoniae and respiratory virus infections in children with persistent cough in England: a retrospective analysis // Pediatr Infect Dis J. 2011; 30 (12): 1047–1051.
- Altunaiji S., Kukuruzovic R., Curtis N., Massie J. Antibiotics for whooping cough (pertussis) // Cochrane Database Syst Rev. 2005; (1): CD004404.
- Tiwari T., Murphy T. V., Moran J. National Immunization Program, CDC. Recommended antimicrobial agents for the treatment and postexposure prophylaxis of pertussis: 2005 CDC Guidelines // MMWR Recomm Rep 2005; 54 (RR-14): 1–16.
- Windsor J. J. Cat-scratch disease: epidemiology, aetiology and treatment // Br J Biomed Sci 2001; 58 (2): 101–110.
- Batts S., Demers D. M. Spectrum and treatment of cat-scratch disease // Pediatr Infect Dis J 2004; 23 (12): 1161–1162.17.
- Vincent J. M., Demers D. M., Bass J. W. Infectious exanthems and unusual infections // Adolesc Med 2000; 11 (2): 327–58.
- Bass J. W., Freitas B. C., Freitas A. D. et al. Prospective randomized double blind placebo-controlled evaluation of azithromycin for treatment of cat-scratch disease // Pediatr Infect Dis J 1998; 17 (6): 447–452.
- Estrada D. Azithromycin and cat-scratch disease // Infect Med 1998; 15 (8): 517.
- Conrad D. A. Treatment of cat-scratch disease // Curr Opin Pediatr 2001; 13 (1): 56–9.
- Klotz S. A., Ianas V., Elliott S. P. Cat-scratch Disease // Am Fam Physician. 2011; 83 (2): 152–5.
- Jain S. K., Gupta A., Glanz B. et al. Antimicrobial-resistant Shigella sonnei: limited antimicrobial treatment options for children and challenges of interpreting in vitro azithromycin susceptibility // Pediatr Infect Dis J 2005; 24 (6): 494–497.
- Windsor J. J. Cat-scratch disease: epidemiology, aetiology and treatment // Br J Biomed Sci 2001; 58 (2): 101–110.W.
- Bhattacharya S. K., Sur D. An evaluation of current shigellosis treatment // Expert Opin Pharmacother 2003; 4 (8): 1315–1320
- Vincent J. M., Demers D. M., Bass J. W. Infectious exanthems and unusual infections // Adolesc Med 2000; 11 (2): 327–58.
- Basualdo W., Arbo A. Randomized comparison of azithromycin versus cefixime for treatment of shigellosis in children // Ped Infect Dis J 2003; 22: 374–377.
- Popovich D. M., McAlhany A. Practitioner care and screening guidelines for infants born to Chlamydia-positive mothers // NBIN 2004; 4 (1): 51–55.
- Hauben M., Amsden G. W. The association of erythromycin and infantile hypertrophic pyloric stenosis: causal or coincidental? // Drug Saf 2002; 25 (13): 929–942.
- Cooper W. O., Griffin M. R., Arbogast P. et al. Very early exposure to erythromycin and infantile hypertrophic pyloric stenosis // Arch Pediatr Adolesc Med 2002; 156 (7): 647–650.
- Mahon B. E., Rosenman M. B., Kleiman M. B. Maternal and infant use of erythromycin and other macrolide antibiotics as risk factors for infantile hypertrophic pyloric stenosis // J Pediatr 2001; 139 (3): 380–384.
- Workowski K. A., Berman S. M. Centers for Disease Control and Prevention. Sexually transmitted diseases treatment guidelines, 2006 // MMWR Recomm Rep. 2006; 55 (RR-11): 1–94.
- Zar H. J. Neonatal chlamydial infections: prevention and treatment // Paediatr Drugs 2005; 7 (2): 103–110.
- Antonio J. R., Pegas J. R., Cestari T. F., Do Nascimento L. V. Azithromycin pulses in the treatment of inflammatory and pustular acne: efficacy, tolerability and safety // J Dermatolog Treat. 2008;19 (4): 210–5.
- Innocenzi D., Skroza N., Ruggiero A. et al. Moderate acne vulgaris: efficacy, tolerance and compliance of oral azithromycin thrice weekly for // Acta Dermatovenerol Croat. 2008;16 (1): 13–8.
- Bardazzi F., Savoia F., Parente G. et al. Azithromycin: a new therapeutical strategy for acne in adolescents // Dermatol Online J. 2007; 13 (4): 4.36.
- Babaeinejad S., Khodaeiani E., Fouladi R. F. Comparison of therapeutic effects of oral doxycycline and azithromycin in patients with moderate acne vulgaris: What is the role of age? // J Dermatolog Treat. 2011; 22 (4): 206–10.
Статья опубликована в журнале Лечащий Врач
материал MedLinks.ru