Введение
Новая коронавирусная инфекция, вызываемая вирусом SARS-CoV-2, стала серьезной проблемой во всем мире. Появившись в 2019 г. в Китае и приведя к пандемии, SARS-CoV-2 из семейства коронавирусов поставил человечество и в первую очередь медико-биологические науки перед сложнейшей проблемой борьбы с новым инфекционным агентом.
Общее число инфицированных на планете в настоящее время составляет более 26 млн в 209 странах, умерших — около 1 млн, в то время как от гриппа каждый год умирает до 650 тыс. по всему миру [2]. Эти цифры продолжают расти каждый день, и, по мнению многих специалистов, пик эпидемии в некоторых странах еще не пройден [1]. Число заболевших COVID-19 в нашей стране превышает 1 млн, число летальных случаев — более 18 тыс. [1].
SARS-CoV-2 — одноцепочечный РНК-содержащий вирус, относящийся ко второй группе патогенности. Рядом авторов установлено, что в проникновении вируса в клетки-мишени основную роль играют рецепторы ангиотензинпревращающего фермента 2 (АПФ2) [3]. Эти рецепторы экспрессированы на поверхностях эпителия верхних дыхательных путей, энтероцитов тонкого кишечника, эндотелия сосудов, макрофагов.
Основной мишенью SARS-CoV-2 являются альвеолярные клетки II типа, что определяет поражение легких как основное клиническое проявление заболевания. Наличие рецепторов АПФ2 на мембранах эпителия желудка и энтероцитов предполагает развитие катарального гастроэнтероколита. Некоторые исследования описывают поражение нейронов головного мозга и глии, которые также имеют АПФ2-рецепторы, при этом закономерно проявление неврологической симптоматики и потери обоняния [4]. По другим данным, аносмия может быть связана с поражением клеток слизистой оболочки носа и/или отеком слизистой оболочки носоглотки [5].
Особую роль в патогенезе новой коронавирусной инфекции COVID-19, особенно при тяжелом течении, играет избыточный ответ иммунной системы с массивным высвобождением цитокинов — «цитокиновый шторм» [6, 7], который определяет возникновение и прогрессирование острого респираторного дистресс-синдрома (ОРДС). Происходит избыточная активация цитотоксических лимфоцитов и макрофагов, которые индуцируют выработку большого количества провоспалительных цитокинов: интерлейкинов ИЛ-1, -2, -6, -8, -10, фактора некроза опухоли α, гранулоцитарного колониестимулирующего фактора, моноцитарного хемотаттрактантного протеина 1, а также маркеров воспаления — С-реактивного белка и сывороточного ферритина, что приводит к гипервоспалительной реакции [8].
Кроме выработки цитокинов и хемокинов, инфицирование вирусом SARS-CoV-2 инициирует выработку интерферонов (ИФН) I и III типа. A. Park и A. Iwasaki [9] в своем исследовании показали защитную и патогенную роль ИФН I типа при COVID-19. Было продемонстрировано, что исходная низкая вирусная нагрузка определяет индукцию ИФН на ранней стадии, при этом происходит эффективная элиминация инфекции. Высокая вирусная нагрузка может сильно подавлять интерфероновый ответ из-за механизмов уклонения вируса, вызывая его замедленную индукцию. При этом индукция интерферонов чаще нарушена у людей пожилого возраста.
В другом исследовании было установлено, что дефицит ИФН I типа играет ключевую роль в патогенезе COVID-19 [10]. Авторы показали, что отсроченная передача сигналов ИФН I типа связана с устойчивой репликацией вируса, гипервоспалением и «цитокиновым штормом», в частности, за счет накопления моноцитов, приводящего к нарушению оптимального ответа Т-лимфоцитов.
Состояние «цитокинового шторма» клинически проявляется лихорадкой, развитием ОРДС, полиорганной недостаточностью с развитием геморрагического синдрома, спленогепатомегалией, симптомами поражения центральной нервной системы, неспецифической кожной сыпью.
Другим важным звеном патогенеза COVID-19 является вирусное поражение сосудов микроциркуляторного русла. При этом наблюдается полнокровие капилляров межальвеолярных перегородок, ветвей легочных артерий и сладж эритроцитов, а также периваскулярные и интраваскулярные кровоизлияния [11]. Для коронавирусной инфекции, вызванной SARS-CoV-2, характерно развитие тромбозов сосудов и тромбоэмболии легочной артерии [12].
Так как особенности клиники нового инфекционного заболевания недостаточно ясны, многие аспекты патогенеза COVID-19 нуждаются в дальнейших исследованиях.
Цель исследования: выявление клинико-лабораторных особенностей COVID-19 у госпитализированных больных с легкой и средней степенью тяжести.
Содержание статьи
Материал и методы
Проведен ретроспективный анализ историй болезней пациентов, находившихся под наблюдением в обсервационном центре ЦВМиР «Березовая роща» ФКУЗ «МСЧ МВД России по г. Москве» в период с апреля по май 2020 г. В исследование было включено 227 человек с диагнозом «коронавирусная инфекция COVID-19» (код по МКБ U07.1 — U07.2) в возрасте от 18 до 93 лет, средний возраст больных составил 48,0±2,8 года, преобладали пациенты в возрасте от 41 до 55 лет. Из них было 158 (69,6%) мужчин и 69 (30,4%) женщин. У 151 (66,5%) пациента был идентифицирован вирус SARS-Cov-2, а у 76 (33,5%) — диагноз был поставлен по клинико-эпидемиологическим параметрам (полимеразная цепная реакция (ПЦР) показала отрицательный результат, вирус не был обнаружен). Обследование пациентов проводилось согласно временным методическим рекомендациям «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)». Верификация диагноза осуществлялась методом ПЦР с применением методов амплификации нуклеиновых кислот. В стандартное лабораторное обследование входили общий и биохимический анализ крови, коагулограмма, определение С-реактивного белка, D-димера. Инструментальная диагностика включала пульсоксиметрию с измерением SpO2 для выявления дыхательной недостаточности (ДН) и оценки выраженности гипоксемии, а также компьютерную томографию (КТ) органов грудной клетки.
Статистический анализ результатов проводился с использованием программ IBM SPSS Statistics 24 (IBM, США) и Microsoft Office Excel 2016 (Microsoft, США). Сравнение двух групп при анализе показателей, измеряемых по количественной шкале и имеющих нормальное распределение, осуществлялось с применением параметрического t-критерия Стьюдента для независимых групп.
Результаты исследования
Эпидемиологический анамнез показал, что у 42 (18,5%) больных был контакт с больными COVID-19, 175 (77,1%) — отрицали контакт с инфицированными и 10 (4,4%) — сомневались в наличии такого контакта.
Пациенты были госпитализированы на 2–7-й день болезни, более половины из них не получали лечение на амбулаторном этапе, часть больных получали антибактериальную терапию без видимого эффекта.
Менее половины исследуемых пациентов — 110 (48,5%) человек — имели сочетанную сопутствующую патологию. Преобладали сердечно-сосудистые заболевания (28,6%), сахарный диабет (8,8%), ожирение (3,1%), онкологические заболевания в анамнезе (5,3%), заболевания пищеварительной системы (4,4%) и дыхательной системы (3,9%), хронические гепатиты В и С (2,6%), хронические заболевания почек (2,2%), заболевания щитовидной железы (1,3%), системные воспалительные заболевания соединительной ткани (1,3%).
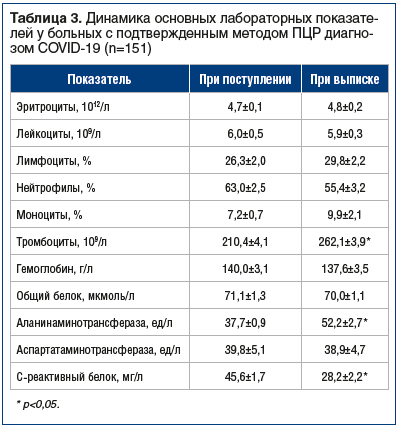
В анализируемой группе были больные с легким и среднетяжелым течением COVID-19. При анализе клинических проявлений в зависимости от гендерных признаков обнаружены некоторые различия. Отмечено, что интоксикация, лихорадка и одышка чаще регистрировались и были более выраженными у мужчин (p<0,05), чем у женщин (табл. 1).
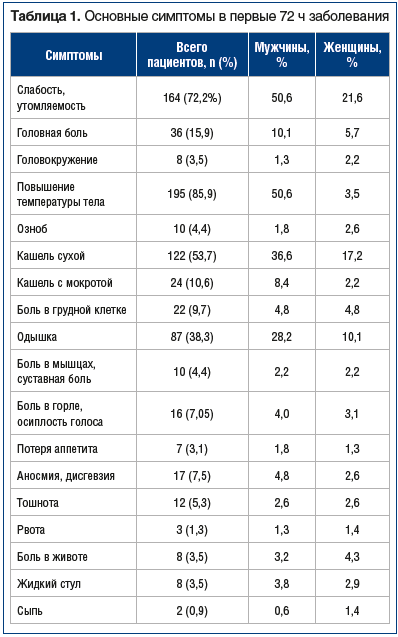
У пациентов с подтвержденным диагнозом COVID-19 при поступлении (в первые сутки госпитализации) и в момент выписки (на 10–14-е сутки госпитализации) наблюдаются достоверные изменения в частоте дыхательных движений (ЧДД) и частоте сердечных сокращений (ЧСС) в сторону стабилизации состояния (табл. 2).
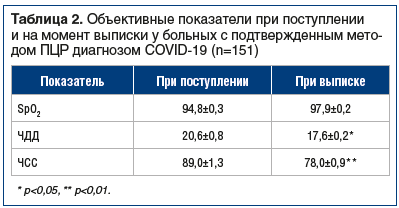
У больных COVID-19 в динамике проанализированы основные лабораторные показатели при поступлении и в последний день пребывания в стационаре (табл. 3). Были выявлены достоверные различия по количеству тромбоцитов с нарастанием их уровня перед выпиской, в острый период заболевания и в момент выписки, выявлено также достоверное повышение С-реактивного белка. Наблюдалось значимое увеличение активности аланинаминотрансферазы (p<0,05) на 7–10-й день госпитализации, что может быть связано с гепатотоксическим влиянием лекарственных препаратов, используемых для лечения COVID-19. Кроме того, зарегистрировано достоверное снижение С-реактивного белка к моменту разрешения инфекционного процесса (45,6±1,7 мг/л против 28,2±2,0 мг/л, p<0,05).
У большинства (185 (81,5%)) пациентов клиническая картина характеризовалась наличием двусторонней вирусной пневмонии. У 37 (16,3%) человек заболевание протекало без поражения легких, у 4 (1,8%) — с признаками левосторонней, а у 1 (0,4%) — правосторонней пневмонии. От общего числа больных (n=227) ДН разной степени тяжести регистрировалась у 166 (73,1%) больных: ДН-1 — у 128 (56,4%) человек, ДН-2 — у 36 (15,9%), ДН-3 — у 2 (0,8%). У 61 (26,9%) пациента признаков ДН не было.
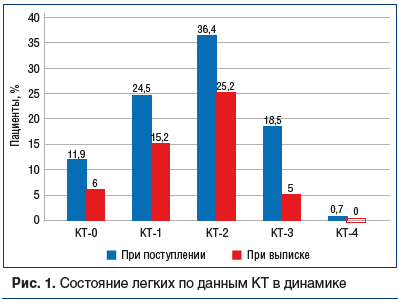
Степень тяжести пневмоний устанавливалась при проведении КТ в соответствии с принятой градацией по объему поражения легочной ткани и распределялась следующим образом: КТ-0 регистрировалась у 33 (14,5%) больных, КТ-1 — у 56 (24,7%), КТ-2 — у 71 (31,3%), КТ-3 — у 43 (18,9%), КТ-4 — у 1 (0,4%) больного, у 33 (14,5%) пациентов данные КТ отсутствуют. Из общего числа больных (n=151) с подтвержденным методом ПЦР диагнозом COVID-19 КТ-исследование проведено в 73,5% случаев, при этом КТ-0 установлено у 18 (11,9%) пациентов, КТ-1 — у 37 (24,5%), КТ-2 — у 55 (36,4%), КТ-4 — у 1 (0,7%) пациента.
Лечение новой коронавирусной инфекции, вызванной вирусом SARS-CoV-2, проводили согласно временным рекомендациям «Профилактика, диагностика и лечение новой коронавирусной инфекции (COVID-19)» (версии 5–7) [13]. Динамика состояния легких по данным КТ оценивалась у 60 (52,3%) больных. При поступлении более чем у половины больных наблюдалось поражение легких 2–3-й степени по данным КТ. При выписке удельный вес больных с КТ-3 уменьшился с 18,5% до 6% (рис. 1).
Заключение
В обсервационный центр ЦВМиР «Березовая роща» ФКУЗ «МСЧ МВД России по г. Москве» в период с апреля по май 2020 г. были госпитализированы пациенты с COVID-19 среднетяжелого течения. Основным осложнением новой коронавирусной инфекции у пациентов являлась пневмония. По данным КТ в момент госпитализации повреждение легочной ткани различной степени наблюдалось у 88% больных COVID-19, при этом пневмония характеризовалась благоприятным течением. В динамике в большинстве случаев отмечалось снижение степени повреждения легких. Важно отметить, что более чем у 30% больных отсутствовал регресс повреждения легких, что требует дальнейшего диспансерного наблюдения за этими больными для оценки исходов COVID-19.
Очевидно, что новая коронавирусная инфекция, вызываемая SARS-Cov-2, не просто острая респираторная вирусная инфекция и не просто вирусная пневмония, а системное заболевание с полиорганным поражением, которое требует дальнейших исследований. Все пациенты, переболевшие COVID-19, нуждаются в дальнейшем наблюдении для выявления, оценки и лечения отдаленных последствий.
Статья принята в печать и будет опубликована в РМЖ. Клинические рекомендации. №3, 2021
.
Информация с rmj.ru