Гистиоцитоз из клеток Лангерганса в эндокринологической практике. Клиническое наблюдение
Содержание статьи
Введение
Гистиоцитоз из клеток Лангерганса — заболевание, в основе которого лежат аномальная пролиферация и аккумуляция в органах и тканях патологических клеток Лангерганса, которые сливаются вместе с эозинофильными гранулоцитами в гигантские многоядерные клетки, образуя гистиоцитарные гранулемы, что ведет к локальному повреждению и нарушению функции пораженных органов [1]. Термин «гистиоцитоз из клеток Лангерганса» объединяет заболевания, ранее известные как эозинофильная гранулема, болезнь Хэнда — Шуллера — Крисчена и болезнь Абта — Леттерера — Зиве [2]. Этиология заболевания неизвестна. Основными механизмами развития заболевания считаются клональная пролиферация патологических клеток Лангерганса и аномальная регуляция взаимодействия клеток иммунной системы в очагах поражения. Клеточный инфильтрат носит полиморфный характер и содержит, помимо патологических клеток Лангерганса, лимфоциты, эозинофилы, моноциты, макрофаги. Гистиоцитоз из клеток Лангерганса сочетает черты новообразования и реактивного процесса. В исследованиях продемонстрированы участие в патогенезе провоспалительных цитокинов («цитокиновый шторм»), экспрессия факторов роста эндотелия (VEGF), белков сигнального пути Fas (Fas-лиганд и рецептор относятся к семейству фактора некроза опухолей, участвуют в механизмах апоптоза) [3]. Пик заболеваемости приходится на ранний детский возраст [4]. Клиническая картина заболевания варьирует от локализованных форм с доброкачественным течением и спонтанным выздоровлением до диссеминированных форм с быстро прогрессирующим течением и летальным исходом. В патологический процесс могут вовлекаться любые органы и системы в различном сочетании: скелет, кожа, лимфатические узлы, наружное ухо, печень, селезенка, костный мозг, легкие, эндокринные железы, центральная нервная система (ЦНС), желудочно-кишечный тракт, тимус.
Поражение кожи проявляется пятнисто-папулезной сыпью с бурым оттенком, корочками, геморрагическим компонентом. Патология ЦНС может носить очаговый дегенеративный характер либо характер объемного образования. Клиническая симптоматика включает общемозговые симптомы и очаговый неврологический дефицит, характер которого определяется локализацией поражения. Среди нарушений эндокринной системы часто инфильтративный процесс захватывает заднюю долю гипофиза с формированием несахарного диабета, возможно развитие пангипопитуитаризма. Среди других нарушений у пациентов могут быть гепатоспленомегалия, цитопенический синдром в результате нарушения функции костного мозга, желтуха, генерализованная лимфаденопатия, рецидивирующие наружные отиты (как компонент кожного синдрома), энтероколит [5].
В соответствии с числом пораженных органов принято выделять моно- и мультисистемное поражение. Учитывая, что наиболее часто органом-мишенью при гистиоцитозе является кожа, для верификации диагноза наиболее часто проводят биопсию кожи с последующим гистологическим исследованием, однако при отсутствии кожных проявлений возможно провести биопсию другого пораженного органа [6].
Стратегия лечения зависит от количества пораженных систем и органов и вовлеченности в процесс органов риска, к которым относят костный мозг, селезенку, печень. В случае моносистемного поражения кожи при нетяжелом течении заболевания терапия может ограничиваться местным лечением топическими глюкокортикостероидами. Системная комбинированная химиотерапия показана при мультисистемном поражении и случаях односистемных заболеваний, не поддающихся лечению другими методами. Применяется комбинация цитостатических препаратов и системных глюкокортикостероидов [7].
Клиническое наблюдение
Женщина, 25 лет, госпитализирована бригадой скорой медицинской помощи в отделение реанимации и интенсивной терапии ГКБ им. В.П. Демихова в связи с выраженной гипотонией, гиповолемией. После стабилизации состояния переведена в отделение эндокринологии с жалобами на сухость во рту, жажду, учащенное мочеиспускание, выраженную слабость (пациентка не могла встать с постели), болезненные зудящие кожные высыпания с серозным отделяемым в подмышечных областях, паховых складках. Объективные данные: рост 158 см, вес 93 кг, ИМТ 37,2 кг/м2. В сознании, однако без критического отношения к своему состоянию. Анамнез заболевания собирали со слов матери и по данным выписных эпикризов. Положение больной в постели активное. Температура тела 36,8 °C. Дыхание: самостоятельное, адекватное, аускультативно жесткое, проводится во все отделы грудной клетки. ЧДД 17 в минуту. SaО2 97%. Тоны сердца ясные. АД 100/57 мм рт. ст. Пульс по кардиомонитору: 74 в минуту, ритмичный. Язык: подсушен, обложен желтоватым налетом, на слизистой полости рта множественные изъязвления, трещины на губах, рот постоянно приоткрыт. Живот: округлой формы, увеличен в размерах за счет подкожной жировой клетчатки. В реанимационном отделении пациентке установлен уретральный катетер. В домашних условиях в связи с малоподвижностью используют подгузник.
Больная — единственный ребенок в семье, проживает с матерью, анамнез со стороны отца неизвестен. Мать страдает морбидным ожирением с детского возраста. У пациентки при рождении диагностированы фетопатия, врожденное расходящееся косоглазие. Ожирение развилось на первом году жизни. Росла и развивалась соответственно возрасту, однако, со слов матери, с детского возраста наблюдалась у психиатра (выписки не представлены). Впервые зудящие кожные высыпания появились в возрасте 19 лет, что связывает с укусом собаки и последующим лечением. В течение года зона поражения распространилась на волосистую часть головы, подмышечные впадины, затем на паховые складки. Местное лечение амбулаторно — без эффекта. Со слов матери, пациентка часто не соблюдала правила личной гигиены. Впоследствии, в том же году, появились жалобы на выделения из молочных желез, аменорею, затем присоединились жалобы на жажду, сухость во рту, учащенное мочеиспускание. При обращении в Эндокринологический научный центр (ЭНЦ) была выявлена гиперпролактинемия (пролактин составил 1374 мЕД/дл), несахарный диабет (осмоляльность плазмы 0,315 мосм/кг), по данным МРТ было обнаружено супраселлярное объемное образование, кистозное образование задней черепной ямки 23×58 мм, был предположен диагноз гистиоцитоза из клеток Лангерганса. Консультирована нейрохирургом, по заключению которого оперативное лечение не было показано. При выписке были рекомендованы каберголин 0,5 мг/нед. и десмопрессин 240 мкг 3 р./сут. На фоне терапии месячные у больной были регулярными, мочеиспускание нормализовалось.
По поводу кожных высыпаний рекомендована консультация в ГКБ им. Короленко, куда обратилась в возрасте 21 года, находилась на стационарном лечении и где была проведена биопсия кожи с последующим иммуногистохимическим исследованием. Диагноз при выписке: «Гистиоцитоз Х. Вторичная пиодермия». Больной проводилось лечение преднизолоном 50 мг/сут внутрь, цефазолином, метронидазолом, флуконазолом, наружно применялась 2% цинковая паста, мази. При выписке было рекомендовано продолжить глюкокортикоидную, антибактериальную, местную терапию под наблюдением дерматолога, эндокринолога по месту жительства.
Пациентка отметила улучшение самочувствия и регресс кожных высыпаний, однако терапия сопровождалась увеличением массы тела на 20 кг в течение месяца, что послужило причиной самостоятельной отмены препаратов.
Позднее, в 23 года, повторно госпитализирована в отделение терапии с группой ожирения ФГБУ ЭНЦ с прежними жалобами, где выявлена манифестация первичного гипотиреоза в исходе аутоиммунного тиреоидита. Антропометрические данные пациентки в этот период: вес 108 кг, рост 159 см, ИМТ 42,9 кг/м2. При осмотре кожного покрова отмечалась пиодермия паховых и подмышечных областей, гипотония — АД 100/60 мм рт. ст. При обследовании: пролактин 30,8 мЕд/л, антитела к тиреопероксидазе 731 МЕ/мл, тромбоцитоз 418 10×9 кл/л, гиперурикемия 401,17 мкмоль/л, осмоляльность мочи 0,405 мосм/кг (референсные значения 0,6–1,2 мосм/кг), при КТ органов грудной клетки инфильтративных поражений не выявлено. При повторном МРТ головного мозга: «МР-картина супраселлярного объемного образования. Арахноидальная киста задней черепной ямки, кистозное образование пинеальной области. Зоны умеренно выраженной перивентрикулярной лейкомаляции в области задних рогов боковых желудочков соответствуют перинатальной энцефалопатии». При УЗИ органов малого таза выявлена гипоплазия матки. Из Эндокринологического научного центра больная выписана с диагнозом: «Основное заболевание: Гистиоцитоз Х. Супраселлярное объемное образование, образование задней черепной ямки. Центральный несахарный диабет, компенсация. Синдром гиперпролактинемии. Вторичная аменорея. Гистиоцитарное поражение кожи. Микробная инфицированная экзема промежности, паховых областей, подмышечных впадин. Аутоиммунный тиреоидит. Первичный гипотиреоз, субкомпенсация. Ожирение III степени (ИМТ 42,9 кг/м2). Сопутствующие заболевания: ЖКБ. OU — ангиопатия сетчатки. Миопия средней степени. Расходящееся косоглазие. OD — врожденная гипертрофия ретинального пигментного эпителия». При выписке из стационара рекомендованы: десмопрессин 0,5 мг/сут, каберголин 0,25 мг 2 р./сут, левотироксин натрия 150 мкг утром натощак за 30 мин до еды, наблюдение дерматолога по месту жительства, консультация онколога. К онкологу в дальнейшем больная не обращалась.
В 24 года пациентке была проведена денситометрия поясничного отдела позвоночника, где, согласно Z-критерию, отмечалось снижение минеральной костной плотности.
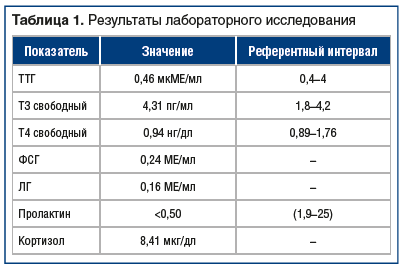
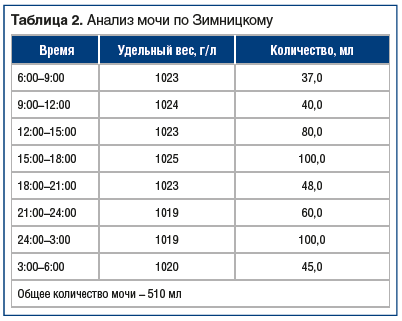
При обследовании в ГКБ им. Демихова в 2019 г. была выявлена железодефицитная анемия средней степени тяжести (гемоглобин 74 г/л, железо 4,7 мкмоль/л), гипертриглицеридемия 2,6 ммоль/л. Нарушений углеводного обмена не выявлено. Данные иммунохимических исследований и результаты пробы Зимницкого представлены в таблицах 1 и 2. Кожные покровы с выраженными изменениями: элементы папулезной сыпи, поражение всех кожных складок по типу интертриго инфильтративно-воспалительного характера с мацерацией и отделяемым с неприятным запахом, формирование корок, атрофические рубцы (рис. 1).
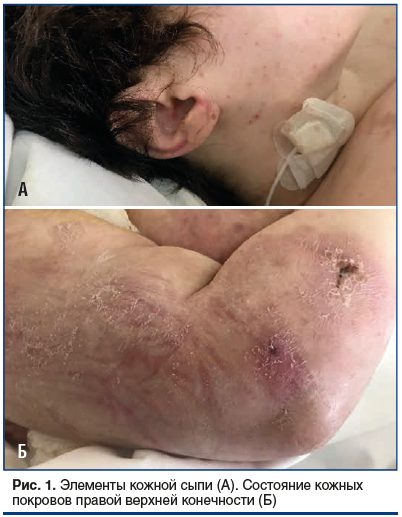
На фоне проведенной терапии состояние больной улучшилось, стала самостоятельно садиться в кровати, гемоглобин 115 г/л, АД 110/70 мм рт. ст., мацерации в паховых складках перестали кровоточить, гиперемия и отек уменьшились.
Обсуждение
Описанное клиническое наблюдение интересно развитием полиорганной эндокринологической патологии на фоне течения редкого заболевания — гистиоцитоза из клеток Лангерганса. Первыми специалистами, заподозрившими гистиоцитарное поражение гипоталамо-гипофизарной области, были именно специалисты эндокринологического стационара. При изучении анамнеза больной можно проследить прогрессирование заболевания: вначале появилось поражение кожи, далее к нему последовательно присоединились гиперпролактинемия, несахарный диабет, гипогонадизм, что свидетельствует о мультисистемном поражении и прогрессирующем тяжелом течении заболевания. Так как больная не наблюдалась у гематолога, онколога, инфильтративный процесс поражал все большие участки кожи и ЦНС.
По данным «Федеральных клинических рекомендаций по диагностике и лечению гистиоцитоза из клеток Лангерганса» 2015 г. основными препаратами для лечения гистиоцитоза являются винбластин, преднизолон, 6-меркаптопурин. К терапии второй линии относится комбинированная химиотерапия препаратами 2-хлордезоксиаденозина и цитарабина и аллогенная трансплантация гемопоэтических стволовых клеток. Для определения тактики лечения выделяют 3 группы пациентов, в зависимости от количества пораженных систем органов и вовлеченности в патологический процесс печени, селезенки, костного мозга. К группе низкого риска относятся пациенты с локальным поражением одного органа/системы. К группе промежуточного риска относятся пациенты с поражением нескольких органов/систем без вовлечения органов риска, а также пациенты с интракраниальным объемным образованием, сдавлением спинного мозга, с литическими очагами основания черепа, височной кости, основной кости, сосцевидного отростка, орбиты. К группе высокого риска относятся пациенты с поражением нескольких органов/систем с вовлечением органов риска [1]. Следовательно, можно предположить, что данная пациентка относилась к группе промежуточного риска, т. к. имела интракраниальное объемное образование. Согласно клиническим рекомендациям таким пациентам необходима системная химиотерапия препаратами винбластин и преднизолон. Как мы видим, несмотря на поставленный 6 лет назад диагноз, пациентка не получала лечения по поводу гистиоцитоза из клеток Лангерганса, кроме краткосрочного лечения преднизолоном в возрасте 21 года, не была консультирована онкогематологом, получала только терапию, направленную на коррекцию функций пораженных органов.
Врачам-эндокринологам стоит иметь в виду возможность развития вторичной патологии органов эндокринной системы на фоне системного гранулематозного заболевания и направлять таких пациентов к специалистам для лечения основного заболевания.
Информация с rmj.ru






