Алгоритм ведения пациентов с желчнокаменной болезнью
С. Н. Мехтиев*, доктор медицинских наук, профессор
О. А. Мехтиева**, кандидат медицинских наук, доцент
Р. Н. Богданов***
* СПбГМУ им. И. П. Павлова,
** СПбГМА им. И. И. Мечникова,
*** Больница Святой преподобномученицы Елизаветы, Санкт-Петербург
Желчнокаменная болезнь (ЖКБ) — одно из наиболее распространенных заболеваний человечества. Среди болезней органов пищеварения она занимает ведущее место, при этом в ее лечении участвуют не только гастроэнтерологи и терапевты, но и врачи других специальностей, в том числе хирурги.
Эпидемиологические исследования заболеваемости ЖКБ свидетельствуют о том, что количество больных в мире каждое десятилетие увеличивается как минимум вдвое. В целом в Европе и других регионах мира ЖКБ выявляется у 10–40% населения различного возраста. В нашей стране частота этого заболевания колеблется от 5% до 20%. На северо-западе России камни в желчном пузыре (ЖП) выявляются в среднем у каждой пятой женщины и у каждого десятого мужчины [2, 3, 6, 11]. Значительная распространенность данной патологии связана с наличием большого количества факторов риска, приобретающих актуальное значение в последнее время. К наиболее важным из них относятся наследственная предрасположенность, аномалии развития билиарного тракта, неадекватное питание, применение лекарственных препаратов (пероральные контрацептивы, препараты для нормализации липидного обмена, цефтриаксон, производные сандостатина, никотиновая кислота), проявления метаболического синдрома (ожирение, сахарный диабет, дислипопротеидемия), беременность, воспалительные заболевания кишечника, хронические запоры, гиподинамия и прочие.
Следует заметить, что патогенез камнеобразования до настоящего времени изучается, однако известно, что ключевое значение имеет нарушение механизмов энтерогепатической циркуляции (ЭГЦ) холестерина и желчных кислот. Причинами нарушения ЭГЦ являются:
- нарушение реологии желчи (перенасыщение ее холестерином с усилением его нуклеации и образованием кристаллов);
- нарушение оттока желчи, связанное с изменением моторики и проходимости ЖП, тонкой кишки, сфинктера Одди, сфинктеров общего панкреатического и желчного протоков, сочетающееся с изменением перистальтики кишечной стенки;
- нарушение кишечного микробиоценоза, так как при изменении состава и уменьшении количества желчи в просвете кишечника происходит изменение бактерицидности дуоденального содержимого с избыточным размножением бактерий в подвздошной кишке с последующей ранней деконъюгацией желчных кислот и формированием дуоденальной гипертензии;
- расстройство пищеварения и всасывания, так как на фоне дуоденальной гипертензии и повышения внутрипросветного давления в протоках происходит повреждение поджелудочной железы, с уменьшением оттока панкреатической липазы, что нарушает механизмы эмульгации жиров и активации цепи панкреатических ферментов, создавая предпосылки для билиарного панкреатита [3, 8, 11, 15].
Важным неблагоприятным прогностическим фактором ЖКБ является развитие серьезных осложнений, влияющих на течение заболевания. К ним относятся острый холецистит, холедохолитиаз, механическая желтуха, холангит и хронический панкреатит (ХП). Кроме этого, неадекватно выбранная тактика лечения пациента с ЖКБ нередко приводит к развитию послеоперационных осложнений, так называемого постхолецистэктомического синдрома, значимо ухудшающего качество жизни этих больных. Основной причиной указанных обстоятельств является отсутствие комплаенса между терапевтами и хирургами, при этом первые не имеют четкой тактики ведения пациентов с ЖКБ, а вторые заинтересованы в широком оперативном лечении всех пациентов данного профиля.
Несмотря на продолжительную историю этого заболевания, единственным общепринятым классификационным инструментом остается трехступенчатое подразделение ЖКБ на 1) физико-химическую стадию, 2) бессимптомное камненосительство и 3) стадию клинических симптомов и осложнений.
Данная классификация, разработанная при непосредственном участии хирургов, тем не менее, не отвечает на целый перечень практических вопросов, возникающих у терапевта при лечении пациентов указанного профиля, например:
- надо ли проводить медикаментозное лечение ЖКБ; если такая необходимость существует, то какими лекарственными средствами и в условиях отделения какого профиля;
- каковы критерии эффективности и неэффективности медикаментозной терапии;
- каковы показания у конкретного пациента для оперативного лечения;
- следует ли наблюдать пациента после операции, у какого специалиста, как долго и какими лекарственными средствами проводить послеоперационное лечение.
То есть до настоящего времени общепринятая тактика наблюдения больных ЖКБ не разработана.
Как свидетельствует анализ литературы, единственным алгоритмом ведения пациентов с этой патологией являются международные рекомендации Euricterus по отбору пациентов с холелитиазом для хирургического лечения, принятые на съезде хирургов в 1997 году (табл. 1).
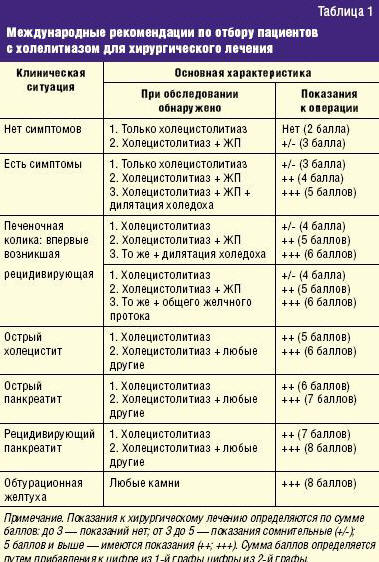
Из представленных в табл. 1 данных следует, что существует большое количество больных ЖКБ, которым оперативное лечение не показано, но ни диагностическая, ни терапевтическая тактика у них не определена. Поэтому значимым для специалистов может явиться подробное выделение клинико-диагностических критериев, которые бы позволили подразделить всех пациентов с этой патологией на группы.
Для этого наиболее важными являются факторы, используемые в системе Euricterus для принятия решения к проведению оперативного лечения. К ним относятся:
- наличие клинической симптоматики (синдрома правого подреберья или билиарной боли, желчной колики);
- наличие сопутствующего ХП;
- сниженная сократительная функция ЖП;
- наличие осложнений.
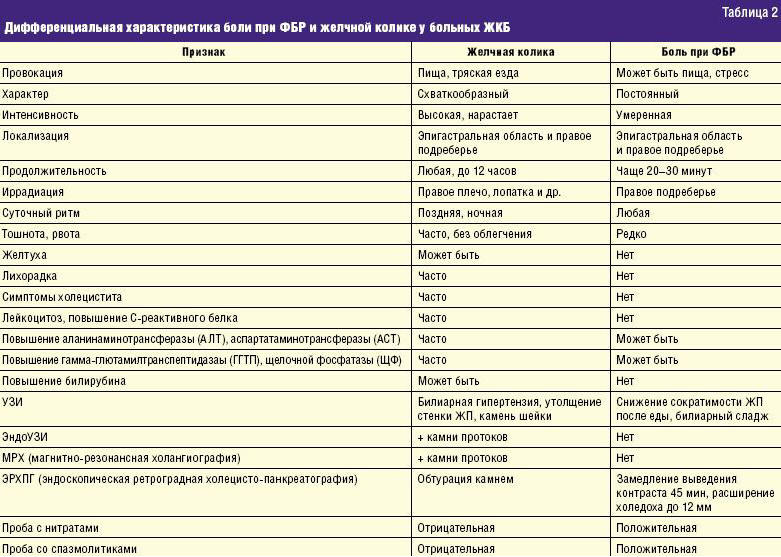
Оценка особенностей клинической симптоматики у больных ЖКБ требует проведения дифференциальной диагностики между синдромом правого подреберья, вследствие функционального билиарного расстройства (ФБР), и желчной (печеночной) коликой, что нередко вызывает затруднения даже у квалифицированных специалистов. При этом правильная оценка клинической картины и в особенности учет количества колик в анамнезе во многом определяют тактику ведения пациента ЖКБ с последующим выбором направления на консервативную терапию, сфинктеропапиллотомию или холецистэктомию.
Необходимо заметить, что эти клинические феномены имеют принципиально различные механизмы, так при ФБР боль является следствием нарушения сократительной функции (спазма или растяжения) сфинктера Одди или мышц ЖП, препятствующего нормальному оттоку желчи и панкреатического секрета в двенадцатиперстную кишку. Тогда как при желчной колике она возникает из-за механического раздражения камнем стенки ЖП, обструкции ЖП, вклинивания в шейку ЖП, в общий желчный, печеночный или пузырный проток. Следует, однако, подчеркнуть, что часть боли при колике связана с ФБР. Для проведения дифференциальной диагностики авторами предложен учет основных клинических признаков, представленный в табл. 2.
Оценив, таким образом, клиническую картину пациентов с ЖКБ, возможно их последующее подразделение на группы.
К 1-й группе больных ЖКБ следует отнести пациентов без активных жалоб и явных клинических симптомов. Диагностическими критериями при этом будут отсутствие билиарных болей, наличие билиарного сладжа (сгустков), выявляемое при УЗИ.
Ко 2-й группе относятся пациенты с билиарной болью (в эпигастральной области и/или в правом подреберье, характерной для функционального билирного расстройства, и диспептическими проявлениями. Диагностическими критериями в этом случае являются наличие билиарных/панкреатических болей, отсутствие желчных колик, наличие билиарного сладжа или камней при УЗИ. Изредка возможно также транзиторное повышение активности трансаминаз и амилазы, связанное с приступом.
Отдельного внимания заслуживают пациенты с ЖКБ и симптомами хронического панкреатита, которые, ввиду клинико-прогностических и, что наиболее важно, терапевтических особенностей, составляют 3-ю группу. К диагностическим критериям у этой категории больных относятся: наличие панкреатических болей, отсутствие желчных колик, присутствие признаков панкреатита, камней и/или билиарного сладжа при лучевых методах исследования (УЗИ, КТ, МРТ), возможно повышение активности липазы, амилазы, снижение эластазы-1 и наличие стеатореи.
Больные ЖКБ с симптомами одного и более приступов желчной колики, относящиеся к 4-й группе, являются уже пациентами с хирургической патологией. Диагностическими критериями в этом случае являются: наличие одной и более желчной колик, камни в ЖП, возможны транзиторная желтуха, повышение активности АЛТ, АСТ, ГГТП, уровня билирубина, связанные с печеночной коликой. Следует подчеркнуть необходимость подробного выявления желчных колик в анамнезе, после манифестации которых могут проходить месяцы и даже годы.
После определения клинических групп направления терапии больных ЖКБ имеют как общий, так и индивидуальный, группоспецифический характер. К общим направлениям относятся подходы, которые способствуют улучшению процессов ЭГЦ и подавлению механизма камнеобразования в ЖП. Эти подходы включают:
- воздействие на факторы риска и факторы рецидивирования заболевания;
- улучшение реологических свойств желчи;
- нормализацию моторики ЖП, тонкой кишки и восстановление проходимости сфинктера Одди, а также сфинктеров общего панкреатического и желчного протоков;
- восстановление нормального состава кишечной микрофлоры;
- нормализацию процессов пищеварения и всасывания с восстановлением функционирования поджелудочной железы.
Воздействие на факторы риска и факторы рецидивирования заболевания
Комплекс мероприятий, направленных на исключение факторов, способствующих камнеобразованию, включает отмену или коррекцию дозы литогенных препаратов (эстрогенов, цефалоспоринов третьего поколения, препаратов, влияющих на липидный спектр, соматостатина и др.), профилактику застойного ЖП, в том числе у беременных, лечение билиарного сладжа, коррекцию гормонального фона [1, 11, 13, 14].
Диета у пациентов с ЖКБ должна быть сбалансирована по содержанию белков (мясо, рыба, творог) и жиров, преимущественно растительных. Так, рациональный прием белка и жира повышает холатохолестериновый коэффициент и уменьшает литогенность желчи. Входящие в состав растительных масел полиненасыщенные жирные кислоты способствуют нормализации обмена холестерина, восстановлению клеточных мембран, участвуют в синтезе простагландинов и нормализуют сократительную функцию ЖП. Профилактика избыточного сдвига рН в кислую сторону за счет ограничения мучных и крупяных изделий и назначения молочных продуктов (при их переносимости) также снижает опасность камнеобразования. Высококалорийная и богатая холестерином пища исключается. Соблюдение диеты способствует снижению вероятности спастического сокращения мышц ЖП и сфинктера Одди, которые могут вызвать миграцию камней, в том числе мелких (песка).
При наличии выраженного обострения ХП, в первые три дня пациенту назначается полный голод с употреблением воды. В последующем питание должно быть частым, дробным, с исключением жирных, жареных, кислых, острых продуктов и способствовать нормализации массы тела пациента [3, 4, 7, 9].
Улучшение реологических свойств желчи
На сегодняшний день единственным фармакологическим средством, обладающим доказанным воздействием на реологию желчи, является урсодезоксихолиевая кислота. Наш собственный опыт лечения больных ЖКБ связан с препаратом Урсосан. В отношении определения показаний к применению препаратов урсодезоксихолиевой кислоты при ЖКБ важно учитывать достижение ремиссии панкреатита и отсутствие внепеченочного холестаза. Терапия этим лекарственным средством проводится до нормализации физико-химических и реологических свойств желчи, уменьшения в желчи количества микролитов, предупреждения дальнейшего камнеобразования и возможного растворения конкрементов. Также учитывается его дополнительное иммуномодулирующее и гепатопротективное действие. Урсосан назначается в дозе до 15 мг/кг массы тела, вся доза принимается однократно вечером, через час после ужина или на ночь. Длительность приема зависит от клинической ситуации, составляя примерно 6–12 месяцев [12, 13]. При наличии болевого абдоминального и диспептического синдромов дозу следует титровать, начиная с минимальной 250 мг, через час после ужина, примерно на 7–14 дней с дальнейшим повышением на 250 мг через аналогичные временные интервалы до максимально эффективной. При этом целесообразным является терапия прикрытия, включающая параллельное применение селективного спазмолитика — Дюспаталина (мебеверина).
Нормализация моторики ЖП, тонкой кишки и восстановление проходимости сфинктера Одди, а также сфинктеров общего панкреатического и желчного протоков
Лечебное пособие включает мероприятия по коррекции оттока из протоковой системы поджелудочной железы и желчевыводящих путей с помощью эндоскопии (при наличии органических изменений — рубцового стеноза сфинктера Одди, кальцинатов и конкрементов в протоках) и/или с помощью лекарственных препаратов. Средствами консервативной терапии при этом являются препараты, оказывающие спазмолитическое и эукинетическое действие.
Часто используемые неселективные спазмолитики (Но-шпа, Папаверин) являются препаратами, не имеющими дозозависимого эффекта, с низкой тропностью к желчевыводящей системе и протокам поджелудочной железы. Механизм действия данных лекарственных веществ в целом сводится к ингибированию фосфодиэстеразы или активизации аденилатциклазы, блокаде аденозиновых рецепторов. Их недостатками являются существенные различия в индивидуальной эффективности, кроме того, отсутствует селективное действие на сфинктер Одди, имеют место нежелательные эффекты, обусловленные воздействием на гладкую мускулатуру сосудов, мочевыделительной системы, желудочно-кишечного тракта [1, 3, 12].
Спазмолитическим действием также обладают холинолитики (Бускопан, Платифиллин, Метацин). Антихолинергические препараты, блокирующие мускариновые рецепторы на постсинаптических мембранах органов-мишеней, реализуют свое действие благодаря блокаде кальциевых каналов, прекращению проникновения ионов кальция в цитоплазму гладкомышечных клеток и, как следствие, снятию мышечного спазма. Однако эффективность их сравнительно низка, а широкий спектр побочных действий (сухость во рту, задержка мочеиспускания, тахикардия, нарушение аккомодации и т. д.) ограничивают их применение у данной категории пациентов [1, 5, 9].
Отдельно в этом ряду стоит спазмолитик с нормализующим воздействием на тонус сфинктера Одди — Дюспаталин (мебеверин). Препарат имеет двойной, эукинетический механизм действия: снижение проницаемости клеток гладкой мускулатуры для Na+, вызывающего антиспастический эффект и предотвращение развития гипотонии за счет уменьшения оттока К+ из клетки. При этом Дюспаталин обладает тропностью к гладкой мускулатуре протоков поджелудочной железы и кишечника. Он устраняет функциональный дуоденостаз, гиперперистальтику, не вызывая при этом гипотонии и не действуя на холинергическую систему [1, 4]. Препарат обычно назначается 2 раза в день за 20 минут до еды, в дозе 400 мг/сут, курсом до 8 недель.
Восстановление нормального состава кишечной микрофлоры
Важным разделом в лечении ЖКБ выступает антибактериальная терапия. Вполне адекватным требованием является назначение антибиотиков в случаях обострения холецистита, а также при сопутствующих нарушениях кишечного микробиоценоза. Эмпирически используются производные 8-оксихинолина (ципрофлоксацин), создающие вторичную концентрацию в желчевыводящих путях, имипенем, цефуроксим, цефотаксим, Ампиокс, Сумамед, фторхинолоны в комбинации с метронидазолом. Ограничением для применения цефтриаксона является образование билиарного сладжа при его приеме. В то же время ряд антибактериальных препаратов (тетрациклин, рифампицин, изониазид, амфотерицин B) токсически действуют на ацинарные клетки поджелудочной железы.
Как правило, у всех больных ЖКБ, сочетающейся с ХП, выявляются различной степени выраженности нарушения кишечного микробиоценоза, существенно влияющие на течение заболевания, темпы регрессии болевого абдоминального и диспептического синдромов. Для его коррекции используется не всасывающийся в кишечнике антибиотик рифаксимин (Альфа-нормикс), который назначается 3 раза в день, в дозе 1200 мг/сут, курсом 7 дней.
Обязательным является сочетание этапа санации кишки с использованием пробиотиков (живые культуры симбионтных микроорганизмов) и пребиотиков (не содержащие живых микроорганизмов препараты, стимулирующие рост и активность симбионтной флоры кишечника). Доказанным пребиотическим действием обладает лактулоза (Дюфалак). Дюфалак является препаратом с наибольшим содержанием лактулозы и наименьшим количеством примесей. Он относится к синтетическим дисахаридам, основной механизм действия которых связан с их метаболизмом бактериями толстой кишки до короткоцепочечных жирных кислот, выполняющих важные физиологические функции — как локальные, в толстой кишке, так и системные, на уровне целостного организма. В клинических исследованиях доказано наличие у Дюфалака выраженных пребиотических свойств, реализующихся за счет бактериальной ферментации дисахаридов и усиленного роста бифидо- и лактобактерий, а также физиологичного слабительного эффекта.
Нормализация процессов пищеварения и всасывания
Для этой цели применяются буферные антациды и полиферментные препараты. Показанием для назначения буферных антацидов (Маалокс, Фосфолюгель) у пациентов с ЖКБ является их способность:
- связывать органические кислоты;
- повышать интрадуоденальный уровень рН;
- связывать деконъюгированные желчные кислоты, что уменьшает секреторную диарею и их повреждающее действие на слизистую;
- уменьшать всасывание антибактериальных препаратов, что повышает их концентрацию в просвете кишки, усиливает антибактериальный эффект и уменьшает побочные действия.
Показаниями для полиферментных лекарственных средств являются:
- повреждение поджелудочной железы на фоне дуоденальной гипертензии, повышение внутрипросветного давления в протоках;
- нарушение эмульгации жиров;
- нарушение активирования цепи панкреатических протеолитических ферментов;
- нарушение времени контакта пищи с кишечной стенкой на фоне изменения перистальтики.
Для коррекции указанных изменений целесообразно использовать ферментные препараты с высоким содержанием липазы, устойчивые к действию соляной кислоты, пепсина, с оптимумом действия при рН 5–7, в виде минимикросфер с максимальной поверхностью соприкосновения с химусом типа Креон 10 000–25 000 ЕД.
С учетом изложенных подходов лечения ЖКБ на практике в конкретных группах предполагается их индивидуализация. Указанные схемы представлены в виде ступенчатой терапии, которая может проводиться как одновременно, так и последовательно, в зависимости от клинической ситуации.
1-я группа — больные ЖКБ без клинических симптомов
1-я ступень. Нормализация реологии желчи и профилактика камнеобразования: урсодеоксихолиевая кислота (Урсосан) 8–15 мг/кг однократно вечером до разрешения сладжа (3–6 месяцев).
2 ступень. Коррекция кишечного дисбиоза: Дюфалак по 2,5–5 мл в день 200–500 мл на курс, с пребиотической целью.
Профилактика. 1–2 раза в год по 1–3 месяца поддерживающая терапия Урсосаном в дозе 4–6 мг/мг массы тела в сутки в комбинации с Дюспаталином по 400 мг/сут внутрь в 2 приема за 20 мин до завтрака и ужина — 4 недели.
2-я группа — больные ЖКБ с симптомами функционального билиарного/панкреатического расстройства или расстройства желчного пузыря
1-я ступень. Коррекция моторно-эвакуаторной функции и интрадуоденального рН:
- Дюспаталин 400 мг/сут в 2 приема за 20 мин до еды — 4 недели.
- Креон 10 000–25 000 Ед по 1 капсуле 3 раза в день в начале еды — 4 недели.
- Антацидный препарат, через 40 минут после еды и на ночь, до 4 недель.
2-я ступень. Коррекция кишечного дисбиоза:
- Альфа-нормикс по 400 мг 3 раза в день в течение 7 дней.
- Дюфалак по 2,5–5 мл в день 200–500 мл на курс с пробиотиком.
3-я ступень. Нормализация реологии желчи и профилактика камнеобразования: Урсосан — прием с 250 мг/сут (4–6 мг/кг), далее еженедельное повышение дозы на 250 мг, до 15 мг/кг. Препарат принимается однократно вечером до разрешения сладжа (3–6 месяцев).
3-я группа — больные ЖКБ с симптомами ХП
Диета 1–3 дня голод, далее стол № 5П.
1-я ступень. Коррекция функции поджелудочной железы:
- Омепразол (Рабепразол) 20–40 мг/сут утром натощак и в 20 часов, 4–8 недель.
- Дюспаталин 400 мг/сут в 2 приема за 20 мин до еды — 8 недель.
- Креон 25 000–40 000 ЕД по 1 капсуле 3 раза в день в начале еды — 8 недель.
2-я ступень. Коррекция кишечного дисбиоза:
- Альфа-нормикс по 400 мг 3 раза в день, 7 дней.
- Дюфалак по 2,5–5 мл в день 200–500 мл на курс, с пробиотиком.
3-я ступень. Нормализация реологии желчи и профилактика камнеобразования: Урсосан — с 250 мг/сут (4–6 мг/кг) с последующим 7–14-дневным повышением дозы до 10–15 мг/кг массы тела, длительностью до 6–12 месяцев. В дальнейшем 2 раза в год по 3 месяца или постоянно поддерживающая терапия в дозе 4–6 мг/кг/сут в комбинации с Дюспаталином по 400 мг/сут внутрь в 2 приема за 20 мин до завтрака и ужина первые 4 недели.
4-я группа — больные ЖКБ с симптомами одной и более приступов желчной колики
- Диета — голод, далее индивидуально.
- Госпитализация в хирургический стационар, где проводится совместное с гастроэнтерологом консервативное лечение. При купировании колики пациенты ведутся как 3-я группа. При неэффективности проводится лапароскопическая холецистэктомия. Выбор адекватного вида лечения ЖКБ во многом определяется взаимосогласованной тактикой терапевта (гастроэнтеролога), хирурга и пациента.
Показаниями к оперативному лечению в различных группах являются:
- в 4-й группе: неэффективность консервативной терапии, по неотложным показаниям;
- в 3-й группе: после проведения трех ступеней терапии в плановом порядке, при этом, как правило, оперативное лечение показано даже при маловыраженной клинической картине ХП как у пациентов с крупными (более 3 см) камнями, создающими опасность пролежней, так и мелкими (менее 5 мм) конкрементами, вследствие возможности их миграции. Следует учитывать, что удаление ЖП с конкрементами не устраняет полностью факторы, способствовавшие развитию и прогрессированию панкреатита. Так, на фоне нарушений желчеотделения, приводящих к нарушению переваривания и всасывания пищи (малассимиляции), вследствие, прежде всего, дефицита панкреатических ферментов (первичного, связанного с недостаточной выработкой, и вторичного, обусловленного их инактивацией), в последующем у больных, перенесших холецистэктомию, могут возникнуть выраженные нарушения пищеварения [2, 5, 10];
- во 2-й группе: при неэффективности консервативной холелитической терапии, в плановом порядке, возможно после сфинктеропапиллотомии.
Важной задачей лечения является терапевтическая подготовка пациентов ЖКБ к плановой операции, а также их медикаментозная реабилитация в послеоперационный период. В связи с наличием механизмов, нарушающих нормальное желчеотделение и пищеварение до и после хирургического вмешательства по поводу ЖКБ, должна проводиться терапия современными минимикросферическими полиферментными препаратами и спазмолитиками с эукинетическим эффектом. Кроме того, прием панкреатинов и Дюспаталина в дооперационном периоде обусловлен необходимостью достижения полноценной клинической ремиссии ФБР и ХП. В этих же целях показано дополнительное назначение средств, корригирующих состояние кишечного микробиоценоза и препаратов урсодезоксихолиевой кислоты. Поэтому пациенты, которым планируется выполнить холецистэктомию, нуждаются в подготовительной (до операции) и дальнейшей (после операции) медикаментозной коррекции. По сути, вариант предоперационной подготовки включает те же принципы и препараты, которые используются в плановой терапии:
I ступень
- Диета.
- Полиферментный препарат (Креон 10 000–25 000 Ед) 4–8 недель.
- Секретолики, антациды, 4–8 недель.
- Коррекция моторно-эвакуаторных нарушений (Дюспаталин 400 мг/сут) 4 недели.
II ступень
- Бактериальная деконтаминация, курс 5–14 дней (ципрофлоксацин, Альфа-нормикс).
- Пребиотическая терапия (Дюфалак 200–500 мл на курс).
- Пробиотическая терапия.
III ступень
- Воздействие на реологию желчи (Урсосан по 15 мг/кг 1 раз в день), если позволяет клиническая ситуация, курсом до 6 месяцев.
В послеоперационный период, с момента разрешения приема внутрь жидкости, параллельно назначаются:
- Дюспаталин 400 мг/сут внутрь в 2 приема за 20 мин до еды, 4 недели.
- Креон по 25 000–40 000 Ед, 3 раза в день во время еды 8 недель, затем по 1 капсуле в максимальный прием пищи 1 раз в день и по требованию — 4 недели.
- Секретолитик по показаниям.
Поддерживающая терапия, включает:
- Урсосан по 4–10 мг/кг/сут, курсы 2 раза в год по 1–3 месяца.
- Дюспаталин по 400 мг/сут — 4 недели.
- Дюфалак по 2,5–5 мл в день 200–500 мл на курс.
Диспансерное наблюдение за больными, перенесшими холецистэктомию, проводится в течение не менее 12 месяцев и направлено на профилактику и своевременную диагностику рецидивов ЖКБ и сопутствующих заболеваний органов панкреато-гепатодуоденональной системы. Диспансерное наблюдение должно включать регулярные осмотры терапевта и не менее 4 раз в год осмотр гастроэнтеролога с полугодовым контролем лабораторных показателей (АЛТ, АСТ, билирубин, ЩФ, ГГТП, амилаза, липаза), УЗИ органов брюшной полости. По показаниям возможно проведение фиброгастродоуденоскопии (ФГДС), МРТ и т. д.
К сожалению, на сегодняшний день преемственность в ведении пациентов с ЖКБ отсутствует. Как правило, эти больные попадают в хирургические стационары без предварительного обследования и медикаментозной подготовки, что значительно увеличивает риск как операционных, так и послеоперационных осложнений. Первым в этом списке является формирование так называемого постхолецистэктомического синдрома, представляющего вариант ФБР и обострение ХП. В особенности это касается пациентов, имеющих клиническую симптоматику до оперативного лечения.
Наш опыт наблюдения больных, прошедших специальную амбулаторную и/или стационарную подготовку к операции, включающую ступенчатую терапию, позволил сделать заключение, что в том случае, когда пациент с ЖКБ не проходил предоперационной терапии, клиническая симптоматика после операции, как правило, усиливалась. Ухудшение состояния удлиняло послеоперационный период и требовало повторных обращений за медицинской помощью в ближайшие сроки после выписки пациента из хирургического отделения. В тех ситуациях, когда такая подготовка проводилась, послеоперационное течение было гладким, с минимальным количеством осложнений.
Таким образом, формирование подходов к лечению ЖКБ продолжает оставаться перспективным, при этом предложенный алгоритм (см. табл. «Алгоритм терапевтических мероприятий при желчнокаменной болезни (ЖКБ)» на стр. 56) позволяет произвести не только правильное распределение пациентов на клинические группы, но, с учетом раннего и взвешенного использования современных фармакотерапевтических средств, добиться эффективной профилактики и лечения заболевания, включающего полноценную реабилитацию после холецистэктомии.
Литература
- Болезни печени и желчевыводящих путей: Руководство для врачей / Под ред. В. Т. Ивашкина. М.: ООО «Издательский дом М-Вести», 2002. 416 с.
- Бурков С. Г. О последствиях холецистэктомии или постхолецистэктомическом синдроме // Consilium medicum, гастроэнтерология. 2004. Т. 6, № 2, с. 24–27.
- Бурков С. Г., Гребенев А. Л. Желчнокаменная болезнь (эпидемиология, патогенез, клиника) // Руководство по гастроэнтерологии. В трех томах. Под общей редакцией Ф. И. Комарова и А. Л. Гребенева. Т. 2. Болезни печени и билиарной системы. М.: Медицина, 1995, с. 417–441.
- Григорьев П. Я., Яковенко А. В. Клиническая гастроэнтерология. М.: Медицинское информационное агентство, 2001. 693 с.
- Григорьев П. Я., Солуянова И. П., Яковенко А. В. Желчнокаменная болезнь и последствия холецистэктомии: диагностика, лечение и профилактика // Лечащий Врач. 2002, № 6, с. 26–32.
- Лазебник Л. Б., Копанева М. И., Ежова Т. Б. Потребность в медицинской помощи после оперативных вмешательств на желудке и желчном пузыре (обзор литературы и собственные данные) // Тер. архив. 2004, № 2, с. 83–87.
- Лейшнер У. Практическое руководство по заболеваниям желчных путей. М.: ГЭОТАР-МЕД, 2001. 234 с.
- МакНелли П. Р. Секреты гастроэнтерологии: Пер. с англ. М.–СПб.: ЗАО «Издательство БИНОМ», «Невский Диалект», 1998. 1023 с.
- Петухов В. А. Желчнокаменная болезнь и синдром нарушенного пищеварения. М.: Веди, 2003. 128 с.
- Соколов В. И., Цыбырне К. А. Холепанкреатит. Кишинев: Штиинца, 1978. 234 с.
- Шерлок Ш., Дули Дж. Заболевания печени и желчных путей: Практ. рук.: Пер. с англ. под ред. З. Г. Апросиной, Н. А. Мухина. М.: Гэотар Медицина, 1999. 864 с.
- Яковенко Э. П., Григорьев П. Я. Хронические заболевания внепеченочных желчевыводящих путей. Диагностика и лечение. Методическое пособие для врачей. М.: Медпрактика-М, 2001. 31 с.
- Яковенко Э. П. Внутрипеченочный холестаз — от патогенеза к лечению // Практикующий врач. 1998. № 2 (13), с. 20–24.
- Kuntz E., Kuntz H-D. Hepatology, Principles and practice: history, morphology, biochemistry, diagnostics, clinic, therapy. Berlin Heidelberg New York Springer Verlag, 2000. 825 p.
- Rose S. (ed). Gastrointestinal and Hepatobiliary pathophysiology. Fence Greek Publishing, LLC, Madison, Connecticut, 1998. 475 p.
Статья опубликована в журнале Лечащий Врач
материал с сайта MedLinks.ru


 (1 оценок, среднее: 4,00 из 5)
(1 оценок, среднее: 4,00 из 5)
